फुफ्फुस कैन्सर
| फुफ्फुस कैन्सर Lung cancer वर्गीकरण एवं बाह्य साधन | |
 | |
|---|---|
| A plane chest X-ray showing a tumor in the lung (marked by arrow) | |
| आईसीडी-१० | C33.-C34. |
| आईसीडी-९ | 162 |
| डिज़ीज़-डीबी | 7616 |
| मेडलाइन प्लस | 007194 |
| ईमेडिसिन | med/1333 med/1336 emerg/335 radio/807 radio/405radio/406 |
| एम.ईएसएच | D002283 |
फुफ्फुस के दुर्दम अर्बुद (malignant tumor) को फुफ्फुस कैन्सर या 'फेफड़ों का कैन्सर' (Lung cancer या lung carcinoma) कहते हैं। इस रोग में फेफड़ों के ऊतकों में अनियंत्रित वृद्धि होने लगती है। यदि इसे अनुपचारित छोड़ दिया जाय तो यह वृद्धि विक्षेप कही जाने वाली प्रक्रिया से, फेफड़े से आगे नज़दीकी कोशिकाओं या शरीर के अन्य भागों में फैल सकता है। अधिकांश कैंसर जो फेफड़े में शुरु होते हैं और जिनको फेफड़े का प्राथमिक कैंसर कहा जाता है कार्सिनोमस होते हैं जो उपकलीय कोशिकाओं से निकलते हैं। मुख्य प्रकार के फेफड़े के कैंसर छोटी-कोशिका फेफड़ा कार्सिनोमा (एससीएलसी) हैं, जिनको ओट कोशिका कैंसर तथा गैर-छोटी-कोशिका फेफड़ा कार्सिनोमा भी कहा जाता है। सबसे आम लक्षणों में खांसी (खूनी खांसी शामिल), वज़न में कमी तथा सांस का फूंलना शामिल हैं।[1]
फेफड़े के कैंसर का सबसे आम कारण तंबाकू के धुंए से अनावरण है,[2] जिसके कारण 80–90% फेफड़े के कैंसर होता है।[1] धूम्रपान न करने वाले 10–15% फेफड़े के कैंसर के शिकार होते हैं,[3] और ये मामले अक्सर आनुवांशिक कारक,[4] रैडॉन गैस,[4] ऐसबेस्टस,[5] और वायु प्रदूषण[4] के संयोजन तथा अप्रत्यक्ष धूम्रपान से होते हैं।[6][7] सीने के रेडियोग्राफ तथा अभिकलन टोमोग्राफी (सीटी स्कैन) द्वारा फेफड़े के कैंसर को देखा जा सकता है। निदान की पुष्टि बायप्सी[8] से होती है जिसे ब्रांकोस्कोपी द्वारा किया जाता है या सीटी- मार्गदर्शन में किया जाता है। उपचार तथा दीर्घ अवधि परिणाम कैंसर के प्रकार, चरण (फैलाव के स्तर) तथा प्रदर्शन स्थितिसे मापे गए, व्यक्ति के समग्र स्वास्थ्य पर निर्भर करते हैं। आम उपचारों में शल्यक्रिया, कीमोथेरेपी तथा रेडियोथेरेपी शामिल है। एनएससीएलसी का उपचार कभी-कभार शल्यक्रिया से किया जाता है जबकि एससीएलसी का उपचार कीमोथेरेपी तथा रेडियोथेरेपी से किया जाता है।[9] समग्र रूप से, अमरीका के लगभग 15 प्रतिशत लोग फेफड़े के कैंसर के निदान के बाद 5 वर्ष तक बचते हैं।[10] पूरी दुनिया में पुरुषों व महिलाओं में फेफड़े का कैंसर, कैंसर से होने वाली मौतों में सबसे आम कारण है और यह 2008 में वार्षिक रूप से 1.38 मिलियन मौतों का कारण था।[11]
चिह्न व लक्षण[संपादित करें]
फेफड़े के कैंसर से संबंधित लक्षण:[1]
- श्वसन लक्षण: खाँसी, खूनी खाँसी, घरघराहट or सांस की तकलीफ
- प्रणालीगत लक्षण: वज़न में कमी, बुखार, अंगली के नाखूनों में क्लबिंग या थकान
- स्थानीय संपीड़न के कारण लक्षण: सीने का दर्द, हड्डी का दर्द, सुपीरियन वेना कावा ऑब्सट्रक्शन, निगलने में कठिनाई
यदि कैसर वायुमार्ग में होता है तो इससे वायुमार्ग बाधित हो सकता है जिससे श्वसन संबंधी परेशानियां हो सकती हैं। यह बाधा, रुकावट के पीछे स्राव के संचय को बढ़ावा दे सकती है तथा निमोनिया हो सकता है।[1]
ट्यूमर के प्रकार के आधार पर, तथाकथित पैरानियोप्लास्टिक परिदृष्य रोग की ओर ध्यानाकर्षित कर सकता है।[12] फेफड़े के कैंसर में इस परिदृष्य में लाम्बर्ट-एटन माएस्थेनिक सिंड्रोम (ऑटोएंटीबॉडी के कारण मांसपेशीय कमजोरी), हाइपरकैल्सेमिया या सिंड्रोम ऑफ इनएप्रोप्रिएट एंटीडाइयूरेटिक हॉर्मोन (एसआईएडीएच) शामिल हो सकते हैं। फेफड़े के शीर्ष में ट्यूमर जिनको पैनकोस्ट ट्यूमर कहा जाता है, अनुकंपी तंत्रिका तंत्र के स्थानीय भाग में दाखिल हो सकता है जिससे कि हॉर्नेस सिंड्रोम हो जाता है (आँख की पुतली और उस ओर की छोटी पुतली का गिरना), साथ ही ब्रैकिएल प्लैक्सेस में क्षति होना।[1]
फेफड़े के कैंसर के कई लक्षण (भूख कम लगना, वज़न घटना, बुखार, थकान) विशिष्ट नहीं हैं।[8] बहुत से लोगों में, लक्षण दिखने और चिकित्सा की मांग करने के समय तक कैंसर मूल स्थान से अधिक फैल चुका होता है। फैलने के आम स्थानों में मस्तिष्क, हड्डी अधिवृक्क ग्रंथि, फेफड़े के विपरीत, यकृत, हृदयावरण और गुर्दा शामिल है।[13] फेफड़े के कैंसर से पीड़ित लोगों में से 10% में निदान के समय लक्षण नहीं दिखते हैं; ये कैंसर सीने की रेडियोग्राफी के समय दुर्घटनावश पता चलते हैं।[10]
कारण[संपादित करें]
कैंसर डीएनए को आनुवांशिक क्षति से विकसित होता है। यह आनुवांशिक क्षति कोशिका के सामान्य प्रकार्यों को प्रभावित करती है जिसमें कोशिका प्रसार, क्रमादेशित कोशिका मृत्यु (एपॉटॉसिस) तथा डीएनए मरम्मत शामिल है। जैसे जैसे क्षति एकत्रित होती जाती है, कैंसर का जोखिम बढ़ता जाता है।[14]
धूम्रपान[संपादित करें]

धूम्रपान, विशेष रूप से सिगरेट फेफड़े के कैंसर का सबसे बड़ा कारण हैं।[15] सिगरेट के धुएं में 60 से अधिक ज्ञात कार्सिनोजेन होते हैं,[16] जिनमें रैडॉन क्षय अनुक्रम के रेडियोआइसोटोप, नाइट्रोसमाइन और बेंज़ोपाइरीन शामिल हैं। इसके अतिरिक्त, निकोटिन अनावृत ऊतकों में कैसर की वृद्धि की प्रतिरक्षा प्रतिक्रिया को दबाता दिखता है।[17] विकिसत देशों में वर्ष 2000 में पुरुषों में फेफड़े के कैंसर से होने वाली मौतों का 90 प्रतिशत (महिलाओं में 70 प्रतिशत) धूम्रपान के कारण था।[18] धूम्रपान के कारण फेफड़े के कैंसर के 80–90% मामले होते हैं।[1]
निष्क्रिय धूम्रपान—किसी अन्य के धूम्रपान के धुएं का श्वसन—धूम्रपान न करने वालों में कैंसर का कारण होता है। किसी निष्क्रिय धूम्रपानकर्ता को एक धूम्रपानकर्ता के साथ रहने वाले या काम करने वाले के रूप में वर्गीकृत किया जा सकता है। अमरीका,[19][20] यूरोप,[21] यूके,[22] और ऑस्ट्रेलिया[23] में किए गए अध्ययन, निष्क्रिय धुएं से अनावृत्त लोगों में जोखिम की महत्वपूर्ण वृद्धि को लगातार दर्शा रहे हैं।[24] वे लोग जो धूम्रपान करने वाले किसी व्यक्ति के साथ रहते हैं उनमें 20–30% जोखिम बढ़ा होता है जबकि अप्रत्यक्ष धुएं के साथ वाले वातावरण के लोगों मे 16–19% जोखिम बढ़ा होता है।[25] साइडस्ट्रीम धूम्रपान के परीक्षण से पता चलता है कि यह प्रत्यक्ष धूम्रपान से अधिक खतरनाक होता है।[26] निष्क्रिय धूम्रपान के कारण होने वाले फेफड़े के कैंसर से अमरीका में हर साल 3,400 मौते होती हैं।[20]
रैडॉन गैस[संपादित करें]
रैडॉन एक रंगहीन, गंधहीन गैस है जो रेडियोसक्रिय रेडियम के टूटने से पैदा होती है, जो कि यूरेनियम का क्षय उत्पाद है और जिसे पृथ्वी की पपड़ी पर पाया जाता है। रेडियोधर्मी क्षय उत्पाद जेनेटिक सामग्री को आयनीकृत करते हैं, जिससे म्यूटेशन होता है जो कभी-कभार कैंसरकारी हो जाता है। अमरीका में धूम्रपान के बाद, फेफड़े के कैंसर का दूसरा सबसे आम कारक रेडॉन है।[20] यह जोखिम रैडॉन सांद्रता की प्रत्येक 100 Bq/m³ बढ़त के साथ 8–16% तक बढ़ता है।[27] रैडॉन गैस का स्तर स्थान और मिट्टी तथा चट्टान में संघटन के साथ बदलता है। उदाहरण के लिए यूके के कॉर्नवेल जैसे क्षेत्र में (जिसमें अधःस्तर के रूप में ग्रेनाइट उपस्थि है), रैडॉन एक बड़ी समस्या है और रौडॉन गैस की सांद्रता को कम करने के लिए इमारतों को पंखों द्वारा विशेष रूप से हवादार रखना पड़ता है। संयुक्त राज्य पर्यावरणीय सुरक्षा एजेंसी (ईपीए) के आंकलन के अनुसार, अमरीका में हर 15 में से एक घर का रैडॉन स्तर अनुशंसित दिशानिर्देश 4 पिकोक्यूरी प्रतिलीटर (pCi/l) (148 Bq/m³) से अधिक है।[28]
एसबेस्टस[संपादित करें]
एसबेस्टस कई प्रकार के फेफड़े के रोग पैदा कर सकता है जिसमें फेफड़े का कैंसर शामिल है। तंबाकू का धूम्रपान तथा एसबेस्टस में फेफड़े का कैंसर पैदा करने का सहक्रियाशीलता वाला प्रभाव होता है।[5] एसबेस्टस मेसोथेलियोमा कहे जाने वाले फुफ्फुसावरण का कैंसर का कारण बनता है (जो कि फेफड़े के कैंसर से भिन्न होता है)।[29]
वायु प्रदूषण[संपादित करें]
खुले में होने वाला वायु प्रदूषण का भी फेफड़े के कैंसर के बढ़ने पर हल्का प्रभाव होता है।[4] महीन कण (PM2.5) और सल्फेट एयरोसॉल, जो कि ट्रैफिक के धुएं से मुक्त हो सकते हैं, बढ़े जोखिम से कुछ हद तक संबंधित पाए गए हैं।[4][30] नाइट्रोजन डाईऑक्साइड के लिए 10 भाग प्रति दस करोड़ की बढ़ोत्तरी फेफड़े के कैंसर को 14 प्रतिशत तक बढ़ा सकती है।[31] खुले में होने वाला वायु प्रदूषण 1–2% तक फेफड़े के कैंसर के लिए जिम्मेदार माना जाता है।[4]
संभावित सबूत, खाना पकाने तथा गर्मी पैदा करने के लिए लकड़ी, गोबर या फसल के अवशेषों को जलाने से होने वाले भीतरी वायु प्रदूषण से फेफड़े के कैंसर के बढ़े हुए जोखिम का समर्थन करते दिखते हैं।[32] वे महिलाएं जो कोयले के धुएं से अनावृत्त होती हैं उनमें दोगुना जोखिम होता है और बायोमास जलने के कारण पैदा हुए कई उप-उत्पाद संदेहास्पद रूप से कैंसरजनक माने जाते हैं।[33] यह जोखिम आमतौर पर लगभग 2.4 बिलियन लोगों को वैश्विक रूप से[32] प्रभावित करता है तथा कुल कैंसर की मौतों के 1.5 प्रतिशत तक के लिए जिम्मेदार माना जाता है।[33]
आनुवांशिक[संपादित करें]
ऐसा आंकलन है कि फेफड़े के कैंसर के 8 से 14% मामले आनुवांशिक कारकों की देन हैं।[34] फेफड़े के कैंसर वाले लोगों के संबंधियों में जोखिम 2.4 गुना अधिक होता है। यह संभवतः जीनों के संयोजन के कारण होता है।[35]
अन्य कारण[संपादित करें]
बहुत सारे अन्य पदार्थ, व्यवसाय और पर्यावरण के जोखिम, फेफड़े के कैंसर से जोड़े गए हैं। कैंसर पर शोध के लिए अन्तर्राष्ट्रीय एजेन्सी (आईएआरसी) के कथनानुसार निम्नलिखित के फेफड़े में कैंसरकारी होने के बारे में “पर्याप्त साक्ष्य” हैं:[36]
- कुछ धातुएं (अल्यूमिनियम उत्पाद, कैडमियम और कैडमियम यौगिक, क्रोमियम(VI) यौगिक, बेरीलियम और बेरिलियम यौगिक, लौह व स्टील फाउंडिंग, निकिल यौगिक, आर्सेनिक और अकार्बनिक आर्सेनिक यौगिक, भूमिगत हेमाटाइट खनन)
- दहन के कुछ उत्पाद (अपूर्ण दहन, कोयला (घरेलू कोयला दहन से भीतरी उत्सर्जन), कोयले का गैसीकरण, कोलताप पिच, कोक उत्पादन, कालिख, डीजल इंजन निकास)
- आयनीकरण विकिरण (एक्स-विकिरण, रैडॉन-222 और इसके अपघटन उत्पाद, गामा विकिरण, प्लूटोनियम)
- कुछ विषैली गैसें (मेथिल ईथर (तकनीकि ग्रेड), बिस-(क्लोरोमेथिल) ईथर, सल्फर मस्टर्ड, एमओपीपी (विन्क्रिस्टाइन-प्रीड्निसोन-नाइट्रोजन मस्टर्ड-प्रोकार्बाज़ाइन मिश्रण), पेंटिंग से निकला धुआं)
- रबर उत्पादन तथा क्रिस्टलाइन सिलिका धूल
रोगजनन[संपादित करें]
दूसरे कई कैंसरों के समान, फेफड़े का कैंसर ऑन्कोजीन के सक्रियण या ट्यूमर शमन जीन के निष्क्रियण से शुरु होते हैं।[37] ऑन्कोजीन के कारण लोग कैंसर के प्रति अतिसंवेदनशील हो जाते हैं। प्रोटो-ऑन्कोजीन जब किसी विशेष कार्सियो जीन्स से अनावृत्त होती हैं तो वे ऑन्कोजीन में परिवर्तित हो जाती हैं।[38]K-ras प्रोटो-ऑन्कोजीन में उत्परिवर्तन फेफड़े के एडिनोकार्सिनोमोसिस के 10–30% के लिए जिम्मेदार है।[39][40] अधिचर्मक वृद्धि कारक रिसेप्टर (ईजीएफआर) कोशिकीय प्रसार, एपॉप्टॉसिस, एंजियोजेनेसिस और ट्यूमर आक्रमण को नियमित करता है।[39] गैर-छोटी कोशिका फेफड़े के कैंसर में ईजीएफआर के उत्परिवर्तन और प्रवर्धन आम हैं और ईजीएफआर-अवरोधकों के साथ उपचार का आधार प्रदान करता है। Her2/neu कम बार प्रभावित होता है।[39] गुणसूत्रीय क्षति हेटरोज़ाइगोसिटी की हानि पैदा कर सकती है। इससे ट्यूमर शमन जीन का निष्क्रियण हो सकता है। छोटी-कोशिका फेफड़े के कार्सिनोमा में गुणसूत्र 3p, 5q, 13q और 17p विशेष रूप से आम हैं। गुणसूत्र 17p पर स्थित p53 ट्यूमर शमन जीन 60-75% मामलों में प्रभावित होते हैं।[41] अन्य जीन जो अक्सर उत्परिवर्तित व प्रवर्धित होते हैं वे c-MET, NKX2-1,LKB1, PIK3CA और BRAFहैं।[39]
निदान[संपादित करें]

यदि कोई व्यक्ति ऐसे लक्षण रिपोर्ट करता है जो फेफड़े के कैंसर का इशारा करें तो पहला परीक्षण चरण सीने का रेडियोग्राफ करना है। यह एक स्पष्ट द्रव्यमान मध्यस्थानिका का विस्तार (लिंफनोड के विस्तार को दर्शाती), श्वासरोध (निपात), जमाव (निमोनिया) या फुफ्फुसीय बहाव को दिखा सकता है।[2] सीटी इमेजिंग आम तौर से, रोग के प्रकार और हद के बारे में अधिक जानकारी प्रदान करने के लिए किया जाता है। ब्रॉन्कोस्कोपी या सीटी-निर्देशित बायप्सी को अक्सर हिस्टोपैथोलॉजी के लिए ट्यूमर के नमूने के लिए किया जाता हैं।[10]
सीने के रेडियोग्राफ में कैंसर एक एकल फेफड़ा गांठ के रूप में दिख सकता है। हालांकि विभेदक निदान विस्तृत है। कई अन्य भी ऐसे रोग हैं जो ऐसे ही लगते हैं जिनमें तपेदिक, फंगल संक्रमण, मेटास्टेटिक कैंसर या अनसुलझा निमोनिया शामिल है। एकल फेफड़ा गांठ के कम आम कारणों में हमरटोमा, ब्रॉन्कोजेनिक सिस्ट, एडीनोमा, आर्ट्रियोवेनस मैलफंक्शन, फेफड़े का सीक्वेस्ट्रेशन, रुमेटी गांठ, वेगनर्स ग्रैन्यूलोमेटोसिस या लिम्फोमा शामिल है।[42] फेफड़े का कैंसर एक प्रासंगिक खोज हो सकती है क्योंकि किसी असंबद्ध कारण से भी सीने के रेडियोग्राफ या सीटी स्कैन को किये जाने पर कोई एकल फेफड़े की गांठ मिल सकती है।[43] फेफड़े के कैंसर का निश्चित निदान, चिकित्सीय तथा रेडियोलॉजिकल गुणों के संदर्भ में संदेहास्पद ऊतकों के ऊतकीय परीक्षण से होता है।[1]
वर्गीकरण[संपादित करें]
| Histological type | Incidence per 100,000 per year |
|---|---|
| All types | 66.9 |
| Adenocarcinoma | 22.1 |
| Squamous-cell carcinoma | 14.4 |
| Small-cell carcinoma | 9.8 |
फेफड़े के कैंसर को ऊतकीय प्रकार के अनुसार वर्गीकृत किया जाता है।[8] यह वर्गीकरण, रोग के निर्धारण प्रबंधन तथा परिणामों की भविष्यवाणी के लिहाज से महत्वपूर्ण है। फेफड़े के कैंसरों का अधिकांश, उपत्वचीय कोशिकाओं से पैदा होने वालेकार्सिनोमा—दुर्दमताएं हैं। फेफड़े के कार्सिनोमाओं को माइक्रोस्कोप से हिस्टोपैथोलॉजिस्ट द्वारा देखे जाने पर दुर्दम कोशिकाओं के आकार व स्वरूप से वर्गीकृत किया जाता है। गैर-छोटी कोशिका तथा छोटी-कोशिका फेफड़ा कार्सिनोमा दो व्यापक वर्ग हैं।[44]
गैर-छोटे कोशिका फेफड़े के कार्सिनोमा[संपादित करें]

एनएससीएलसी के तीन मुख्य प्रकार एडेनोकार्सिनोमा, स्क्वैमस-कोशिका फेफड़ा कार्सिनोमा और बड़ा-कोशिका-फेफड़ा कार्सिनोमा हैं।[1]
फेफड़े के कैंसर में से लगभग 40% एडेनोकार्सिनोमा होते हैं जो कि आम तौर पर परिधीय फेफड़ा ऊतकों में शुरु होते हैं।[8] एडेनोकार्सिनोमा अधिकांश मामले धूम्रपान से संबंधित है; हालांकि वे लोग, जिन्होने पूरे जीवन में 100 से कम सिगरटें पी हैं (“कभी भी धूम्रपान न करने वाले”),[1] उनमें एडेनोकार्सिनोमा, फेफड़े के कैंसर का सबसे मुख्य कारण है।[45] एडेनोकार्सिनोमा का एक उप-प्रकार ब्रॉन्किओलोआवियोलर कार्सिनोमा, कभी धूम्रपान न करने वाली महिलाओं में अधिक आम है और उनमें अधिक लंबी उत्तरजीविता हो सकती है।[46]
स्क्वैमस-कोशिका कार्सिनोमा 30% से अधिक फेफड़े के कैंसर के लिए जिम्मेदार है। वे आम तौर पर बड़े वायु-मार्गों में होते हैं। एक खोखली गुहा तथा संबंधित कोशिका मृत्यु आम तौर पर ट्यूमर के केन्द्र में पायी जाती है।[8] फेफड़े के कैंसरों का लगभग 9% बड़ी-कोशिका कार्सिनोमा होते हैं। इनको यह नाम इसलिए दिया गया है क्योंकि कैंसर कोशिकाए बड़ी होती हैं जिनमें अतिरिक्त साइटोप्लास्म, बड़ा नाभिक और विशिष्ट न्यूक्लिओली होता है।[8]
छोटी-कोशिका फेफड़ा कार्सिनोमा[संपादित करें]

चोटी-कोशिका फेफड़ा कैंसर (एसीसएलसी) में कोशिका में न्यूरोस्रावी कणिकाएं (पुटिकाएं होती हैं जिनमें न्यूरोएंडोक्राइन हार्मोन शामिल होते हैं), जो ट्यूमर को एक एंडोक्राइन/पैरानियोप्लास्टिक सिंड्रोम संबंध प्रदान करते हैं।[47] अधिकांश मामले बड़े वायुमार्गों (प्राथमिक तथा द्वितीयक श्वासनली) में उत्पन्न होते हैं।[10] ये कैंसर रोग के दौरान शीघ्र व तेजी से फैलते हैं। प्रस्तुति के समय साठ से सत्तर प्रतिशत में मेटास्टेटिक रोग होता है। इस प्रकार के फेफड़े के कैंसर मजबूती के साथ धूम्रपान से जुड़े होते हैं।[1]
अन्य[संपादित करें]
चार मुख्य ऊतकीय उपप्रकार पहचाने गए हैं हालांकि कुछ कैंसरों में विभिन्न उपप्रकारों का संयोजन समाविष्ट हो सकता है।[44] दुर्लभ उपप्रकारों में ग्रंथियों के ट्यूमर, कार्सिनॉएड ट्यूमर और अविभाजित कार्सिनोमा शामिल हैं।[1]
विक्षेप[संपादित करें]
| Histological type | Immunostain |
|---|---|
| Squamous-cell carcinoma | CK5/6 positive CK7 negative |
| Adenocarcinoma | CK7 positive TTF-1 positive |
| Large-cell carcinoma | TTF-1 negative |
| Small-cell carcinoma | TTF-1 positive CD56 positive Chromogranin positive Synaptophysin positive |
शरीर के दूसरे हस्सों से ट्यूमर के विस्तार के लिए, फेफड़ा एक आम स्थान है। द्वितियक कैंसर अपने मूल के स्थान के आधार पर वर्गीकृत किए जाते हैं; उदाहरण के लिए स्तन कैंसर जो कि फेफड़े में फैल जाता है उसे विक्षेपित स्तन कैंसर कहते हैं। विक्षेपों में अक्सर सीने के रेडियोग्राफ में गोल उपस्थिति का गुण दिखता है।[48]
प्राथमिक फेफड़े के कैंसर अपने आप में सबसे अधिक आम तौर पर मस्तिष्क, हड्डियों, यकृत तथा अधिवृक्क ग्रंथियों विक्षेपित होते दिखते है।[8] किसी बायप्सी की इम्युनोस्टेनिंग अक्सर मूल स्रोत के निर्धारण में सहायक होती है।[49]
चरण निर्धारण[संपादित करें]
फेफड़े के कैसर का चरण निर्धारण मूल स्रोत से कैंसर के विस्तार की स्थिति की दर का आंकलन है। यह रोग के निदान तथा फेफड़े के कैंसर के संभावित उपचार को प्रभावित करने वाले कारकों में से एक है।[1]
गैर-छोटी कोशिका फेफड़े के कैंसर (एनएससीएलसी) के चरण निर्धारण का आरंभिक मूल्यांकन टीएनएम वर्गीकरण का उपयोग करता है। यह प्राथमिक tumor (ट्यूमर) के आकार, लिंफ node (नोड) सहभागिता तथा दूरस्थ metastasis (विक्षेप) पर आधारित होता है। इसके बाद टीएनएम वर्णनकर्ताओं का उपयोग करते हुए अदृष्य कैंसर से लेकर 0, IA (one-A), IB, IIA, IIB, IIIA, IIIB and IV (four) तक के समूहों में से एक असाइन किया जाता है। यह चरण समूह उपचार के चुनाव में तथा रोग के निदान में सहायता करता है।[50] छोटी-कोशिका फेफड़ा कार्सिनोमा (एससीएलसी) को पारंपरिक रूप से ‘सीमित चरण’ (छाती को आधे हिस्से में सीमित तथा एकल सहनीय रेडियोथेरेपी क्षेत्र के विस्तार के भीतर) या ‘व्यापक चरण’ (अधिक विस्तृत रोग) के रूप में वर्गीकृत किया जाता है।[1] हालांकि, टीएनएम वर्गीकरण तथा समूहन रोग के निदान के परिकलन में उपयोगी हैं।[50]
एनएससीएलसी तथा एससीएलसी, दोनो के लिए दो आम प्रकार के चरण निर्धारण – चिकित्सीय चरण निर्धारण तथा शल्य क्रिया चरण निर्धारण हैं। चिकित्सीय चरण निर्धारण को निश्चित शल्यक्रिया से पहले किया जाता है। यह इमेजिंग अध्ययन (जैसे कि सीटी स्कैन तथा पीईटी स्कैन) परिणामों तथा बायप्सी परिणामों पर आधारित होता है। शल्यक्रिया चरण निर्धारण को मूल्यांकन किसी शल्यक्रिया के दौरान या बाद में तथा शल्यक्रिया व चिकित्सीय परिणामों के संयुक्त परिणामों के आधार पर किया जाता है जिसमें थोरैकिक लिंफ नोड्स का चिकित्सीय नमूना लेना शामिल है।[8]
रोकथाम[संपादित करें]
रोकथाम, फेफड़ा कैंसर विकास को घटाने का सबसे लागत प्रभावी उपाय है। जबकि अधिकांश देशों में औद्योगिक तथा स्थानीय कार्सिनोजेन पहचाने व प्रतिबंधित किए जा चुके हैं, तंबाकू का धूम्रपान अभी भी काफी फैला हुआ है। तंबाकू का धूम्रपान समाप्त करना फेफड़े के कैंसर की रोकथाम का प्राथमिक लक्ष्य है तथा धूम्रपान समाप्त करना इस प्रक्रिया का एक महत्वपूर्ण हथियार है।[51]
सार्वजनिक स्थलों जैसे रेस्टोरेंट तथा काम करने की जगहों आदि में अप्रत्यक्ष धूम्रपान कम करने से संबंधित नीतिगत हस्तक्षेप, कई पश्चिमी देशों में अधिक आम हो गया है।[52] भूटान 2005 से पूर्णतः धूम्रपान निषेध देश है[53] जबकि भारत ने अक्टूबर 2008 से सार्वजनिक स्थल पर धूम्रपान प्रतिबंधित किया है।[54] विश्व स्वास्थ्य संगठन ने सरकारों से तंबाकू के विज्ञापनों पर पूर्ण प्रतिबंध लगाने का आह्वान किया है जिससे कि युवा लोगों को धूम्रपान की लत से बचाया जा सके। उनका आंकलन है कि ऐसे प्रतिबंध जहां पर लगाए जाते हैं वहां पर 16 प्रतिशत तक तंबाकू की खपत में कमी आती है।[55]
पूरक विटामिन A[56][57] विटामिन C,[56] विटामिन D[58] या विटामिन E[56] का दीर्घावधि उपयोग फेफड़े का जोखिम कम नहीं करता है। कुछ अध्ययन यह सुझाव देते हैं कि वे लोग जिनके भोजन में सब्ज़ियों और फलों की मात्रा अधिक होती है उनमें जोखिम कम होता है,[20][59] लेकिन यह भ्रम भी हो सकता है। अधिक कठोर अध्ययन स्पष्ट संबंध का प्रदर्शन नहीं करते हैं।[59]
जांच[संपादित करें]
चिकित्सीय परीक्षणों द्वारा अलाक्षणिक लोगों में रोग की पहचान करने की प्रक्रिया जांच कहलाती है। फेफड़े के कैंसर के संभावित परीक्षणों में थूक कोशिका जांच, सीने का रेडियोग्राफ (सीएक्सआर) तथा अभिकलन टोमोग्राफी (सीटी) शामिल है। सीएक्सआर या कोशिका जांच से कोई लाभ प्रदर्शित नहीं हुए हैं।[60] उच्च जोखिम वाले लोगों (55 से 79 की उम्र वाले वे लोग जो 30 पैकेट प्रतिवर्ष से अधिक धूम्रपान कर चुके हैं ये वे जिनको पहले फेफड़े का कैंसर हो चुका है) में कम-खुराक सीटी स्कैन हर साल कराने से फेफड़े के कैंसर से होने वाली मौत की संभावना में समग्र रूप से 0.3% की (सापेक्ष रूप से 20% की) कमी होती है।[61][62] हालांकि, गलत सकारात्मक स्कैनों की उच्च दर के कारण आक्रामक प्रक्रियाओं को अपनाना पड़ सकता है जिसके साथ काफी वित्तीय लागत लग सकती है।[63] प्रत्येक सही सकारात्मक स्कैन के लिए 19 गलत सकारात्मक स्कैन होते हैं।[64] जांच के चलते विकिरण से अनावरण भी एक संभावित नुक्सान है।[65]
प्रबंधन[संपादित करें]
फेफड़े के कैंसर का उपचार कैंसर के विशिष्ट कोशिका प्रकार, किस हद तक फैलाव हुआ है तथा व्यक्ति की प्रदर्शन स्थिति पर निर्भर करता है। आम उपचारों में प्रशामक देखभाल,[66] शल्यक्रिया, कीमोथेरेपी तथा विकिरण थेरेपी शामिल है।[1]
शल्यक्रिया[संपादित करें]

यदि जांच एनएससीएलसी की पुष्टि करते हैं तो चरण का आंकलन किया जाता है जिससे पता चलता है कि रोग स्थानीय है और शल्यक्रिया के प्रति संवेदी है या यह ऐसे बिंदु तक फैल गया है जहां से इसे शल्यक्रिया द्वारा ठीक नहीं किया जा सकता है। सीटी स्कैन तथा पोजीट्रान उत्सर्जन टोमोग्राफी को इस निर्धारण के लिए उपयोग किया जाता है।[1] यदि मेडिएस्टाइनम लिम्फ नोड का शामिल होने की शंका हो तो, मेडिएस्टिनोस्कोपी के उपयोग से नोड्स के नमूने लेकर चरण पता करने में सहायता मिलती है।[67] रक्त परीक्षणों तथा फेफड़े की क्रियाशीलता का परीक्षण करके यह पता किया जाता है कि क्या व्यक्ति शल्यक्रिया के लिए पर्याप्त रूप से सक्षम है।[10] यदि फेफड़े की क्रियाशीलता के परीक्षण खराब श्वसन संचय बताएं तो शल्यक्रिया संभव नहीं भी हो सकती है।[1]
आरंभिक चरण वाले एनएससीएलसी के अधिकांश मामलों में फेफड़े की पालि को निकाल दिया जाना (लोबेक्टॉमी) शल्यक्रिया उपचार का एक विकल्प है। वे लोग जो पूर्ण लेबोक्टॉमी के लिए अनुपयुक्त हैं, उन पर छोटी उपपालि कांट-छांट (वेज उपच्छेदन) की जा सकती है। हालांकि लोबेक्टॉमी की तुलना में वेज उपच्छेदन में रोग के फिर होने की संभावना अधिक होती है।[68] वेज उपच्छेदन के किनारो पर रेडियोसक्रिय आयोडीन ब्रेकीथेरेपी रोग के फिर से होने के जोखिम को कम करती है।[69] पूरे फेफड़े को निकालने की प्रक्रिया (न्यूमोनेक्टॉमी) बेहद कम मामलों में की जाती है।[68] वीडियो की सहायता से की जाने वाली थेरोस्कोपिक शल्यक्रिया तथा वीएटीएस लोबेक्टॉमी में फेफड़े के कैंसर की शल्य क्रिया के प्रति एक बेहद कम आक्रामक दृष्टिकोण रखा जाता है।[70] वीएटीएस लोबेक्टॉमी, परंपरागत खुली लोबेक्टॉमी की तुलना में समान रूप से प्रभावी है और इसमें शल्यक्रिया पश्चात कम बीमारी की स्थिति होती है।[71]
एससीएलसी में आम तौर पर, कीमोथेरेपी और/या रेडियोग्राफी उपयोग की जाती है।[72] हालांकि एससीएलसी में शल्यक्रिया की भूमिका पर पुनः विचार किया जाता है। जब एससीएलसी के आरंभिक चरण में कीमोथेरेपी तथा विकिरण को जोड़ा जाता है तो शल्यक्रिया परिणामों को बेहतर कर सकती है।[73]
रेडियोथेरेपी[संपादित करें]
रेडियोथेरेपी को अक्सर कीमोथेरेपी के साथ दिया जाता है और इसे एनएसीएलसी से पीड़ित ऐसे लोगों में उपचारात्मक इरादे के साथ उपयोग किया जाता है जिन पर शल्यक्रिया नहीं की जा सकती है। इस तरह की उच्च-तीव्रता वाली रेडियोथेरेपी को रैडिकल रेडियोथेरेपी कहा जाता है।[74] इस तकनीक का एक सुधरा हुआ रूप सतत लघुमात्रा त्वरित रेडियोथेरेपी (सीएचएआरटी) है जिसमें छोटी अवधि में रेडियोथेरेपी की उच्च मात्रा दी जाती है।[75] शल्यक्रिया पश्चात छाती की रेडियोग्राफी को आम तौर पर एनएससीएलसी के लिए उपचार के प्रयोजन वाली शल्यक्रिया के बाद नहीं किया जाना चाहिए।[76] मध्यस्थानिक एन2 लिम्फ नोड से पीड़ित कुछ लोगों में शल्यक्रिया पश्चात की रेडियोथेरेपी कुछ लाभ दे सकती है।[77]
संभावित रूप से रोगमुक्त हो सकने वाले एससीएलसी मामलो में, सीने की रेडियोग्राफी को कीमोथैरेपी के साथ अक्सर अनुशंसित किया जाता है।[8]
यदि कैंसर की वृद्धि श्वसनी के कुछ भागों को अवरुद्ध करता है तो मार्ग को खोलने के लिए ब्रैन्कीथेरेपी (स्थानीय रेडियोथेरेपी) को सीधे वायुमार्ग में दिया जा सकता है।[78] बाह्य किरण रेडियोथेरेपी की तुलना में, ब्रैन्कीथेरेपी उपचार अवधि में कमी लाती है तथा स्वास्थ्य कर्मियों के लिए विकिरण के प्रकोप को कम करती है।[79]
रोगनिरोधी कपाल विकिरण (पीसीआई), मस्तिष्क के लिए रेडियोथेरेपी का एक प्रकार है, विक्षेप के जोखिम को कम करने के लिए उपयोग किया जाता है पीसीआई एससीएलसी में सबसे उपयोगी होती है। सीमित-चरण रोग में पीसीआई तीन साल की उत्तरजीविता को 15 से 20 प्रतिशत तक बढ़ाती है; गंभीर रोग में, एक साल की उत्तरजीविता 13 से 27 प्रतिशत तक बढ़ती है।[80]
लक्ष्य साधने तथा इमेजिंग में हाल के हुए सुधारों ने फेफड़े के कैंसर के आरंभिक चरण के उपचार में स्टीरियोस्टेटिक विकिरण का विकास किया है। रेडियोथेरेपी के इस रूप में स्टीरियोस्टेटिक लक्ष्य साधने की तकनीकों का उपयोग करते हुए, उच्च खुराकों को छोटे सत्रों में दिया जाता है। प्राथमिक रूप से इसे उन रोगियों में उपयोग किया जाता है जो चिकित्सीय कोमोरबिडिटीस (रोग के पुराने निदान के साथ अतिरिक्त परिस्थितियों की उपस्थिति) के कारण शल्यक्रिया नहीं करा सकते हैं।[81]
एनएससीएलसी तथा एससीएलसी रोगियों के लिए, लक्षण नियंत्रण के लिए, सीने पर विकिरण की छोटी खुराकें (पैलिएटिव रेडियोथेरेपी) उपयोग की जा सकती हैं।[82]
कीमोथेरेपी[संपादित करें]
कीमोथेरेपी पथ्य, ट्यूमर के प्रकार पर निर्भर करता है।[8] छोटी-कोशिका फेफड़ा कार्सिनोमा (एससीएलसी) का उपचार, यहां तक कि तुलनात्मक रूप से रोग के आरंभिक चरण में प्राथमिक रूप से कीमोथेरेपी व विकिरण द्वारा किया जाता है।[83] एससीएलसी में, सिस्प्लेटिन तथाएटेपोसाइड सबसे आम तौर पर उपयोग किए जाते हैं।[84] कार्बोप्लाटिन, जेमसिटाबाइन,पैक्लिटैक्सेल, विनोरेल्बाइन, टोपोटेकेन और इरिनोटेकान के साथ संयोजनों का उपयोग किया जाता है।[85][86] यदि पीड़ित रोगी उपचार के लिए पर्याप्त रूप से स्वस्थ है तो उन्नत गैर छोटे सेल फेफड़े कार्सिनोमा (एनएससीएलसी) में, कीमोथेरेपी उत्तरजीविता को बेहतर करती है तथा इसको पहली पंक्ति के उपचार के रूप में उपयोग किया जाता है।[87] आम तौर से दो दवाएं उपयोग की जाती हैं जिनमें से एक अक्सर प्लेटिनम आधारित (सिस्प्लाटिन या कार्बोप्लाटिन) होती है। अन्य आम दवाओं में जेमसिटाबाइन, पैक्लिटैक्सेल, डोसेटेक्सल,[88][89] पेमेट्रेक्सेड,[90] एटेपोसाइड या विनोरेल्बाइन शामिल हैं।[89]
सहायक कीमोथेरेपी एक ऐसी कीमोथेरेपी है जो उपचार के लिए की जाने वाली शल्यक्रिया के बाद परिणाम को बेहतर करने के लिए अपनायी जाती है। एनएससीएलसी में शल्य क्रिया के दौरान नमूनों को नज़दीकी लिम्फ नोड्स से लिया जाता है जिससे कि चरण निर्धारण में सहायता मिले। यदि दूसरे या तीसरे चरण के रोग की पुष्टि होती है तो सहायक कीमोथेरेपी, उत्तरजीविता को पांच वर्षों तक बढ़ाने में 5 प्रतिशत तक बढ़ जाती है।[91][92] विनोरेल्बाइन तथा सिस्प्लाटिन का संयोजन पुराने पथ्यों से अधिक प्रभावी होता है।[92] ऐसे लोग जिनका कैंसर IB चरण में है उनके साथ सहायक कीमोथेरेपी का उपयोग विवादास्पद है, क्योंकि चिकित्सीय परीक्षणों में उत्तरजीविता लाभ स्पष्ट रूप से नहीं दिखे हैं।[93][94] रीसेक्टेबिल एनएससीएलसी में शल्यक्रिया पूर्व कीमोथेरेपी (नवसहायक कीमोथेरपी) के परीक्षण अनिर्णायक रहे हैं।[95]
प्रशामक देखभाल[संपादित करें]
सीमावर्ती रोग वाले लोगों में, प्रशामक देखभाल या हॉस्पिस प्रबंधन उपयुक्त हो सकते हैं।[10] ये दृष्टिकोण उपचार विकल्पों पर अतिरिक्त चर्चा करने देते हैं और अच्छी तरह से निर्णय लेने का अवसर प्रदान करते हैं[96][97] और ये जीवन के अंत में असहायक तथा महंगी देखभाल से बचा सकते हैं।[97]
कीमोथेरेपी को प्रशामक देखभाल के साथ जोड़ कर एनएससीएलसी का उपचार किया जा सकता है। उन्नत मामलों में उपयुक्त कीमोथेरेपी, मात्र समर्थित देखभाल की तुलना में उत्तरजीविता का औसत बेहतर करती है साथ ही जीवन की गुणवत्ता को बेहतर करती है।[98] पर्याप्त शारीरिक स्वस्थता की उपस्थिति में, फेफड़े के कैंसर में प्रशामक देखभाल के साथ कीमोथेरेपी उत्तरजीविता को 1.5 से 3 माह तक बढ़ा सकती है, लाक्षणिक लाभ तथा बेहतर गुणवत्ता का जीवन दे सकती है, जिसके साथ आधुनिक एजेंटो में बेहतर परिणाम दिखते हैं।[99][100] एनएससीएलसी मेटा-एनालिसिस कोलाबोरेटिव ग्रुप इस बात की अनुशंसा करता है कि यदि प्राप्तकर्ता चाहे और उपचार को सह सके तो उन्नत एनएससीएलसी में कीमोथेरेपी पर विचार किया जाना चाहिए।[87][101]
पूर्वानुमान[संपादित करें]
| Clinical stage | Five-year survival (%) | |
|---|---|---|
| Non-small cell lung carcinoma | Small cell lung carcinoma | |
| IA | 50 | 38 |
| IB | 47 | 21 |
| IIA | 36 | 38 |
| IIB | 26 | 18 |
| IIIA | 19 | 13 |
| IIIB | 7 | 9 |
| IV | 2 | 1 |
आम तौर पर पूर्वानुमान कमजोर होता है। फेफड़े के कैंसर से पीड़ित सभी लोगों में से 15 प्रतिशत लोग ही निदान के पांच वर्षों तक जीवित रह पाते हैं।[2] निदान के समय तक अक्सर रोग का स्तर उन्नत हो चुका होता है। उपस्थिति के समय एनएससीएलसी के 30 से 40 प्रतिशत मामले चरण IV पर होते हैं और एससीएलसी के 60 प्रतिशत मामले, चरण IV पर होते हैं।[8]
एनएससीएलसी में पूर्वानुमान कारकों में फेफड़े संबंधी लक्षणों की उपस्थिति या अनुपस्थिति, ट्यूमर आकार, कोशिका प्रकार (हिस्टोलॉजी), विस्तार का स्तर (चरण) तथा मेटास्टेसिस से एकाधिक लिम्फ नोड और संवहनी आक्षेप शामिल हैं। शल्यक्रिया न किए जा सकने वाले रोग से पीड़ित लोगों में परिणाम उन लोगों में और बुरे होते हैं जिनकी प्रदर्शन स्थिति खराब तथा वजन में कमी 10% से अधिक है।[102] एससीएलसी में पूर्वानुमान कारकों में प्रदर्शन स्थिति, लिंग, रोग का चरण तथा निदान के समय केन्द्रीय तंत्रिका तंत्र या यकृत में रोग होना शामिल है।[103]
एनएससीएलसी के लिए, चरण IA रोग का सबसे अधिक अच्छा पूर्वानुमान पूर्ण शल्यक्रिया उच्छेदन द्वारा हासिल किया जाता है, जिसमें 5 वर्ष की उत्तरजीविता 70 प्रतिशत तक होती है।[104] एससीएलसी के लिए समग्र पांच वर्षीय उत्तरजीविता लगभग 5 प्रतिशत है।[1] व्यापक चरण एससीएलसी वाले लोगों में औसत पांच वर्ष की उत्तरजीविता की दर 1% से कम है। सीमित चरण रोग स्थिति में औसत उत्तरजीविता समय 20 माह है, जिसमें उत्तरजीविता दर 20% है।[2]
राष्ट्रीय कैंसर संस्थान द्वारा प्रदान किए गए आंकड़ों के अनुसार, अमरीका में फेफड़े के कैंसर के निदान की औसत उम्र 70 साल है,[105] तथा मृत्यु की औसत उम्र 72 साल है।[106] अमरीका में चिकित्सीय बीमा अपनाने वाले लोगों में बेहतर परिणाम दिखते हैं।[107]
रोग जनन विज्ञान[संपादित करें]

██ no data ██ ≤ 5 ██ 5-10 ██ 10-15 ██ 15-20 ██ 20-25 ██ 25-30 | ██ 30-35 ██ 35-40 ██ 40-45 ██ 45-50 ██ 50-55 ██ ≥ 55 |
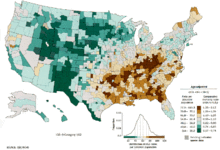
व्यापकता तथा उत्तरजीविता, दोनो के लिहाज से, पूरी दुनिया में फेफड़े का कैंसर सबसे आम कैंसर है। 2008 में, फेफड़े के कैंसर के 1.61 मिलियन नए मामले थे और 1.38 मिलियन मौते हुई थीं। सर्वोच्च दरें यूरोप तथा उत्तरी अमरीका में हैं।[11] 50 से ऊपर की उम्र वाले तथा धूम्रपान के इतिहास वाले जनसंख्या खंड के लोगों में फेफड़े के कैंसर के विस्तार की सबसे अधिक संभावना है। पुरुषों में 20 वर्ष पहले उत्तरजीविता दर घटनी शुरु हो गयी थी जबकि महिलाओं में फेफड़े के कैंसर से उत्तरजीविता दर पिछले दशक से बढ़नी शुरु हो गयी है और हाल ही में स्थिर होना शुरु हो गयी है।[109] अमरीका में फेफड़े के कैंसर के विकसित होने का जीवन काल जोखिम पुरुषों में 8% तथा महिलाओं में 6% है।[1]
प्रत्येक 3–4 मिलियन सिगरेटों के पिये जाने पर एक फेफड़े के कैंसर की मौत होती है।[1][110]"बिग टोबैको" का प्रभाव धूम्रपान संस्कृति में महत्वपूर्ण भूमिका निभाता है।[111] युवा गैर-धूम्रपानकर्ता जो तंबाकू विज्ञापन देखते हैं उनके धूम्रपान शुरु करने की काफी संभावना होती है।[112] निष्क्रिय धूम्रपान की भूमिका को फेफड़े के कैंसर के लिए अब अधिक मान्यता मिल रही है,[24] जिसके कारण दूसरों के धूम्रपान के धुएं से धूम्रपान न करने वालों को बचाने के लिए नीतिगत दखल दिए जा रहे हैं।[113] मोटर वाहनों, कारखानों तथा विद्युत संयंत्रों के उत्सर्जन से भी संभावित जोखिम पैदा होता है।[4]
पूर्वी यूरोप के पुरुषों में फेफड़े के कैंसर से सबसे अधिक उत्तरजीविता दर है और उत्तरी यूरोप तथा अमरीका में महिलाओं में यह दर सबसे अधिक है। उत्तरी अमरीका में काले पुरुषों तथा महिलाओं में यह सबसे अधिक है।[114] फेफड़े के कैंसर की दर विकासशील देशों में वर्तमान में कम है।[115] विकासशील देशों में, धूम्रपान का चलन बढ़ने से, अगले कुछ वर्षों में दरों के बढ़ने की संभावना है विशेष रूप से चीन में[116] तथा भारत में।[117]
1960 से फेफड़े के एडीनोकार्सिनोमा की दर दूसरे प्रकार के कैंसरों की तुलना में बढ़ी है। इसका आंशिक कारण सिगरेटों में फिल्टर का शुरु किया जाना है। फिल्टर के उपयोग से तंबाकू के धुएं के बड़े कण हट जाते हैं जिससे बड़े वायुमार्ग में निक्षेप कम हो जाता है। हालांकि धूम्रपान करने वाले को उसी मात्रा में निकोटिन पाने के लिए अधिक जोर से अंतःश्वसन करना पड़ता है, जिससे छोटे वायुमार्ग में कणों का निक्षेप बढ़ जाता है और एडीनोकार्सिनोमा बढ़ जाता है।[118] फेफड़े के एडीनोकार्सिनोमा की घटनाएं लगातार बढ़ रही हैं।[119]
इतिहास[संपादित करें]
फेफड़े का कैंसर, सिगरेट पीना शुरु करने के पहले आम नहीं था; 1761 तक इसे एक विशिष्ट रोग के रूप में मान्यता नहीं दी गयी थी।[120] फेफड़े का कैंसर के विभिन्न पहलुओं को 1810 में बताया गया था।[121] फेफड़े के घातक ट्यूमर, 1 प्रतिशत कैंसर का निर्माण करते थे तथा उनको ऑटोप्सी में 1878 में देखा गया, लेकिन 1900 की शुरुआत तक वे 10-15 प्रतिशत तक बढ़ गए थे।[122] 1912 के चिकित्सीय साहित्य में पूरी दुनिया में ऐसे मामले मात्र 374 रिपोर्ट किए गए,[123] लेकिन ऑटोप्सी का समीक्षाओं ने दर्शाया कि फेफड़े के कैंसर 1852 में 0.3% से बढ़ कर 1952 में 5.66% हो गए।[124] जर्मनी में 1929 में चिकित्सक फ्रिट्ज़ लिकिंट ने धूम्रपान तथा फेफड़े के कैंसर के बीच की कड़ी को मान्यता प्रदान की,[122] जिसके कारण आक्रामक धूम्रपान विरोधी अभियानचलाया गया।[125] ब्रिटिश चिकित्सा अध्ययन जो 1950 में प्रकाशित हुआ, वह पहला ठोस रोज जनक विज्ञानी साक्ष्य था जो फेफड़े के कैंसर और धूम्रपान की कड़ी के स्थापित कर रहा था।[126] जिके परिणामस्वरूप 1964 में यूनाइटेड स्टेट्स के सर्जन जनरल ने अनुशंसा की कि घूम्रपान करने वालों को धूम्रपान करना छोड़ देना चाहिए।[127]
स्कीनबर्ग, सेक्सोनी के निकट ओरे माउंटेन्स में खनिकों में रेडॉन गैस का संबंध सबसे पहले स्थापित किया गया था। चांदी का खनन 1470 से किया जा रहा था और ये खानें यूरेनियम से भरपूर थीं तथा इनके साथ रेडियम और रेडियम गैस भी शामिल थी।[128] खनिकों में गैरआनुपातिक रूप से फेफड़े के रोग विकसित हो गए, अंततः जिनको 1870 में फेफड़े के कैंसर के रूप में मान्यता दी गयी। [129] इस खोज के बावजूद, USSR की मांग के कारण 1950 में खनन जारी रहा।[128] 1960 में रेडॉन को कैंसर कारक के रूप में पुष्टि प्रदान कर दी गयी।[130]
फेफड़ के कैंसर के लिए पहली सफल न्यूमेनोएक्टोमी 1933 में की गयी।[131] प्रशामक रेडियोथेरेपी को 1940 से उपयोग किया जा रहा है।[132] रेडिकल रेडियोथेरेपी को शुरु में 1950 में उपयोग किया गया था जो कि फेफड़े के कैंसर के शुरुआती चरण के उन रोगियों को विकिरण की बड़ी खुराकों को देने का प्रयास था जिन पर शल्यक्रिया नहीं की जा सकती थी।[133] 1997 में सतत लघुमात्रा त्वरित रेडियोथेरेपी (सीएचएआरटी) को परंपरागत रेडिकल रेडियोथेरेपी के सुधार रूप में देखा गया था।[134] एससीएलसी के साथ 1960 में शल्यक्रिया उच्छेदन[135] तथा रेडिकल रेडियोथेरेपी के आरंभिक प्रयास[136] सफल थे। 1970 में सफल कीमोथेरेपी पथ्यों का विकास हुआ।[137]
संदर्भ[संपादित करें]
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग घ ङ च छ ज झ ञ Horn, L; Pao W, Johnson DH (2012). "Chapter 89". प्रकाशित Longo, DL; Kasper, DL; Jameson, JL; Fauci, AS; Hauser, SL; Loscalzo, J (संपा॰). Harrison's Principles of Internal Medicine (18th संस्करण). McGraw-Hill. आई॰ऍस॰बी॰ऍन॰ 0-07-174889-X.
- ↑ अ आ इ ई "Lung Carcinoma: Tumors of the Lungs". Merck Manual Professional Edition, Online edition. मूल से 16 अगस्त 2007 को पुरालेखित. अभिगमन तिथि 15 अगस्त 2007.
- ↑ Thun, MJ; Hannan LM, Adams-Campbell LL; एवं अन्य (सितंबर 2008). "Lung cancer occurrence in never-smokers: an analysis of 13 cohorts and 22 cancer registry studies". PLoS Medicine. 5 (9): e185. PMID 18788891. डीओआइ:10.1371/journal.pmed.0050185. पी॰एम॰सी॰ 2531137. Explicit use of et al. in:
|author2=(मदद) - ↑ अ आ इ ई उ ऊ ए ऐ Alberg AJ, Samet JM (2010). "Chapter 46". Murray & Nadel's Textbook of Respiratory Medicine (5th संस्करण). Saunders Elsevier. आई॰ऍस॰बी॰ऍन॰ 978-1-4160-4710-0.
- ↑ अ आ O'Reilly, KM; Mclaughlin AM, Beckett WS, Sime PJ (मार्च 2007). "Asbestos-related lung disease". American Family Physician. 75 (5): 683–688. PMID 17375514. मूल से 29 सितंबर 2007 को पुरालेखित. अभिगमन तिथि 13 मई 2016.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Carmona, RH (27 जून 2006). "The Health Consequences of Involuntary Exposure to Tobacco Smoke: A Report of the Surgeon General". U.S. Department of Health and Human Services. मूल से 3 जुलाई 2006 को पुरालेखित. अभिगमन तिथि 13 मई 2016.
Secondhand smoke exposure causes disease and premature death in children and adults who do not smoke.
- ↑ "Tobacco Smoke and Involuntary Smoking" (PDF). IARC Monographs on the Evaluation of Carcinogenic Risks to Humans. WHO International Agency for Research on Cancer. 83. 2002. मूल (PDF) से 23 जून 2007 को पुरालेखित. अभिगमन तिथि 13 मई 2016.
There is sufficient evidence that involuntary smoking (exposure to secondhand or 'environmental' tobacco smoke) causes lung cancer in humans. ... Involuntary smoking (exposure to secondhand or 'environmental' tobacco smoke) is carcinogenic to humans (Group 1).
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क Lu, C; Onn A, Vaporciyan AA; एवं अन्य (2010). "78: Cancer of the Lung". Holland-Frei Cancer Medicine (8th संस्करण). People's Medical Publishing House. आई॰ऍस॰बी॰ऍन॰ 9781607950141. Explicit use of et al. in:
|author2=(मदद) - ↑ Chapman, S; Robinson G, Stradling J, West S (2009). "Chapter 31". Oxford Handbook of Respiratory Medicine (2nd संस्करण). Oxford University Press. आई॰ऍस॰बी॰ऍन॰ 9-780199-545162.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ अ आ इ ई उ ऊ Collins, LG; Haines C, Perkel R, Enck RE (जनवरी 2007). "Lung cancer: diagnosis and management". American Family Physician. American Academy of Family Physicians. 75 (1): 56–63. PMID 17225705. मूल से 29 सितंबर 2007 को पुरालेखित. अभिगमन तिथि 13 मई 2016.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ अ आ Ferlay, J; Shin HR, Bray F; एवं अन्य (दिसम्बर 2010). "Estimates of worldwide burden of cancer in 2008: GLOBOCAN 2008". International Journal of Cancer. 127 (12): 2893–2917. PMID 21351269. डीओआइ:10.1002/ijc.25516. मूल से 6 मई 2016 को पुरालेखित. अभिगमन तिथि 13 मई 2016. Explicit use of et al. in:
|author2=(मदद) - ↑ Honnorat, J; Antoine JC (मई 2007). "Paraneoplastic neurological syndromes". Orphanet Journal of Rare Diseases. BioMed Central. 2 (1): 22. PMID 17480225. डीओआइ:10.1186/1750-1172-2-22. पी॰एम॰सी॰ 1868710. मूल से 27 सितंबर 2007 को पुरालेखित. अभिगमन तिथि 13 मई 2016.
- ↑ Greene, Frederick L. (2002). AJCC cancer staging manual. Berlin: Springer-Verlag. आई॰ऍस॰बी॰ऍन॰ 0-387-95271-3.
- ↑ Brown, KM; Keats JJ, Sekulic A; एवं अन्य (2010). "8". Holland-Frei Cancer Medicine (8th संस्करण). People's Medical Publishing House USA. आई॰ऍस॰बी॰ऍन॰ 978-1607950141. Explicit use of et al. in:
|author2=(मदद) - ↑ Biesalski, HK; Bueno de Mesquita B, Chesson A; एवं अन्य (1998). "European Consensus Statement on Lung Cancer: risk factors and prevention. Lung Cancer Panel". CA Cancer J Clin. Smoking is the major risk factor, accounting for about 90% of lung cancer incidence. 48 (3): 167–176, discussion 164–166. PMID 9594919. डीओआइ:10.3322/canjclin.48.3.167. Explicit use of et al. in:
|author2=(मदद)सीएस1 रखरखाव: स्थान (link) - ↑ Hecht, S (अक्टूबर 2003). "Tobacco carcinogens, their biomarkers and tobacco-induced cancer". Nature Reviews Cancer. Nature Publishing Group. 3 (10): 733–744. PMID 14570033. डीओआइ:10.1038/nrc1190. मूल से 29 सितंबर 2009 को पुरालेखित. अभिगमन तिथि 13 मई 2016.
- ↑ Sopori, M (मई 2002). "Effects of cigarette smoke on the immune system". Nature Reviews Immunology. 2 (5): 372–7. PMID 12033743. डीओआइ:10.1038/nri803.
- ↑ Peto, R; Lopez AD, Boreham J; एवं अन्य (2006). Mortality from smoking in developed countries 1950–2000: Indirect estimates from National Vital Statistics. Oxford University Press. आई॰ऍस॰बी॰ऍन॰ 0-19-262535-7. मूल से 5 सितंबर 2007 को पुरालेखित. अभिगमन तिथि 13 मई 2016. Explicit use of et al. in:
|author2=(मदद) - ↑ California Environmental Protection Agency (1997). "Health effects of exposure to environmental tobacco smoke. California Environmental Protection Agency". Tobacco Control. 6 (4): 346–353. PMID 9583639. डीओआइ:10.1136/tc.6.4.346. पी॰एम॰सी॰ 1759599. मूल से 8 अगस्त 2007 को पुरालेखित. अभिगमन तिथि 13 मई 2016.
* CDC (2001). "State-specific prevalence of current cigarette smoking among adults, and policies and attitudes about secondhand smoke—United States, 2000". Morbidity and Mortality Weekly Report. Atlanta, Georgia: CDC. 50 (49): 1101–1106. PMID 11794619. मूल से 16 मई 2016 को पुरालेखित. अभिगमन तिथि 13 मई 2016. नामालूम प्राचल|month=की उपेक्षा की गयी (मदद);|author1=और|last=के एक से अधिक मान दिए गए हैं (मदद) - ↑ अ आ इ ई Alberg, AJ; Samet JM (2007). "Epidemiology of lung cancer". Chest. American College of Chest Physicians. 132 (S3): 29S–55S. PMID 17873159. डीओआइ:10.1378/chest.07-1347. मूल से 29 मार्च 2020 को पुरालेखित. अभिगमन तिथि 13 मई 2016. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Jaakkola, MS; Jaakkola JJ (2006). "Impact of smoke-free workplace legislation on exposures and health: possibilities for prevention". European Respiratory Journal. 28 (2): 397–408. PMID 16880370. डीओआइ:10.1183/09031936.06.00001306. मूल से 29 जनवरी 2013 को पुरालेखित. अभिगमन तिथि 13 मई 2016. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Parkin, DM (2011). "Tobacco—attributable cancer burden in the UK in 2010". British Journal of Cancer. 105 (Suppl. 2): S6–S13. PMID 22158323. डीओआइ:10.1038/bjc.2011.475. पी॰एम॰सी॰ 3252064. मूल से 4 सितंबर 2017 को पुरालेखित. अभिगमन तिथि 13 मई 2016. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ National Health and Medical Research Council (April 1994). "The health effects and regulation of passive smoking". Australian Government Publishing Service. मूल से September 29, 2007 को पुरालेखित. अभिगमन तिथि 10 अगस्त 2007. Cite journal requires
|journal=(मदद) - ↑ अ आ Taylor, R; Najafi F, Dobson A (2007). "Meta-analysis of studies of passive smoking and lung cancer: effects of study type and continent". International Journal of Epidemiology. 36 (5): 1048–1059. PMID 17690135. डीओआइ:10.1093/ije/dym158. मूल से 5 अगस्त 2011 को पुरालेखित. अभिगमन तिथि 13 मई 2016. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ "Frequently asked questions about second hand smoke". World Health Organization. मूल से 1 जनवरी 2013 को पुरालेखित. अभिगमन तिथि 25 जुलाई 2012.
- ↑ Schick, S; Glantz S (दिसम्बर 2005). "Philip Morris toxicological experiments with fresh sidestream smoke: more toxic than mainstream smoke". Tobacco Control. 14 (6): 396–404. PMID 16319363. डीओआइ:10.1136/tc.2005.011288. पी॰एम॰सी॰ 1748121.
- ↑ Schmid K, Kuwert T, Drexler H (2010). "Radon in Indoor Spaces: An Underestimated Risk Factor for Lung Cancer in Environmental Medicine". Dtsch Arztebl Int. 107 (11): 181–6. PMID 20386676. डीओआइ:10.3238/arztebl.2010.0181. पी॰एम॰सी॰ 2853156. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ EPA (अक्टूबर 2006). "Radiation information: radon". EPA. मूल से 29 अप्रैल 2009 को पुरालेखित. अभिगमन तिथि 11 अगस्त 2007.
- ↑ Davies, RJO; Lee YCG (2010). "18.19.3". Oxford Textbook Medicine (5th संस्करण). OUP Oxford. आई॰ऍस॰बी॰ऍन॰ 978-0199204854.
- ↑ Chen, H; Goldberg MS, Villeneuve PJ (2008). "A systematic review of the relation between long-term exposure to ambient air pollution and chronic diseases". Reviews on Environmental Health. 23 (4): 243–297. PMID 19235364. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Clapp, RW; Jacobs MM, Loechler EL (2008). "Environmental and Occupational Causes of Cancer New Evidence, 2005–2007". Reviews on Environmental Health. 23 (1): 1–37. PMID 18557596. पी॰एम॰सी॰ 2791455. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ अ आ Lim, WY; Seow, A (2012 Jan). "Biomass fuels and lung cancer". Respirology (Carlton, Vic.). 17 (1): 20–31. PMID 22008241.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Sood, A (2012 Dec). "Indoor fuel exposure and the lung in both developing and developed countries: an update". Clinics in chest medicine. 33 (4): 649–65. PMID 23153607.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Dudley, Joel (2013). Exploring Personal Genomics. Oxford University Press. पृ॰ 25. आई॰ऍस॰बी॰ऍन॰ 9780199644483. मूल से 17 दिसंबर 2013 को पुरालेखित. अभिगमन तिथि 13 मई 2016.
- ↑ Kern JA, McLennan G (2008). Fishman's Pulmonary Diseases and Disorders (4th संस्करण). McGraw-Hill. पृ॰ 1802. आई॰ऍस॰बी॰ऍन॰ 0-07-145739-9.
- ↑ Cogliano, VJ; Baan, R; Straif, K; Grosse, Y; Lauby-Secretan, B; El Ghissassi, F; Bouvard, V; Benbrahim-Tallaa, L; Guha, N; Freeman, C; Galichet, L; Wild, CP (2011 Dec 21). "Preventable exposures associated with human cancers" (PDF). Journal of the National Cancer Institute. 103 (24): 1827–39. PMID 22158127. मूल (PDF) से 20 सितंबर 2012 को पुरालेखित. अभिगमन तिथि 13 मई 2016.
|date=में तिथि प्राचल का मान जाँचें (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Fong, KM; Sekido Y, Gazdar AF, Minna JD (अक्टूबर 2003). "Lung cancer • 9: Molecular biology of lung cancer: clinical implications". Thorax. BMJ Publishing Group Ltd. 58 (10): 892–900. PMID 14514947. डीओआइ:10.1136/thorax.58.10.892. पी॰एम॰सी॰ 1746489.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Salgia, R; Skarin AT (मार्च 1998). "Molecular abnormalities in lung cancer". Journal of Clinical Oncology. 16 (3): 1207–1217. PMID 9508209.
- ↑ अ आ इ ई Herbst, RS; Heymach JV, Lippman SM (सितंबर 2008). "Lung cancer". New England Journal of Medicine. 359 (13): 1367–1380. PMID 18815398. डीओआइ:10.1056/NEJMra0802714. मूल से 28 सितंबर 2008 को पुरालेखित. अभिगमन तिथि 13 मई 2016.
- ↑ Aviel-Ronen, S; Blackhall FH, Shepherd FA, Tsao MS (जुलाई 2006). "K-ras mutations in non-small-cell lung carcinoma: a review". Clinical Lung Cancer. Cancer Information Group. 8 (1): 30–38. PMID 16870043. डीओआइ:10.3816/CLC.2006.n.030.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Devereux, TR; Taylor JA, Barrett JC (मार्च 1996). "Molecular mechanisms of lung cancer. Interaction of environmental and genetic factors". Chest. American College of Chest Physicians. 109 (Suppl 3): 14S–19S. PMID 8598134. डीओआइ:10.1378/chest.109.3_Supplement.14S.
- ↑ Miller, WT (2008). Fishman's Pulmonary Diseases and Disorders (4th संस्करण). McGraw-Hill. पृ॰ 486. आई॰ऍस॰बी॰ऍन॰ 0-07-145739-9.
- ↑ Kaiser, LR (2008). Fishman's Pulmonary Diseases and Disorders (4th संस्करण). McGraw-Hill. पपृ॰ 1815–1816. आई॰ऍस॰बी॰ऍन॰ 0-07-145739-9.
- ↑ अ आ Maitra, A; Kumar V (2007). Robbins Basic Pathology (8th संस्करण). Saunders Elsevier. पपृ॰ 528–529. आई॰ऍस॰बी॰ऍन॰ 978-1-4160-2973-1.
- ↑ Subramanian, J; Govindan R (2007). "Lung cancer in never smokers: a review". Journal of Clinical Oncology. American Society of Clinical Oncology. 25 (5): 561–570. PMID 17290066. डीओआइ:10.1200/JCO.2006.06.8015. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Raz, DJ; He B, Rosell R, Jablons DM (मार्च 2006). "Bronchioloalveolar carcinoma: a review". Clinical Lung Cancer. 7 (5): 313–322. PMID 16640802. डीओआइ:10.3816/CLC.2006.n.012.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Rosti, G; Bevilacqua G, Bidoli P; एवं अन्य (मार्च 2006). "Small cell lung cancer". Annals of Oncology. 17 (Suppl. 2): 5–10. PMID 16608983. डीओआइ:10.1093/annonc/mdj910. Explicit use of et al. in:
|author2=(मदद) - ↑ Seo, JB; Im JG, Goo JM; एवं अन्य (1 मार्च 2001). "Atypical pulmonary metastases: spectrum of radiologic findings". Radiographics. 21 (2): 403–417. PMID 11259704. मूल से 11 अक्तूबर 2007 को पुरालेखित. अभिगमन तिथि 13 मई 2016. Explicit use of et al. in:
|author2=(मदद) - ↑ Tan D, Zander DS (2008). "Immunohistochemistry for Assessment of Pulmonary and Pleural Neoplasms: A Review and Update". Int J Clin Exp Pathol. 1 (1): 19–31. PMID 18784820. पी॰एम॰सी॰ 2480532.
- ↑ अ आ इ Rami-Porta, R; Crowley JJ, Goldstraw P (2009). "The revised TNM staging system for lung cancer" (PDF). Annals of Thoracic and Cardiovascular Surgery. 15 (1): 4–9. PMID 19262443. मूल से 9 मई 2012 को पुरालेखित (PDF). अभिगमन तिथि 13 मई 2016. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Goodman, GE (2002). "Lung cancer. 1: prevention of lung cancer" (PDF). Thorax. 57 (11): 994–999. PMID 12403886. पी॰एम॰सी॰ 1746232. मूल से 10 सितंबर 2017 को पुरालेखित (PDF). अभिगमन तिथि 13 मई 2016. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ McNabola, A; Gill LW (2009). "The control of environmental tobacco smoke: a policy review". International Journal of Environmental Research and Public Health. 6 (2): 741–758. PMID 19440413. डीओआइ:10.3390/ijerph6020741. पी॰एम॰सी॰ 2672352. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Pandey, G (फ़रवरी 2005). "Bhutan's smokers face public ban". BBC. मूल से 7 अप्रैल 2008 को पुरालेखित. अभिगमन तिथि 7 सितंबर 2007.
- ↑ Pandey, G (2 अक्टूबर 2008). "Indian ban on smoking in public". बीबीसी. मूल से 15 जनवरी 2009 को पुरालेखित. अभिगमन तिथि 25 अप्रैल 2012.
- ↑ United Nations News service (30 मई 2008). UN health agency calls for total ban on tobacco advertising to protect young. प्रेस रिलीज़. http://www.un.org/apps/news/story.asp?NewsID=26857. अभिगमन तिथि: 13 मई 2016.
- ↑ अ आ इ Fabricius, P; Lange P (2003). "Diet and lung cancer". Monaldi Archives for Chest Disease. 59 (3): 207–211. PMID 15065316. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Fritz, H; Kennedy D, Fergusson D; एवं अन्य (2011). "Vitamin A and Retinoid Derivatives for Lung Cancer: A Systematic Review and Meta Analysis". PLoS ONE. 6 (6): e21107. PMID 21738614. डीओआइ:10.1371/journal.pone.0021107. पी॰एम॰सी॰ 3124481. Explicit use of et al. in:
|author2=(मदद) - ↑ Herr, C; Greulich T, Koczulla RA; एवं अन्य (2011). "The role of vitamin D in pulmonary disease: COPD, asthma, infection, and cancer". Respiratory Research. 12 (1): 31. PMID 21418564. डीओआइ:10.1186/1465-31 दिसंबर 9921
|doi=के मान की जाँच करें (मदद). पी॰एम॰सी॰ 3071319. नामालूम प्राचल|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author2=(मदद) - ↑ अ आ Key, TJ (2011). "Fruit and vegetables and cancer risk". British Journal of Cancer. 104 (1): 6–11. PMID 21119663. डीओआइ:10.1038/sj.bjc.6606032. पी॰एम॰सी॰ 3039795. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Manser, RL; Irving LB, Stone C; एवं अन्य (2004). "Screening for lung cancer". Cochrane Database of Systematic Reviews (1): CD001991. PMID 14973979. डीओआइ:10.1002/14651858.CD001991.pub2. मूल से 3 मार्च 2016 को पुरालेखित. अभिगमन तिथि 13 मई 2016. Explicit use of et al. in:
|author2=(मदद) - ↑ Jaklitsch, MT; Jacobson FL, Austin JH; एवं अन्य (2012). "The American Association for Thoracic Surgery guidelines for lung cancer screening using low-dose computed tomography scans for lung cancer survivors and other high-risk groups". Journal of Thoracic and Cardiovascular Surgery. 144 (1): 33–38. PMID 22710039. डीओआइ:10.1016/j.jtcvs.2012.05.060. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author2=(मदद) - ↑ Bach, PB; Mirkin JN, Oliver TK; एवं अन्य (2012). "Benefits and harms of CT screening for lung cancer: a systematic review". JAMA: the Journal of the American Medical Association. 307 (22): 2418–2429. PMID 22610500. डीओआइ:10.1001/jama.2012.5521. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author2=(मदद) - ↑ Boiselle, PM (2013 Mar 20). "Computed tomography screening for lung cancer". JAMA : the journal of the American Medical Association. 309 (11): 1163–70. PMID 23512063.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Bach PB, Mirkin JN, Oliver TK; एवं अन्य (2012). "Benefits and harms of CT screening for lung cancer: a systematic review". JAMA. 307 (22): 2418–29. PMID 22610500. डीओआइ:10.1001/jama.2012.5521. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Aberle, DR; Abtin, F; Brown, K (2013 Mar 10). "Computed tomography screening for lung cancer: has it finally arrived? Implications of the national lung screening trial". Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 31 (8): 1002–8. PMID 23401434.
|date=में तिथि प्राचल का मान जाँचें (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Ferrell, B; Koczywas M, Grannis F, Harrington A (2011). "Palliative care in lung cancer". Surgical Clinics of North America. 91 (2): 403–417. PMID 21419260. डीओआइ:10.1016/j.suc.2010.12.003. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Kaiser LR (2008). Fishman's Pulmonary Diseases and Disorders (4th संस्करण). McGraw-Hill. पपृ॰ 1853–1854. आई॰ऍस॰बी॰ऍन॰ 0-07-145739-9.
- ↑ अ आ Kaiser LR (2008). Fishman's Pulmonary Diseases and Disorders (4th संस्करण). McGraw-Hill. पपृ॰ 1855–1856. आई॰ऍस॰बी॰ऍन॰ 0-07-145739-9.
- ↑ Odell, DD; Kent MS, Fernando HC (2010). "Sublobar resection with brachytherapy mesh for stage I non-small cell lung cancer". Seminars in Thoracic and Cardiovascular Surgery. 22 (1): 32–37. PMID 20813314. डीओआइ:10.1053/j.semtcvs.2010.04.003. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Alam, N; Flores RM (2007). "Video-assisted thoracic surgery (VATS) lobectomy: the evidence base". Journal of the Society of Laparoendoscopic Surgeons. 11 (3): 368–374. PMID 17931521. पी॰एम॰सी॰ 3015831. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Rueth, NM; Andrade RS (2010). "Is VATS lobectomy better: perioperatively, biologically and oncologically?". Annals of Thoracic Surgery. 89 (6): S2107–S2111. PMID 20493991. डीओआइ:10.1016/j.athoracsur.2010.03.020. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Simon GR, Turrisi A (2007). "Management of small cell lung cancer: ACCP evidence-based clinical practice guidelines (2nd edition)". Chest. 132 (3 Suppl): 324S–339S. PMID 17873178. डीओआइ:10.1378/chest.07-1385. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Goldstein, SD; Yang SC (2011). "Role of surgery in small cell lung cancer". Surgical Oncology Clinics of North America. 20 (4): 769–777. PMID 21986271. डीओआइ:10.1016/j.soc.2011.08.001. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Arriagada, R; Goldstraw P, Le Chevalier T (2002). Oxford Textbook of Oncology (2nd संस्करण). Oxford University Press. पृ॰ 2094. आई॰ऍस॰बी॰ऍन॰ 0-19-262926-3.
- ↑ Hatton, MQ; Martin JE (2010). "Continuous hyperfractionated accelerated radiotherapy (CHART) and non-conventionally fractionated radiotherapy in the treatment of non-small cell lung cancer: a review and consideration of future directions". Clinical Oncology (Royal College of Radiologists). 22 (5): 356–364. PMID 20399629. डीओआइ:10.1016/j.clon.2010.03.010. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ PORT Meta-analysis Trialists Group (2005). Rydzewska, Larysa (संपा॰). "Postoperative radiotherapy for non-small cell lung cancer". Cochrane Database of Systematic Reviews (2): CD002142. PMID 15846628. डीओआइ:10.1002/14651858.CD002142.pub2.
- ↑ Le Péchoux, C (2011). "Role of postoperative radiotherapy in resected non-small cell lung cancer: a reassessment based on new data". Oncologist. 16 (5): 672–681. PMID 21378080. डीओआइ:10.1634/theoncologist.2010-0150. पी॰एम॰सी॰ 3228187.
- ↑ Cardona, AF; Reveiz L, Ospina EG; एवं अन्य (2008). "Palliative endobronchial brachytherapy for non-small cell lung cancer". Cochrane Database of Systematic Reviews (2): CD004284. PMID 18425900. डीओआइ:10.1002/14651858.CD004284.pub2. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author2=(मदद) - ↑ Ikushima, H (2010). "Radiation therapy: state of the art and the future". Journal of Medical Investigation. 57 (1–2): 1–11. PMID 20299738. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)[मृत कड़ियाँ] - ↑ Paumier, A; Cuenca X, Le Péchoux C (2011). "Prophylactic cranial irradiation in lung cancer". Cancer Treatment Reviews. 37 (4): 261–265. PMID 20934256. डीओआइ:10.1016/j.ctrv.2010.08.009. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Girard, N; Mornex F (2011). "Stereotactic radiotherapy for non-small cell lung cancer: From concept to clinical reality. 2011 update". Cancer Radiothérapie. 15 (6–7): 522–526. PMID 21889901. डीओआइ:10.1016/j.canrad.2011.07.241. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Fairchild, A; Harris K, Barnes E; एवं अन्य (2008). "Palliative thoracic radiotherapy for lung cancer: a systematic review". Journal of Clinical Oncology. 26 (24): 4001–4011. PMID 18711191. डीओआइ:10.1200/JCO.2007.15.3312. मूल से 13 अप्रैल 2013 को पुरालेखित. अभिगमन तिथि 13 मई 2016. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author2=(मदद) - ↑ Hann CL, Rudin CM (30 नवंबर 2008). "Management of small-cell lung cancer: incremental changes but hope for the future". Oncology (Williston Park). 22 (13): 1486–92. PMID 19133604.
- ↑ Murray, N; Turrisi AT (मार्च 2006). "A review of first-line treatment for small-cell lung cancer". Journal of Thoracic Oncology. 1 (3): 270–278. PMID 17409868.
- ↑ Azim, HA; Ganti AK (मार्च 2007). "Treatment options for relapsed small-cell lung cancer". Anticancer drugs. 18 (3): 255–261. PMID 17264756. डीओआइ:10.1097/CAD.0b013e328011a547.
- ↑ MacCallum, C; Gillenwater HH (जुलाई 2006). "Second-line treatment of small-cell lung cancer". Current Oncology Reports. 8 (4): 258–264. PMID 17254525. डीओआइ:10.1007/s11912-006-0030-8.
- ↑ अ आ NSCLC Meta-Analyses Collaborative Group (2008). "Chemotherapy in Addition to Supportive Care Improves Survival in Advanced Non–Small-Cell Lung Cancer: A Systematic Review and Meta-Analysis of Individual Patient Data From 16 Randomized Controlled Trials". J. Clin. Oncol. 26 (28): 4617–25. PMID 18678835. डीओआइ:10.1200/JCO.2008.17.7162. पी॰एम॰सी॰ 2653127. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Mehra R, Treat J (2008). Fishman's Pulmonary Diseases and Disorders (4th संस्करण). McGraw-Hill. पृ॰ 1876. आई॰ऍस॰बी॰ऍन॰ 0-07-145739-9.
- ↑ अ आ Clegg, A; Scott DA, Hewitson P; एवं अन्य (जनवरी 2002). "Clinical and cost effectiveness of paclitaxel, docetaxel, gemcitabine, and vinorelbine in non-small cell lung cancer: a systematic review". Thorax. BMJ Publishing Group. 57 (1): 20–28. PMID 11809985. डीओआइ:10.1136/thorax.57.1.20. पी॰एम॰सी॰ 1746188. Explicit use of et al. in:
|author2=(मदद) - ↑ Fuld AD, Dragnev KH, Rigas JR (2010). "Pemetrexed in advanced non-small-cell lung cancer". Expert Opin Pharmacother. 11 (8): 1387–402. PMID 20446853. डीओआइ:10.1517/14656566.2010.482560. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Carbone, DP; Felip E (2011). "Adjuvant therapy in non-small cell lung cancer: future treatment prospects and paradigms". Clinical Lung Cancer. 12 (5): 261–271. PMID 21831720. डीओआइ:10.1016/j.cllc.2011.06.002. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ अ आ Le Chevalier, T (2010). "Adjuvant chemotherapy for resectable non-small-cell lung cancer: where is it going?". Annals of Oncology. 21 (Suppl. 7): vii196–198. PMID 20943614. डीओआइ:10.1093/annonc/mdq376. मूल से 13 जनवरी 2013 को पुरालेखित. अभिगमन तिथि 13 मई 2016. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Horn, L; Sandler AB, Putnam JB Jr, Johnson DH (मई 2007). "The rationale for adjuvant chemotherapy in stage I non-small cell lung cancer". Journal of Thoracic Oncology. 2 (5): 377–383. PMID 17473651. डीओआइ:10.1097/01.JTO.0000268669.64625.bb.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Wakelee, HA; Schiller JH, Gandara DR (जुलाई 2006). "Current status of adjuvant chemotherapy for stage IB non-small-cell lung cancer: implications for the New Intergroup Trial". Clinical Lung Cancer. Cancer Information Group. 8 (1): 18–21. PMID 16870041. डीओआइ:10.3816/CLC.2006.n.028.
- ↑ BMJ (दिसम्बर 2005). Clinical evidence concise : the international resource of the best available evidence for effective health care. London: BMJ Publishing Group. पपृ॰ 486–488. आइ॰एस॰एस॰एन॰ 1475-9225. आई॰ऍस॰बी॰ऍन॰ 1-905545-00-2.
- ↑ Kelley AS, Meier DE (2010). "Palliative care—a shifting paradigm". New England Journal of Medicine. 363 (8): 781–2. PMID 20818881. डीओआइ:10.1056/NEJMe1004139. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ अ आ Prince-Paul M (2009). "When hospice is the best option: an opportunity to redefine goals". Oncology (Williston Park, N.Y.). 23 (4 Suppl Nurse Ed): 13–7. PMID 19856592. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Souquet PJ, Chauvin F, Boissel JP, Bernard JP (1995). "Meta-analysis of randomised trials of systemic chemotherapy versus supportive treatment in non-resectable non-small cell lung cancer". Lung Cancer. 12 Suppl 1: S147–54. PMID 7551923. डीओआइ:10.1016/0169-5002(95)00430-9. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Sörenson S, Glimelius B, Nygren P (2001). "A systematic overview of chemotherapy effects in non-small cell lung cancer". Acta Oncol. 40 (2–3): 327–39. PMID 11441939.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Clegg A, Scott DA, Sidhu M, Hewitson P, Waugh N (2001). "A rapid and systematic review of the clinical effectiveness and cost-effectiveness of paclitaxel, docetaxel, gemcitabine and vinorelbine in non-small-cell lung cancer". Health Technol Assess. 5 (32): 1–195. PMID 12065068.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ साँचा:Cite Cochrane
- ↑ "Non-Small Cell Lung Cancer Treatment". PDQ for Health Professionals. National Cancer Institute. मूल से 8 अप्रैल 2015 को पुरालेखित. अभिगमन तिथि 22 नवंबर 2008.
- ↑ "Small Cell Lung Cancer Treatment". PDQ for Health Professionals. National Cancer Institute. 2012. मूल से 13 मई 2012 को पुरालेखित. अभिगमन तिथि 16 मई 2012.
- ↑ Spiro, SG (2010). "18.19.1". Oxford Textbook Medicine (5th संस्करण). OUP Oxford. आई॰ऍस॰बी॰ऍन॰ 978-0199204854.
- ↑ SEER data (SEER.cancer.gov)Median Age of Cancer Patients at Diagnosis 2002-2003 Archived 2011-05-16 at the वेबैक मशीन
- ↑ SEER data (SEER.cancer.gov)Median Age of Cancer Patients at Death 2002-2006 Archived 2011-07-22 at the वेबैक मशीन
- ↑ Slatore, CG; Au DH, Gould MK (नवम्बर 2010). "An official American Thoracic Society systematic review: insurance status and disparities in lung cancer practices and outcomes". American Journal of Respiratory and Critical Care Medicine. 182 (9): 1195–1205. PMID 21041563. डीओआइ:10.1164/rccm.2009-038ST.
- ↑ "WHO Disease and injury country estimates". World Health Organization. 2009. मूल से 11 नवंबर 2009 को पुरालेखित. अभिगमन तिथि नवम्बर 11, 2009.
- ↑ Jemal A, Tiwari RC, Murray T; एवं अन्य (2004). "Cancer statistics, 2004". CA: a Cancer Journal for Clinicians. 54 (1): 8–29. PMID 14974761. डीओआइ:10.3322/canjclin.54.1.8. Explicit use of et al. in:
|author=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Proctor, RN (2012). "The history of the discovery of the cigarette-lung cancer link: evidentiary traditions, corporate denial, global toll". Tobacco Control. 21 (2): 87–91. PMID 22345227. डीओआइ:10.1136/tobaccocontrol-2011-050338. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Lum, KL; Polansky JR, Jackler RK, Glantz SA (अक्टूबर 2008). "Signed, sealed and delivered: "big tobacco" in Hollywood, 1927–1951". Tobacco Control. 17 (5): 313–323. PMID 18818225. डीओआइ:10.1136/tc.2008.025445. पी॰एम॰सी॰ 2602591. मूल से 4 अप्रैल 2009 को पुरालेखित. अभिगमन तिथि 13 मई 2016.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Lovato, C; Watts A, Stead LF (अक्टूबर 2011). "Impact of tobacco advertising and promotion on increasing adolescent smoking behaviours". Cochrane Database of Systematic Reviews (10): CD003439. PMID 21975739. डीओआइ:10.1002/14651858.CD003439.pub2.
- ↑ Kemp, FB (2009). "Smoke free policies in Europe. An overview". Pneumologia. 58 (3): 155–158. PMID 19817310. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ National Cancer Institute; SEER stat fact sheets: Lung and Bronchus. Surveillance Epidemiology and End Results. 2010 [1] Archived 2016-03-04 at the वेबैक मशीन
- ↑ "Gender in lung cancer and smoking research" (PDF). World Health Organization. 2004. मूल से 14 जून 2007 को पुरालेखित (PDF). अभिगमन तिथि 26 मई 2007.
- ↑ Zhang, J; Ou JX, Bai CX (नवम्बर 2011). "Tobacco smoking in China: prevalence, disease burden, challenges and future strategies". Respirology. 16 (8): 1165–1172. PMID 21910781. डीओआइ:10.1111/j.1440-1843.2011.02062.x.
- ↑ Behera, D; Balamugesh T (2004). "Lung cancer in India" (PDF). Indian Journal of Chest Diseases and Allied Sciences. 46 (4): 269–281. PMID 15515828. मूल से 17 दिसंबर 2008 को पुरालेखित (PDF). अभिगमन तिथि 13 मई 2016.
- ↑ Charloux, A; Quoix E, Wolkove N; एवं अन्य (फ़रवरी 1997). "The increasing incidence of lung adenocarcinoma: reality or artefact? A review of the epidemiology of lung adenocarcinoma". International Journal of Epidemiology. 26 (1): 14–23. PMID 9126499. डीओआइ:10.1093/ije/26.1.14. मूल से 5 दिसंबर 2008 को पुरालेखित. अभिगमन तिथि 13 मई 2016. Explicit use of et al. in:
|author2=(मदद) - ↑ Kadara, H; Kabbout M, Wistuba II (2012). "Pulmonary adenocarcinoma: a renewed entity in 2011". Respirology. 17 (1): 50–65. PMID 22040022. डीओआइ:10.1111/j.1440-1843.2011.02095.x. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Morgagni, Giovanni Battista (1761). De sedibus et causis morborum per anatomen indagatis. OL 24830495M.
- ↑ Bayle, Gaspard-Laurent (1810). Recherches sur la phthisie pulmonaire (फ़्रेंच में). Paris. OL 15355651W.
- ↑ अ आ Witschi, H (नवम्बर 2001). "A short history of lung cancer". Toxicological Sciences. 64 (1): 4–6. PMID 11606795. डीओआइ:10.1093/toxsci/64.1.4. मूल से 9 मार्च 2007 को पुरालेखित. अभिगमन तिथि 13 मई 2016.
- ↑ Adler, I (1912). Primary Malignant Growths of the Lungs and Bronchi. New York: Longmans, Green, and Company. OCLC 14783544. OL 24396062M., cited in Spiro SG, Silvestri GA (2005). "One hundred years of lung cancer". American Journal of Respiratory and Critical Care Medicine. 172 (5): 523–529. PMID 15961694. डीओआइ:10.1164/rccm.200504-531OE.
- ↑ Grannis, FW. "History of cigarette smoking and lung cancer". smokinglungs.com. मूल से July 18, 2007 को पुरालेखित. अभिगमन तिथि 6 अगस्त 2007.
- ↑ Proctor, R (2000). The Nazi War on Cancer. Princeton University Press. पपृ॰ 173–246. आई॰ऍस॰बी॰ऍन॰ 0-691-00196-0.
- ↑ Doll, R; Hill AB (नवम्बर 1956). "Lung Cancer and Other Causes of Death in Relation to Smoking". British Medical Journal. 2 (5001): 1071–1081. PMID 13364389. डीओआइ:10.1136/bmj.2.5001.1071. पी॰एम॰सी॰ 2035864.
- ↑ US Department of Health Education and Welfare (1964). "Smoking and health: report of the advisory committee to the Surgeon General of the Public Health Service" (PDF). Washington, DC: US Government Printing Office. मूल से 17 दिसंबर 2008 को पुरालेखित (PDF). अभिगमन तिथि 13 मई 2016.
- ↑ अ आ Greaves, M (2000). Cancer: the Evolutionary Legacy. Oxford University Press. पपृ॰ 196–197. आई॰ऍस॰बी॰ऍन॰ 0-19-262835-6.
- ↑ Greenberg, M; Selikoff IJ (1993). "Lung cancer in the Schneeberg mines: a reappraisal of the data reported by Harting and Hesse in 1879". Annals of Occupational Hygiene. 37 (1): 5–14. PMID 8460878. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Samet, JM (2011). "Radiation and cancer risk: a continuing challenge for epidemiologists". Environmental Health. 10 (Suppl. 1): S4. PMID 21489214. डीओआइ:10.1186/1476-069X-10-S1-S4. पी॰एम॰सी॰ 3073196. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Horn, L; Johnson DH (जुलाई 2008). "Evarts A. Graham and the first pneumonectomy for lung cancer". Journal of Clinical Oncology. 26 (19): 3268–3275. PMID 18591561. डीओआइ:10.1200/JCO.2008.16.8260. मूल से 17 मार्च 2020 को पुरालेखित. अभिगमन तिथि 13 मई 2016.
- ↑ Edwards, AT (1946). "Carcinoma of the Bronchus". Thorax. 1 (1): 1–25. PMID 20986395. डीओआइ:10.1136/thx.1.1.1. पी॰एम॰सी॰ 1018207.
- ↑ Kabela, M (1956). "Erfahrungen mit der radikalen Röntgenbestrahlung des Bronchienkrebses" [Experience with radical irradiation of bronchial cancer]. Ceskoslovenská Onkológia (जर्मन में). 3 (2): 109–115. PMID 13383622.
- ↑ Saunders, M; Dische S, Barrett A; एवं अन्य (जुलाई 1997). "Continuous hyperfractionated accelerated radiotherapy (CHART) versus conventional radiotherapy in non-small-cell lung cancer: a randomised multicentre trial". Lancet. Elsevier. 350 (9072): 161–165. PMID 9250182. डीओआइ:10.1016/S0140-6736(97)06305-8. Explicit use of et al. in:
|author2=(मदद) - ↑ Lennox, SC; Flavell G, Pollock DJ; एवं अन्य (नवम्बर 1968). "Results of resection for oat-cell carcinoma of the lung". Lancet. Elsevier. 2 (7575): 925–927. PMID 4176258. डीओआइ:10.1016/S0140-6736(68)91163-X. Explicit use of et al. in:
|author2=(मदद) - ↑ Miller, AB; Fox W, Tall R (सितंबर 1969). "Five-year follow-up of the Medical Research Council comparative trial of surgery and radiotherapy for the primary treatment of small-celled or oat-celled carcinoma of the bronchus". Lancet. Elsevier. 2 (7619): 501–505. PMID 4184834. डीओआइ:10.1016/S0140-6736(69)90212-8.
- ↑ Cohen, M; Creaven PJ, Fossieck BE Jr; एवं अन्य (1977). "Intensive chemotherapy of small cell bronchogenic carcinoma". Cancer Treatment Reports. 61 (3): 349–354. PMID 194691. Explicit use of et al. in:
|author2=(मदद)
बाहरी कड़ियाँ[संपादित करें]
- क्यों होता फेफड़े का कैंसर, जानें लक्षण, बचाव और इलाज Archived 2022-02-04 at the वेबैक मशीन (Feb 2022)
- फेफड़े का कैंसर क्या है?
- फेफड़ों के कैंसर की हैं यह 5 निशानी (वेबदुनिया)
- फेफड़े के कैंसर में बचना मुश्किलः अध्ययन (बीबीसी हिन्दी)
- फेफड़ों के कैन्सर का कैसे करें इलाज
- फेफड़ों का कैन्सर

