मोतियाबिंद शल्यक्रिया
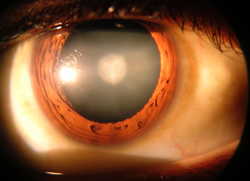
मोतियाबिंद शल्यक्रिया आंख के प्राकृतिक लेन्स (मणिभ लेन्स भी कहा जाता है) जिसमें अपारदर्शन विकसित हो गया है तथा जो मोतियाबिंद कहलाता है, उसे शल्यक्रिया द्वारा हटाने की क्रिया है। समय के साथ मणिभ लेन्स तंतुओं के चयापचयी परिवर्तनों के कारण मोतियाबिंद का विकास होता है और पारदर्शिता चली जाती है, जिसके कारण दृष्टि कम या नष्ट हो जाती है। कई मरीजों के प्रथम लक्षण हैं रात्रि में प्रकाश तथा छोटे प्रकाश स्रोतों से तीव्र चमक, प्रकाश के कम स्तर पर गतिविधियों में कमी. मोतियाबिंद शल्य चिकित्सा के दौरान, एक रोगी के धुंधले प्राकृतिक लेन्स को हटा कर उसके स्थान पर एक कृत्रिम लेन्स लगा दिया जाता है ताकि लेन्स की पारदर्शिता को बहाल किया जा सके.[1]
शल्यक्रिया से प्राकृतिक लेन्स को हटाने के बाद एक कृत्रिम आंतराक्षि लेन्स निवेशित किया जाता है (नेत्र शल्य चिकित्सक इसे "लेन्स प्रत्यारोपण” कहते हैं). मोतियाबिंद शल्यक्रिया सामान्यतः एक नेत्र रोग विशेषज्ञ (नेत्र सर्जन) द्वारा शल्य चिकित्सा केंद्र या चिकित्सालय में एक चलनक्षम (अंतः रोगी की बजाय) व्यवस्था में स्थानीय निश्चेतना (या तो स्थानिक, परिनेत्रगोलकीय या पश्चनेत्रगोलकीय) का उपयोग करते हुए, आमतौर पर रोगी को बहुत कम या जरा भी कष्ट दिए बिना की जाती है। बहुत कम जटिलता दर के साथ 90% से काफी अधिक शल्यक्रियाएं उपयोगी दृष्टि बहाल करने में सफल रहती हैं।[2] शीघ्र शल्यकर्मोत्तर स्वास्थ्यलाभ के साथ दिन की देखभाल, भारी संख्या, न्यूनतम प्रसार, छोटा चीरा, लेन्स पायसीकरण (फेकोइमल्सीफिकेशन) दुनिया भर में मोतियाबिंद शल्यक्रिया में देखभाल के मानक बन गए हैं।
प्रकार[संपादित करें]
वर्तमान में, नेत्ररोग विशेषज्ञों द्वारा किए जाने वाले मोतियाबिंद के शल्यक्रिया द्वारा निष्कर्षण के दो मुख्य प्रकार हैं, लेन्स पायसीकरण (फेको) और पारंपरिक बहिर्सम्पुटीय मोतियाबिंद निष्कर्षण (ईसीसीई (ECCE)) . दोनों प्रकार की शल्यक्रिया में एक आंतराक्षि लेन्स का निवेशन किया जाता है। आमतौर पर फेको विधि में वलनीय लेन्स तथा पारंपरिक ईसीसीई (ECCE) विधि में अवलनीय लेन्स का उपयोग किया जाता है। लेन्स पायसीकरण में एक छोटे आकार का चीरा (2-3 एमएम) लगाया जाता है और टांकारहित घाव बंद किया जाता है। ईसीसीई (ECCE) में एक बड़े चीरे (10-12एमएम) का उपयोग होता है और इसलिए आमतौर पर टांकों की आवश्यकता होती है, हालांकि टांकारहित ईसीसीई (ECCE) भी उपयोग में है।
मोतियाबिंद निष्कर्षण की अंतर्सम्पुटी मोतियाबिंद निष्कर्षण (आईसीसीई (ICCE)) विधि का अब बहुत कम इस्तेमाल होता है, उसका स्थान फेको और ईसीसीई (ECCE) ने ले लिया है।
लेन्स पायसीकरण विकसित दुनिया में सर्वाधिक उपयोग की जाने वाली मोतियाबिंद शल्यक्रिया है। हालांकि, एक लेन्स पायसीकरण मशीन और संबद्ध प्रयोज्य उपकरणों की उच्च लागत के कारण ईसीसीई (ECCE) विकासशील देशों में सबसे अधिक अपनाई जाने वाली प्रक्रिया बनी हुई है।
शल्यक्रिया के प्रकार[संपादित करें]


बहिर्सम्पुटी मोतियाबिंद निष्कर्षण में लगभग समूचे प्राकृतिक लेन्स को हटाया जाता है जबकि लचीले लेन्स सम्पुट (पश्च सम्पुट) को आंतराक्षि लेन्स के प्रत्यारोपण के लिए सुरक्षित छोड़ दिया जाता है।[3] मोतियाबिंद शल्यक्रिया के दो मुख्य प्रकार हैं:
- लेन्स पायसीकरण (फेको) अधिकतर मामलों में सर्वाधिक पसंदीदा विधि है। इसमें एक टाइटेनियम या इस्पात टिप से सुसज्जित पराध्वनिक हैंडपीस वाली मशीन का उपयोग किया जाता है। टिप पराध्वनिक आवृत्ति (40000 हर्ट्ज) पर कंपन करती है और लेन्स सामग्री पायसीकृत हो जाती है।
एक दूसरा छोटा यंत्र (कभी कभी इसे एक पटाखा या छुरा भी कहते हैं) का उपयोग पार्श्व पोर्ट से नाभिक के छोटे-छोटे डुकड़े करने के लिेए किया जा सकता है। छोटे टुकड़ों में विखंडन पायसीकरण के साथ ही वल्कुटीय सामग्री (नाभिक के चारों ओर लेन्स का नरम भाग) के चूषण को आसान बना देता है। लेन्स नाभिक और वल्कुटीय सामग्री का पायसीकरण पूर्ण होने के बाद, एक दोहरी धावन-चूषण (आई-ए (I-A)) एषणी या एक द्विहस्तक आई-ए (I-A) प्रणाली का उपयोग शेष परिधीय वल्कुटीय सामग्री के चूषण हेतु किया जाता है।
- पारंपरिक बहिर्संम्पुटीय मोतियाबिंद निष्कर्षण (ईसीसीई (ECCE)): इसमें नेत्रपटल या श्वेतपटल में एक बड़े चीरे (सामान्यतः 10-12 एमएम) के द्वारा लेन्स का हाथ से प्रकटन किया जाता है। हालांकि इसमें एक बड़े चीरे और टांकों के उपयोग की आवश्यकता होती है, ऐसे रोगियों जिनका मोतियाबिंद बहुत कठोर होता है या अन्य स्थितियों जिनमें पायसीकरण में समस्याएं हों, के लिए पारंपरिक विधि निर्देशित की जा सकती है। सूक्ष्मछेदन मोतियाबिंद शल्यक्रिया की एक तकनीक है जिसके द्वारा एक 1.5 मिलीमीटर या उससे कम के चीरे के माध्यम से मोतियाबिंद तक पहुँचा जा सकता है।
- अंतर्सम्पुटी मोतियाबिंद निष्कर्षण (आईसीसीई (ICCE)) में लेन्स तथा उसके आसपास की लेन्स सम्पुटी को एक साथ हटाना शामिल है। इस प्रक्रिया में बड़े चीरे की आवश्यकता एवं कांच जैसे पिंड पर दबाव पड़ने के कारण जटिलताओं की अपेक्षाकृत उच्च दर रहती है। इसलिए यह बड़े पैमाने पर अधिक्रमित हो चुकी है तथा जिन देशों में शल्यक्रिया सूक्ष्मदर्शी और उच्च-तकनीकी उपकरण आसानी से उपलब्ध हैं, वहां इसका शायद ही कभी उपयोग होता है।[3] लेन्स हटाने के बाद, एक कृत्रिम प्लास्टिक लेन्स (एक आंतराक्षि लेन्स प्रत्यारोपण) सामने के कोष्ठ में रखा जा सकता है या परिखा में सिला जा सकता है।
शीतनिष्कर्षण आईसीसीई (ICCE) का एक रूप है जिमें तरल नाइट्रोजन जैसे शीतक पदार्थ से लेन्स को जमाया जाता है।[4] इस तकनीक में एक शीतनिष्कर्षक के माध्यम से मोतियाबिंद को निकाला जाता है- एक शीतएषणी जिसकी प्रशीतित टिप लेन्स से चिपक जाती है और उसके तंतुओं को जमा देती है जिससे लेन्स को हटाना आसान हो जाता है। हालांकि इसका इस्तेमाल अब मुख्य रूप से आंशिक संधिभ्रंशित लेन्स को हटाने के लिेए ही किया जाता है, यह 1960 के दशक से 1980 के दशक के आरंभ तक मोतियाबिंद निष्कर्षण की पसंदीदा विधि थी।[5]
आंतराक्षि लेन्स[संपादित करें]
- आंतराक्षि लेन्स प्रत्यारोपण : मोतियाबिंद हटाने के बाद, आमतौर पर या तो एक वलनीय आईओएल (IOL) का उपयोग करते हुए एक छोटा चीरा (1.8 एमएम से 2.8 एमएम) लगाकर, या एक पीएमएमए (PMMA) (पोलीमिथाइलमीथाक्राइलेट) लेन्स का उपयोग करते हुए एक बड़ा चीरा लगा कर आंख में एक आंतराक्षि लेन्स (आईओएल (IOL)) का प्रत्यारोपण किया जाता है। सिलिकॉन या उपयुक्त शक्ति की एक्रिलिक सामग्री से बने वलनीय आईओएल (IOL) का वलयन या तो एक धारक/वलयक के द्वारा या आईओएल (IOL) के साथ आनेवाले ट्रेडमार्क युक्त निवेशन उपकरण के द्वारा किया जाता है। पिछले कोष्ठ के अंदर सम्पुटी थैली में (थैली-में-प्रत्यारोपण) लगे चीरे में से प्रत्यारोपित लेन्स का निवेशन किया जाता है। कभी कभी, पश्च सम्पुटी आंसू या मंडलिका अपोहन की की वजह से एक परिखा आरोपण (सामने या सम्पुटी थैली के शीर्ष पर, लेकिन परितारिका के पीछे) की आवश्यकता हो सकती है। 1 वर्ष से कम उम्र के रोगियों में पश्च-कोष्ठ आईओएल (IOL) (पीसी-आईओएल (PC-IOL)) आरोपण विवादास्पद है क्योंकि इस उम्र में नेत्र संबंधी वृद्धि तेज गति से होती है तथा सूजन अत्यधिक मात्रा में होती है जिसको नियंत्रित करना बहुत मुश्किल होता है। इन रोगियों में आंतराक्षि लेन्स के बिना (एफेकिक) दृष्टि संबंधी सुधार आमतौर पर या तो विशेष संपर्क लेन्स या चश्मे के द्वारा किया जाता है। आईओएल (IOL) के द्वित्तीयक प्रत्यारोपण (एक दूसरे ऑपरेशन के रूप में प्रत्यारोपित लेन्स लगाना) पर बाद में विचार किया जा सकता है। बहुफोकस आंतराक्षि लेन्स का नया डिजाइन अब उपलब्ध हैं। ये लेन्स दूर तथा पास दोनों दूरियों पर स्थित वस्तुओ से आने वाली किरणों का फोकसन करके बहुत कुछ चश्मे के द्विफोकस या त्रिफोकस लेन्स की तरह काम करते हैं। अवास्तविक अपेक्षाओं तथा शल्यकर्मेतर रोगी असंतोष से बचने के लिए शल्यकर्मपूर्व रोगी चयन तथा अच्छा परामर्श अत्यंत आवश्यक है। इन लेन्सों के लिए स्वीकार्यता बेहतर हो गई है और चयनित रोगियों के अध्ययन में अच्छे परिणाम दिखाई दिए हैं। बाजार में उपलब्ध ब्रांड रेस्टोर (आर) (ReSTOR (R)), रिजूम (आर) (Rezoom (R) और टेकनिस एमएफ (आर) (Technis MF (R)) हैं।
इसके अतिरिक्त, अमेरिकी (US) एफडीए (FDA) द्वारा अनुमोदित और आइयोनिक्स द्वारा निर्मित[6], अब बॉश एवं लॉम्ब द्वारा निर्मित एक समंजक लेन्स है। क्रिस्टालेन्स (आर) (Crystalens (R)) struts पर है इसे आंख की लेन्स सम्पुटी में प्रत्यारोपित किया जाता है, इसका डिजाइन ऐसा है कि लेन्स की फोकसन मांसपेशियां इसे आगे और पीछे सरकाती हैं, जिससे रोगी को प्राकृतिक फोकसन क्षमता मिलती है।
कृत्रिम आंतराक्षि लेन्स का उपयोग आंख के प्राकृतिक लेन्स को बदलने के लिए किया जाता है, जिसे मोतियाबिंद शल्यक्रिया के दौरान हटा दिया जाता है। इन लेन्सों की लोकप्रियता 1960 के बाद से बढ़ती रही है लेकिन यह तब तक नहीं हुआ जब 1981 में इस प्रकार के उत्पादों के लिए पहला एफडीए (FDA) अनुमोदन जारी नहीं कर दिया गया। आंतराक्षि लेन्स के विकास से दृष्टि की दुनिया में एक नवप्रवर्तन हुआ क्योंकि इनके आने से पूर्व रोगियों के प्राकृतिक लेन्स बदले नहीं जाते थे जिसके परिणामस्वरूप उन्हें मोटे-मोटे चश्मे लगाने पड़ते थे या विशेष प्रकार के संस्पर्श लेन्स बगवाने होते थे। आजकल आईओएल (IOLs) रोगियों की विभिन्न दृष्टि समस्याओं के लिए विशेष रूप से डिजाइन किए जा रहे हैं। आ़जकल उपलब्ध आईओएल (IOLs) को मुख्य रूप से एकलफोकस और बहुफोकस लेन्सों में विभाजित किया जा सकता है।
एकलफोकस आंतराक्षि लेन्स पारंपरिक लेन्स हैं, जो एक दूरी पर ही दृष्टि प्रदान कर सकते हैं: दूर, मध्यवर्ती, या निकट.[7] वे रोगी जो अधिक विकसित प्रकार के लेन्सों की तुलना में इन लेन्सों को चुनते हैं, तो उन्हें पढ़ने या कंप्यूटर पर काम करने के लिेए चश्मा पहनना पड़ता है या संस्पर्श लेन्स लगवाने होते हैं। ये आंतराक्षि लेन्स आमतौर पर गोलाकार होते है और उनकी सतह समान रूप से मुड़ी होती है।
बहुफोकस आंतराक्षि लेन्स इस प्रकार के लेन्सों के आधुनिकतम प्रकार हैं। वे अक्सर "प्रीमियम" लेन्स के रूप में संदर्भित होते हैं क्योंकि वे बहुफोकस और समंजक होते हैं तथा मरीज को चश्मा पहनने या संस्पर्श लेन्स लगाने की आवश्यकता को समाप्त करते हुए, एकाधिक दूरियों पर वस्तुओं को देखने की सुविधा देते हैं। प्रीमियम आंतराक्षि लेन्स वे लेन्स हैं जिनका उपयोग जरादूरदृष्टि या दृष्टिवैषम्य के सुधार के लिए किया जाता है। प्रीमियम आंतराक्षि लेन्सों को आम तौर पर बीमा कंपनियों द्वारा कवर नहीं किया जाता क्योकि उनके अतिरिक्त लाभों को एक चिकित्सकीय आवश्यकता न मान कर विलासिता माना जाता है।[7] एक समंजक आंतराक्षि लेन्स प्रत्यारोपण का केवल एक फोकस केंद्र होता है, लेकिन यह एक बहुफोकस की भांति कार्य करता है। आंतराक्षि लेन्स को एक चलसंधि के साथ आंख के प्राकृतिक लेन्स की यांत्रिकी के अनुरूप डिजाइन किया गया था।[8]
दृष्टिवैषम्य को सुधारने के लिए इस्तेमाल किए जाने वाले आंतराक्षि लेन्स को टॉरिक कहा जाता है और यह एफडीए (FDA) द्वारा 1998 से अनुमोदित है। स्टार सर्जिकल आंतराक्षि लेन्स संयुक्त राज्य अमेरिका में विकसित इस प्रकार का पहला लेन्स था जो 3.5 डाइऑप्टर तक संशोधन कर सकता था। टॉरिक लेन्स का एक भिन्न मॉडल एलकॉन द्वारा बनाया गया है जो दृष्टिवैषम्य को 3 डाइऑप्टर तक संशोधित कर सकता है।
दोनों आंखों की दृष्टि समस्याओं के संशोधन हेतु मोतियाबिंद शल्यक्रिया की जा सकती है और इन मामलों में आम तौर पर रोगियों को एकलदृष्टि पर विचार करने की सलाह दी जाती है। इस प्रक्रिया में एक आंख में एक आंतराक्षि लेन्स निवेशित किया जाता है जो निकट दृष्टि प्रदान करता है तथा दूसरी आंख का आईओएल (IOL) दूर की दृष्टि प्रदान करता है। हालांकि अधिकांश रोगी दोनों आंखों में एकलफोकस लेन्सों के प्रत्यारोपण को समायोजित कर सकते हैं, जबकि कई लोग समायोजन न कर पाने के कारण निकट व दूर की दोनों धुंधली दृष्टियां अनुभव कर सकते हैं। संशोधित एकलदृष्टि प्राप्त करने के लिए दूर दृष्टि आईओएल (IOLs) को मध्यवर्ती दृष्टि वाले आईओएल (IOL) के साथ मिला देना चाहिए. 2004 में बॉश और लॉम्ब ने पहला अगोली आईओएल (IOL) विकसित किया जो लेन्स के मध्य भाग की तुलना में परिधि के सपाट होने के कारण बेहतर विपर्यास संवेदनशीलता प्रदान करता है। हालांकि, कुछ मोतियाबिंद शल्य चिकित्सक अगोली आईओएल (IOL) के लाभों पर बहस करते है, क्योंकि विपर्यास संवेदनशीलता बड़ी उम्र के रोगियों में अधिक समय तक नहीं रहती.[7]
नए आरंभ किए गए कुछ आईओएल (IOL) पराबैंगनी और नीले प्रकाश से सुरक्षा प्रदान करते हैं। आँख के मणिभ इन हानिकारक किरणों को छान देते हैं और कई प्रीमियम आईओएल (IOLs) इस कार्य को करने के लिए अच्छी तरह से डिजाइन किए गए हैं। हालांकि कुछ अध्ययनों के अनुसार, इन लेन्सों को दृष्टि की गुणवत्ता में गिरावट के साथ संबद्ध किया जाता है।
आंतराक्षि लेन्स का एक अन्य प्रकार प्रकाश समायोज्य है जो अभी एफडीए के नैदानिक परीक्षण के दौर से गुजर रहा है। इस विशेष प्रकार के आईओएल (IOL) को आंखों में प्रत्यारोपित किया जाता है और फिर लेन्स की वक्रता में परिवर्तन करने के लिए एक निश्चित तरंग दैर्ध्य के प्रकाश के साथ इसे उपचारित किया जाता है।
कुछ मामलों में, शल्य चिकित्सक पहले से प्रत्यारोपित लेन्स पर एक अतिरिक्त लेन्स लगाने का विकल्प भी चुन सकते हैं। इस प्रकार की आईओएल (IOL) प्रक्रिया को "पिगीबैक" आईओएल (IOL) कहा जाता है और आमतौर पर जब पूर्व लेन्स प्रत्यारोपण के परिणाम इष्टतम नहीं होते है तब इसे एक विकल्प माना जाता है। ऐसे मामलों में, पूर्व में प्रत्यारोपित लेन्स को बदलने की अपेक्षा विद्यमान आईओएल (IOL) लेन्स के ऊपर एक और आईओएल (IOL) लेन्स प्रत्यारोपित करना अधिक सुरक्षित माना जाता है। इस विधि का उपयोग उन रोगियों में भी किया जा सकता है जिन्हें उच्च स्तरीय दृष्टि सुधार की आवश्यकता है।
सांख्यिकीय रूप से, जब आंखों की देखभाल की बात आती है तो मोतियाबिंद शल्यक्रिया और आईओएल (IOL) प्रत्यारोपण सबसे सुरक्षित और सर्वोच्च सफलता दर वाली शल्यक्रियाएं हैं। शल्य चिकित्सा के किसी भी अन्य प्रकार के अनुरूप इसमें भी कुछ खतरे तो हैं ही. लागत इन लेन्सों का एक और महत्वपूर्ण पहलू है। यद्यपि अधिकांश बीमा कंपनियां आईओएल (IOLs) की पारंपरिक लागत को कवर करती है, प्रीमियम लेन्स जैसे और अधिक उन्नत लेन्स का चुनाव करने वाले रोगियों को कीमतों में अंतर का भुगतान करना पड़ सकता है।[9]
शल्यकर्मपूर्व मूल्यांकन[संपादित करें]
मोतियाबिंद की मौजूदगी की पुष्टि करने तथा शल्यक्रिया के लिए मरीज की उपयुक्तता तय करने के लिए एक नेत्र-सर्जन द्वारा नेत्र-परीक्षण और शल्यकर्मपूर्व मूल्यांकन किया जाना आवश्यक है। रोगी को कुछ आवश्यकताएं पूर्ण करनी होंगी जैसे:
- मोतियाबिंद के कारण कम से कम मोटे तौर पर, किस स्तर तक दृष्टि में कमी आई है, इसका मूल्यांकन किया जाना चाहिए. जबकि अन्य दृष्टि-संतर्जक रोगों, जैसे उम्र से जुड़ा चिह्नित अपजनन या कांचबिंदु मोतियाबिंद शल्यक्रिया में बाधा नहीं डालते, हां उनकी उपस्थिति में कम सुधार की उम्मीद की जा सकती है।
- आंखों पर सामान्य दाब होना चाहिए, या अगर पहले से कांचबिंदु हो तो दवाओं द्वारा उसे पर्याप्त रूप से नियंत्रित किया जाना चाहिए. अनियंत्रित कांचबिंदु के मामले में, एक संयुक्त मोतियाबिंद-कांचबिंदु शल्यक्रिया (फेको-ट्रेबेकुलेक्टोमी) निर्धारित कर क्रियान्वित किया जाना चाहिए.
- आंख में दवा डालकर पुतलियों को पर्याप्त रूप से फैलाया जाना चाहिए, यदि दवाओं से पुतलियों का फैलाव अपर्याप्त हो, तो शल्यक्रिया के दौरान पुतलियों के यांत्रिक फैलाव की प्रक्रिया की आवश्यकता हो सकती है।
- नेत्रपटलीय वियोजन के रोगियों के लिए पीसी-आईओएल (PC-IOL) प्रत्यारोपण सहित एक संयुक्त नेत्रकाचाभ-नेत्रपटलीय शल्यक्रिया निर्धारित की जानी चाहिए.
- इसके अतिरिक्त, हाल ही में यह दिखाया गया है कि, अभिवर्धित प्रोस्टेट के लिए एक आम दवा टैमसुलोसिन (फ्लोमैक्स) लेने वाले रोगियों में अंतर-शल्यकर्म फ्लॉपी आयरिस सिंड्रोम (आईएफआईएस (IFIS)) विकसित हो सकता है, जिसका पश्च सम्पुटी फटने की एक शल्यक्रियात्मक जटिलता से बचने के लिए, सही-सही प्रबंध बहुत जरूरी है; हालांकि बादके अध्ययनों ने दिखाया है कि यदि शल्य-चिकित्सक को मरीज का इतिहास और पूर्व में दी गई दवाओं की जानकारी देदी जाए तथा उपयुक्त वैकल्पिक तकनीक की तौयारी कर ली जाए, तो खतरा काफी कम हो जाता है।[10]
शल्य प्रक्रियाएं[संपादित करें]
मोतियाबिंद को हटाने के लिए लेन्स पायसीकरण की शल्य प्रक्रिया में कई चरण शामिल है। वांछित परिणाम प्राप्त करने के लिए हर कदम सावधानी से और कुशलता से क्रियान्वित होना चाहिए. चरणों का वर्णन निम्न प्रकार है:
- निश्चेतना
- पलक वीक्षक के उपयोग से नेत्रगोलक का अनावरण,
- न्यूनतम छेदन (नेत्रपटलीय या श्वेतपटलीय) के माध्यम से आंख में प्रवेश
- अग्रवर्ती कोष्ट को स्थिर करने और आंख का दबाव बनाएरखने के लिए श्यानप्रत्यास्थ इंजेक्शन
- कैप्सूलोरेक्सिस
- हाइड्रोडिसेक्शन पाई
- हाइड्रो-डिलीनिएशन
- नाभीय भंजन या संकर्तन (यदि आवश्यकता हो) के बाद पराध्वनिक नाशन या मोतियाबिंद का पायसीकरण, लेन्स के अवशेषों का वल्कुटीय चूषण, सम्पुटी चकासन (यदि आवश्यक हो)
- कृत्रिम आईओएल (IOL) का प्रत्यारोपण
- आईओएल (IOL) का एंट्रेशन (आमतौर पर तह होने वाले)
- श्यानप्रत्यास्थ निष्कासन
- जख्म बंद करना / जलयोजन (यदि आवश्यक).
मोतियाबिंद को अच्छी तरह देखने के लिए दवा की बूंदें डाल कर फैलाया जाता है (यदि आईओएल को परितारिका के पाछे रखा जाना है). पुतली संकुचन दवा की बूंदें परितारिका के सामने आईओएल (IOL) के द्वित्तीयक प्रतायारोपण के लिए सुरक्षित रख दी जाती है (यदि प्राथमिक आईओएल (IOL) के प्रत्यारोपण के बिना ही मोतियाबिंद पहले निकाला जा चुका है). निशचेतना स्थानिक (आंख की दवा की बूंदें) या आंख के आगे (परिनेत्रगोलकीय) अथवा पीछे (पश्चनेत्रगोलकीय) इंजेक्शन द्वारा दी जा सकती है। तनाव को कम करने के लिए मौखिक या अन्तःशिराभ शमन का उपयोग भी किया जा सकता है। सामान्य निश्चेतना की शायद ही कभी आवश्यकता होती है, लेकिन बच्चों और विशेष चिकित्सा या मनोरोग मामलों के वयस्कों के लिए नियोजित की जा सकती है। शल्यक्रिया एक स्ट्रेचर या एक अधलेटी परीक्षण कुर्सी पर हो सकती है। पलकों और आसपास की त्वचा को निस्संक्रामक के साथ फाहे से पोंछा जाएगा. शल्यक्रियाधीन आँख के लिए खुला छिद्र छोड़कर चेहरे को एक कपड़े या चादर से ढक दिया जाता है। शल्यक्रिया के दौरान पलक ना झपकें इसके लिए वीक्षक की सहायता से पलकों को खुला रखा जाता है। आमतौर पर सही ढंग से निश्चेतन आंख में दर्द न्यूनतम होता है, हालांकि एक दबाव की अनुभूति, सूक्ष्मदर्शी के चमकदार प्रकाश के कारण कुछ असुविधा अनुभव होना आम है। निर्जीवाणुकृत लवणयुक्त बूंदें या मिथाइलसेलुलोज आंख की ड्रॉप्स का उपयोग करके आंख की सतह को नम रखा जाता है। आँख के लेन्स में जहां नेत्रपटल और श्वेतपटल मिलते हैं वहां चीरा लगाया जाता है। छोटे चीरे का लाभ यह है कि टांके या तो लगते ही नहीं या बहुत कम लगते हैं तथा ठीक होने में समय कम लगता है।[3][11] सम्पुटछेदन (शायद ही कभी मूत्राशयछिद्रीकरण रूप में जाना जाता है) लेन्स सम्पुट के एक भाग को मूत्राशयछेदक नामक उपकरण का उपयोग करके खोलने की प्रक्रिया है।[12] अग्रभाग सम्पुटछेदन लेन्स सम्पुट के सामने का भाग खोलने को तथा पश्च सम्पुटछेदन लेन्स सम्पुट का पिछला भाग खोलने को कहते हैं। लेन्स पायसीकरण में, शल्यचिकित्सक अग्रभाग में एक सतत गोलाकार चीरा लगाकर एक गोल चिकना मुख बनाया जाता है जिसमें से लेन्स नाभिक को पायसीकृत किया जाता है और आंतराक्षि लेन्स प्रत्यारोपित किया जाता है।
मोतियाबिंद हटाने (ईसीसीई (ECCE) या लेन्स पायसीकरण के द्वारा, जैसा कि ऊपर वर्णित है) के बाद, आमतौर पर एक आंतराक्षि लेन्स का निवेशन किया जाता है। आईओएल (IOL) डालने के बाद, शल्यचिकित्सक जांच करता है कि घाव में से तरल पदार्थ रिस तो नहीं रहा है। यह एक बहुत ही महत्वपूर्ण कदम है, क्योंकि घाव से रिसाव अवांछित सूक्ष्मजीवों के आंख तक पहुंच के खतरे को बढ़ा देता है तथा अंतर्नेत्रशोथ का खतरा बढ़ जाता है। एक प्रतिजैविक/स्टेरॉयड संयोजन की बूंदें आंख में डाली जाती हैं और शल्यक्रिया वाली आंख पर कवच लगा दिया जाता है, कभी कभी आंख को एक पर्दे से ढक दिया जाता है।
प्रतिजैविक दवाएं शल्यक्रिया-पूर्व, अंतर-शल्यक्रिया और/या शल्यकर्मोत्तर दी जा सकती हैं। अक्सर एक स्थानिक कोर्टिकोस्टेरॉयड स्थानिक प्रतिजैविक के साथ संयोजन में शल्यकर्मोत्तर दिया जाता हैं।
अधिकतर मोतियाबिंद शल्यक्रियाएं स्थानीय निश्चेतक के अधीन की जाती हैं, जिससे रोगी उसी दिन अपने घर जा सकता है। सामान्यतः कुछ घंटों के लिए आंख पर पर्दे का उपयोग करने के लिए कहा जाता है, जिसके बाद मरीज को सूजन रोकने के लिए आंख में डालने की दवा तथा संक्रमण रोकने के लिए प्रतिजैविक का उपयोग शुरू करने के लिए कहा जाता है।
कभी कभी, पुतली अवरोधक कांचबिंदु के खतरे को न्यूनतम करने के लिए एक परिधीय परितारिका-उच्छेदन निष्पादित किया जाता है। परितारिका में से एक छिद्र हाथ से बनाया जा सकता है (शल्य परितारिका-उच्छेदन) या एक लेजर के साथ (जिसे वाईएजी-लेजर परितारिकाछेदन (YAG-laser iridotomy)) कहा जाता है। लेजर परिधीय परितारिकाछेदन मोतियाबिंद शल्यक्रियासे पहले या मोतियाबिंद शल्यक्रिया के बाद किया जा सकता है।
लेजर की बजाय हाथ से किए गए परितारिका उपच्छेदन का छिद्र बड़ा होता है। जब शल्य प्रक्रिया हाथ से की जाती है तो कुछ नकारात्मक पक्षीय प्रभाव, जैसे कि परितारिका का खुला मुख दूसरों के द्वारा देखा जा सकता है (सौंदर्यशास्त्र) और नए छेद के माध्यम से प्रकाश आंख में जा सकता है जिससे कुछ दृष्टि संबंधी गड़बड़ी पैदा हो सकती है। दृष्टि संबंधी गड़बड़ियों के मामले में, आँख और मस्तिष्क अक्सर क्षतिपूर्ति करना सीख जाते हैं और दो महीने बाद गड़बड़ियों को अनदेखा करने लगते हैं। कभी कभी परिधीय परितारिका का छिद्र भर जाता है, जिसका अर्थ है कि अब छिद्र का अस्तित्व ही नीं रहा. इस कारण सर्जन कभी कभी दो छेद बना देते हैं, ताकि कम से कम एक छेद खुला रहे.
शल्यक्रिया के बाद, रोगी को (आंख की सूजन की स्थिति तथा कुछ अन्य कारकों के आधार पर) शोथरोधी तथा प्रतिजैविक आंख की ड्रॉप्स का दो सप्ताह तक उपयोग करने के लिए कहा जाता है। नेत्र सर्जन, प्रत्येक रोगी के प्रकृतिवैशिष्ट्य के आधार पर निर्णय करेगा कि ड्रॉप्स का उपयोग कब तक करना है। आंख ज्यादातर एक सप्ताह के अंदर ठीक हो जाती है और पूरी तरह से एक महीने के अंदर ठीक हो जानी चाहिए. जब तक नेत्र सर्जन द्वारा ऐसा करने की मंजूरी न दे दी जाए, संपर्क/जोखिम वाले खेलों में भाग नहीं लेना चाहिए.
जटिलताएं[संपादित करें]
मोतियाबिंद शल्यक्रिया के उपरांत जटिलताओं का होना अपेक्षाकृत असामान्य हैं।
- पीवीडी (PVD) - पश्च कांचाभ विलगन सीधे दृष्टि के लिए खतरा नहीं है। फिर भी, यह बढ़ती हुई चिंता की बात है क्योंकि नेत्रनेत्रकाचाभ तथा दृष्टिपटल के बीच अन्योन्यक्रियाएं प्रमुख वैकृत नेत्रकाचाभ-दृष्टिपटल स्थितियों के विकास में एक निर्णायक भूमिका निभा सकती हैं। पीवीडी (PVD) छोटी उम्र के रोगियों के साथ अधिक समस्याजनक हो सकता है क्योंकि 60 से ऊपर के रोगी तो पहले ही पीवीडी (PVD) से गुजर चुके होते हैं। पीवीडी (PVD) के साथ परिधीय प्रकाश-चौंध तथा बढ़ती संख्या में प्लवमान-पिंड भी हो सकते हैं।
- कुछ लोगों को एक पश्च सम्पुटी अपारदर्शन (इसे उत्तर-मोतियाबिंद भी कहा जाता है) भी विकसित हो सकता है। मोतियाबिंद शल्यक्रिया के बाद एक संभावित शारीरिक परिवर्तन के रूप में, पश्च सम्पुटी कोशिकाएं अतिवृद्धि तथा कोशिकीय प्रवसन से गुजरती हैं, स्थूलन, अपारदर्शन और पश्च लेन्स सम्पुटी (जिसे मोतियाबिंद हटाते समय आईओएल (IOL) लगाने के लिए छोड़ दिया गया था) के धुंधला होने के रूप में दिखाई देता है। इस से दृश्य तीक्ष्णता प्रभावित हो सकती है, नेत्र रोग विशेषज्ञ एक उपकरण का उपयोग करके इस स्थिति में सुधार कर सकते हैं। इसे एक लेजर उपकरण के उपयोग से मणिभ के पश्च लेन्स सम्पुटी में छोटे-छोटे छिद्र करके सुरक्षित और बिना दर्द के ठीक किया जा सकता है। यह आमतौर पर एक त्वरित बहिरंग रोगी प्रक्रिया है जिसमें एक एनडी-वाईएजी (Nd-YAG) लेजर (नियोडायमियम-इट्रियम-एल्यूमीनियम-गार्नेट) का उपयोग अपारदर्शित पश्च लेन्स सम्पुटी के केंद्रीय भाग को भंग करने और साफ करने के लिए किया जाता है। (पश्च सम्पुटछेदन) इससे दृष्टि की तीक्ष्णता में सुधार के के लिए एक स्पष्ट केंद्रीय दृश्य अक्ष बनता है।[13] बहुत मोटी अपारदर्शी पश्च सम्पुटी में शल्य (हाथ से) सम्पुटछेदन ही की जाने वाली शल्य प्रक्रिया है।
- मोतियाबिंद शल्यक्रिया के दौरान पश्च सम्पुटी आंसू एक जटिलता हो सकता है। कुशल शल्यचिकितसकों के बीच पश्च सम्पुटी आंसू के मामलों की दर लगभग 2% से 5% है। यह प्राकृतिक लेन्स की एक पश्च सम्पुटी के फटने को दर्शाता है। शल्य प्रबंधन अग्रभाग नेत्रकाचाभ-छेदन को शामिल कर सकता है, कभी-कभी पक्ष्माभिकी परिखा में या अग्रभाग कोष्ठ में (परितारिका के सामने) आंतराक्षि लेन्स प्रत्यारोपित करने की या ऐसा कम ही होता है, श्वेतपटल में सिलने की वैकल्पिक योजना बनाई जा सकती है।
- नेत्रपटलीय वियोजन मोतियाबिंद शल्यक्रिया की एक असामान्य जटिलता है जो सप्ताहों, महीनों या वर्षों के बाद भी हो सकती है।
- विषाक्त अग्रभाग खंड सिंड्रोम या टीएएसएस (TASS) एक असंक्रामक सूजन की हालत है जो मोतियाबिंद के बाद हो सकती है। आमतौर पर इसका उपचार उच्च खुराक और बारंबारता में स्थानिक कोर्टिकोस्टेरॉयड के साथ किया जाता है।
- अंतर्नेत्रशोथ आमतौर पर आंतराक्षि शल्यक्रिया या तीक्ष्ण अभिघात के बाद होनेवाला आंतराक्षि ऊतकों का एक गंभीर संक्रमण है। स्पष्ट श्वेतपटल में चीरे को लेकर चिंता यह है कि इससे अंतर्नेत्रशोथ की वृद्धि की संभावना अधिक हो सकती है लेकिन इस संदेह की पुष्टि के लिए कोई निर्णायक अध्ययन नहीं हुआ है।
- कांचबिंदु हो सकता है और इसे नियंत्रित कर पाना बहुत कठिन है। यह आमतौर पर सूजन के साथ जुड़ा हुआ है, खास तौर पर जब नाभिक के छोटे टुकड़े या हिस्से नेत्रकाचाभ में पहुँच जाते हैं। कुछ विशेषज्ञों की सलाह है कि यह स्थिति आने पर जल्दी ही हस्तक्षेप करना चाहिए (पश्च भाग प्लाना सम्पुटछेदन). नववाहिकीय कांचबिंदु हो सकता है, विशेष रूप से मधुमेह के रोगियों में. कुछ रोगियों में, आंतराक्षि दबाव इतना अधिक रहता है कि उसके परिणामस्वरूप अंधापन हो सकता है।
- सूजन या नेत्रपटल के मध्य भाग में शोफ, जिसे धब्बा (मैक्युला) कहते हैं, के परिणामस्वरूप शल्यक्रिया के कुछ दिनों या सप्ताहों बाद चित्तीदार शोफ हो सकता है। ऐसे अधिकांश मामलों में सफलतापूर्वक इलाज किया जा सकता है।
- अन्य संभावित जटिलताओं में शामिल हैं: कभी-कभी धुंधली दृष्टि से जुड़ी श्वेतपटल की सूजन या शोफ जो अस्थाई या स्थाई हो सकती है (स्यूडोफेकिक बुलूस किरैटोपैथी). आंतराक्षि लेन्स प्रत्यारोपण का विस्थापन या स्थानच्युति शायद ही कभी हो सकती है। पराध्वनिक इकोबायोमीट्री (लंबाई और आवश्यक आंतराक्षि लेन्स शक्ति की माप) में त्रुटि के कारण अनियोजित उच्च अपवर्तक त्रुटि (या तो निकटदृष्टिक या दूरदृष्टिक) हो सकती है। अक्सर मोतियाबिंद हटाने के कुछ दिन या हफ्तों या महीनों बाद नीलवर्णता हो जाती है, जिसमें रोगी को सबकुछ नीले रंग से रंगा हुआ दिखाई देता है। प्लवमान पिंड शल्यक्रिया के बाद सामान्यतः प्रकट होते हैं।

इतिहास[संपादित करें]
मोतियाबिंद सर्जरी का पहली बार उल्लेख बेबीलोनियन कोड हम्मुराबी 1750 ईसा पूर्व में किया गया था।[14][15]
भारतीय चिकित्सक सुश्रुत को मोतियाबिंद शल्यक्रिया का ज्ञान था (छठी शताब्दी ई.पू.) जिन्होंने अपनी पुस्तक सुश्रुत संहिता में इस का वर्णन किया था। इस पाठ में एक शल्यक्रिया “काउचिंग” का वर्णन है, जिसमें एक मुड़ी हुई सूई का उपयोग लेन्स को दृष्टि क्षेत्र से बाहर, आंख के पिछले भाग में धकेलने के लिए किया जाता था इसके बाद आँख में शुद्ध गर्म घी लगाकर पट्सेटी कर दी जाती थी। सुश्रुत ने इस विधि के साथ सफलता का दावा किया था लेकिन चेताया भी था कि इस प्रक्रिया का उपयोग चरम आवश्यकता होने पर ही किया जाना चाहिए.[16][17][verification needed] चीन में शल्यक्रिया द्वारा मोतियाबिंद को हटाने की विधि भारत से पहुंची थी।[18]
पश्चिमी दुनिया में मोतियाबिंद शल्यक्रिया में काम आने वाले कुछ कांस्य उपकरण बेबीलोनिया, मिस्र और यूनान में खुदाई में प्राप्त हुए हैं। पश्चिम में मोतियाबिंद और इसके इलाज के पहले संदर्भ 29ई. में लैटिन विश्वकोष संकलनकर्ता ऑलस कॉर्नेलिअस सेल्सस की पुस्तक डि मेडिसिने में मिलते हैं, जिसमें काउचिंग शल्यक्रिया का भी वर्णन है।[19]
संपूर्ण मध्य युग में काउचिंग का उपयोग होता रहा था और अफ्रीका के कुछ भागों तथा यमन में अभी भी इसका उपयोग होता है।[20][21] हालांकि, काउचिंग मोतियाबिंद चिकित्सा की एक अप्रभावी तथा खतरनाक विधि है और इसके परिणाम में मरीज अक्सर अंधे या आंशिक दृष्टि के साथ रह जाते हैं।[21] अधिकांश रूप से, यह अब परिसम्पुटछेदन मोतियाबिंद शल्यक्रिया और विशेष रूप से, लेन्स पायसीकरण द्वारा प्रतिस्थापित हो चौकी है।
लेन्स को एक खोखले उपकरण के माध्यम से चूषण द्वारा भी हटाया जा सकता है। कांस्य मौखिक चूषण उपकरण पाए गए हैं, संभवतः जिनका उपयोग दूसरी शताब्दी ईस्वी में मोतियाबिंद निष्कर्षण की इस विधि में किया जाता था।[22] इस तरह की एक प्रक्रिया का वर्णन 10वीं शताब्दी के पारसी चिकित्सक मोहम्मद इब्न जकारिया अल-रजी ने किया है, जिन्होंने इसका श्रेय दूसरी शताब्दी के यूनानी चिकित्सक एंटाइलस को दिया. इस प्रक्रिया में "आंख में एक बड़े चीरे, एक खोखली सूई और फेफड़ों की असाधारण क्षमता वाले एक सहायक की आवश्यकता होती थी”.[23] मोसुल के इराकी नेत्र चिकित्सक अम्मार इब्न अली ने भी 10वीं शताब्दी में लिखी अपनी पुस्तक नेत्र रोग चिकित्सा के विकल्प में किया था।[23] उसने अनेक रोगियों में इसकी सफलता का दावा करते हुए व्यक्ति वृत्त भी प्रस्तुत किए.[23] लेन्स निकालने का लाभ लेन्स के दृष्टि क्षेत्र में पलायन की संभावना को दूर करना है।[24] 14वीं शताब्दी में मिस्र में, नेत्र विशेषज्ञ अल-शाधिली के अनुसार मोतियाबिंद सुई के एक बाद के रूपांतरण में चूषण के लिए एक पेच का उपयोग किया जाता था। यह तथापि, यह स्पष्ट नहीं है, कि इस पद्धति का कितना इस्तेमाल हुआ क्योंकि अबू अल-कासिम अल-जवाहिरी और अल-शाधिली सहित अन्य लेखकों ने इस प्रक्रिया में अनुभव की कमा बताई और दावा किया कि यह अप्रभावी थी।[23][verification needed]
1748 में, जैक डेविअल पहले आधुनिक यूरोपीय चिकित्सक थे जिन्होंने सफलतापूर्वक आँख से मोतियाबिंद निकाला था। 1940 के दशक में हेरोल्ड रिडले ने आंतराक्षि लेन्स के प्रत्यारोपण की अवधारणा प्रस्तुत की जिसके कारण मोतियाबिंद शल्यक्रिया के बाद अधिक कुशल तथा सहज दृश्य पुनर्वास संभव हुआ। वलनीय आंतराक्षि लेन्स के प्रत्यारोपण को अत्याधुनिक विधि माना जाता है।
1967 में, चार्ल्स केलमैन ने बड़े चीरे के बिना मोतियाबिंद को हटाने के लिए मणिभ लेंस के नाभिक के पायसीकरण हेतु पराध्वनि किरणों का उपयोग करने वाली तकनीक लेंस पायसीकरण पेश की. शल्य चिकित्सा की इस नई विधि ने अस्पताल में लंबे समय तक ठहरने की आवश्यकता को कम किया है और शल्य चिकित्सा को चलनक्षम बनाया है। मोतियाबिंद शल्यक्रिया से गुजरने वाले रोगी मुश्किल से ही प्रक्रिया के दौरान दर्द या बेचैनी की शिकायत करते हैं। हालांकि परिकंदीय अवरोध के बजाय, जो स्थानिक निश्चेतना के रोगियों को कुछ परेशानी का अनुभव हो सकता है।
मोतियाबिंद और अपवर्तक शल्यक्रिया की अमेरिकन सोसायटी के सदस्यों के सर्वेक्षण के अनुसार संयुक्त राज्य अमेरिका में 2004 के दौरान लगभग 28.5 लाख तथा 2005 में 27.9 लाख मोतियाबिंद शल्यक्रियाएं की गईं.[25]
भारत शल्यक्रिया के पुराने तरीकों को सरकारी और गैर सरकारी संगठनों द्वारा प्रायोजित नेत्र शल्यचिकित्सा शिविरों में आंतराक्षि लेन्स प्रत्यारोपण की आधुनिक तकनीक ने प्रतिस्थापित कर दिया है।
सबसे कम उम्र के व्यक्ति की शल्यक्रिया 31 अक्टूबर 1995 को उत्तरी अमेरिका में वैंकूवर, ब्रिटिश कोलंबिया, कनाडा में हुई थी।
इन्हें भी देखें[संपादित करें]
- नेत्र शल्यचिकित्सा
- अफ्रीका मोतियाबिंद परियोजना
सन्दर्भ[संपादित करें]
नोट्स[संपादित करें]
- ↑ अमेरिका के समाचार और विश्व रिपोर्ट, 17 दिसम्बर 2007, पृष्ठ 64.
- ↑ इलिनोइस विश्वविद्यालय नेत्र केंद्र. "मोतियाबिंद." Archived 2010-12-05 at the वेबैक मशीन 18 अगस्त 2006 को पुनःप्राप्त.
- ↑ अ आ इ परिसंपुटीय मोतियाबिंद निष्कर्षण - परिभाषा, प्रयोजन, जनांकिक, विवरण, निदान/तैयारी, अनुरक्षण, जोखिम, सामान्य परिणाम, अस्वस्थता और मृत्यु दर, विकल्प Archived 2010-12-24 at the वेबैक मशीन शल्यक्रिया के विश्वकोश: मरीजों और देख-रेख करने वालों के लिए एक गाइड. सन्दर्भ त्रुटि:
<ref>अमान्य टैग है; "ECCE" नाम कई बार विभिन्न सामग्रियों में परिभाषित हो चुका है - ↑ मोतियाबिंद के लिए क्रायोथेरपी. Archived 2017-05-21 at the वेबैक मशीन शल्यक्रिया के विश्वकोश
- ↑ मीडो, नोर्मन बी.' क्रायोथेरपी: अ फॉल फ्रॉम ग्रेस, बट नॉट अ क्रैश. Archived 2007-03-28 at the वेबैक मशीन ऑप्थल्मोलॉजी टाइम्स. 15 अक्टूबर 2005.
- ↑ न्यू डिवाइस अप्रूवल - क्रिस्टलेन्स मॉडल एटी-45 एकोमोडेटिंग आईओएल (IOL) - पी030002 Archived 2008-12-29 at the वेबैक मशीन. अमेरिकी फूड एंड ड्रग एडमिनिस्ट्रेशन.
- ↑ अ आ इ "Intraocular Lenses (IOLs): Including Premium, Toric & Aspheric Designs". मूल से 22 जुलाई 2017 को पुरालेखित. अभिगमन तिथि 2010-06-18.
- ↑ "Intraocular Lens Implant Types". मूल से 4 जनवरी 2014 को पुरालेखित. अभिगमन तिथि 2010-06-18.
- ↑ "Cataract Eye Operation". मूल से 14 अक्तूबर 2016 को पुरालेखित. अभिगमन तिथि 2010-06-18.
- ↑ चार्टर्स, लिंडा एंटीसिपेटिंग इज की टू मैनेजिंग इंट्रा-ऑपरेटिव फ्लॉपी आइरिस सिंड्रोम. Archived 2006-10-22 at the वेबैक मशीन ऑप्थल्मोलॉजी टाइम्स. 15 जून 2006.
- ↑ "शल्यक्रिया विश्वकोश - मोतियाबिंद के लिए लेन्स पायसीकरण (Phacoemulsification)". मूल से 1 अगस्त 2017 को पुरालेखित. अभिगमन तिथि 17 जनवरी 2011.
- ↑ "मोतियाबिंद शल्यक्रिया के दौरान सिस्टोटोम सुई का उपयोग करते हुए कैप्सुलरहेक्सिस". मूल से 26 अगस्त 2008 को पुरालेखित. अभिगमन तिथि 17 जनवरी 2011.
- ↑ "शल्यक्रिया विश्वकोश - लेजर पश्च सम्पुटछेदन". मूल से 8 अगस्त 2017 को पुरालेखित. अभिगमन तिथि 17 जनवरी 2011.
- ↑ "History & Evolution of Cataract Surgery". Milan Eye Center (अंग्रेज़ी में). अभिगमन तिथि 2023-08-11.
- ↑ Watts, Mark T. (2012), "The history and evolution of cataract surgery", Ophthalmic Surgery: Principles and Practice, Elsevier, पपृ॰ 19–22, अभिगमन तिथि 2023-08-11
- ↑ फिंगर, पृष्ठ 66
- ↑ पृष्ठ. 245, अ हिस्ट्री ऑफ़ मेडिसीन, प्लिनियो प्रयारेस्ची, खंड 1, 2 संस्करण, ओमाहा, नेब्रास्का: होरैटियस प्रेस, 1996, ISBN 1-888456-01-9.
- ↑ लेड एंड स्वोबोडा, पृष्ठ 85
- ↑ "मोतियाबिंद का इतिहास". मूल से 3 मई 2017 को पुरालेखित. अभिगमन तिथि 17 जनवरी 2011.
- ↑ "पीसीएलआई (PCLI) मोतियाबिंद: इतिहास". मूल से 17 अक्तूबर 2008 को पुरालेखित. अभिगमन तिथि 17 जनवरी 2011.
- ↑ अ आ 'काउचिंग' फॉर कैटारैक्ट्स रिमेन्स अ परसिस्टेंट प्रॉब्लम इन येमेन Archived 2011-07-26 at the वेबैक मशीन, यूरोटाइम्स, सितंबर 2005, पृष्ठ 11.
- ↑ न्यूरोसर्जिकल प्रौद्योगिकी के जेनेसिस को प्रभावित करनेवाले कारक, विलियम सी. बर्गमैन, एम.डी., रेमंड ए. स्कुल्ज़, एम.एससी. और डीयना एस. डेविस, एम.एस., पी.ए.-सी., न्यूरोसर्जिकल फोकस 27, #3 (सितंबर 2009), ई3; doi:10.3171/2009.6.FOCUS09117
- ↑ अ आ इ ई एमिली सैवेज-स्मिथ (2000), "द प्रैक्टिस ऑफ़ शल्यक्रिया इन इस्लामिक लैंड्स: मिथ्स एंड रिएलिटी", सोशल हिस्ट्री ऑफ़ मेडिसीन 13 (2), पीपी 307-321 [318–9], doi:10.1093/shm/13.2.307
- ↑ Finger, Stanley (1994). Origins of Neuroscience: A History of Explorations Into Brain Function. Oxford University Press. पृ॰ 70. आई॰ऍस॰बी॰ऍन॰ 0195146948.
- ↑ "अमेरिकी ऑप्थल्मोलॉजी अकादमी संदर्भ". मूल से 18 मई 2020 को पुरालेखित. अभिगमन तिथि 17 जनवरी 2011.
ग्रन्थ सूची[संपादित करें]
- फिंगर, स्टेनली (2001). ऑरिजिंस ऑफ़ न्यूरोसाइंस: अ हिस्ट्री ऑफ़ एक्सप्लोरेशन इनटू ब्रेन फंक्शन. अमेरिका: ऑक्सफोर्ड यूनिवर्सिटी प्रेस. ISBN 0-19-514694-8.
- लेड, अर्नी एंड स्वोबोडा, रॉबर्ट (2000). चाइनीज़ मेडिसिन एंड आयुर्वेदा. मोतीलाल बनारसीदास. ISBN 81-208-1472-X.
बाहरी कड़ियाँ[संपादित करें]
- Keith P. Thompson (inventor). "Near Vision Accommodating Intraocular Lens with Adjustable Power" (PDF). U.S. patent No. 5,607,472. मूल (PDF) से 7 सितंबर 2006 को पुरालेखित. अभिगमन तिथि 2007-02-04.
- मोतियाबिंद शल्यचिकित्सा - द न्यूयॉर्क टाइम्स द्वारा स्लाइड शो
- मोतियाबिंद ऑपरेशन - प्रिस्टीन केयर द्वारा
