कावासाकी रोग
| कावासाकी रोग | |
|---|---|
| अन्य नाम | Kawasaki syndrome,[1] lymph node syndrome, mucocutaneous lymph node syndrome[2] |
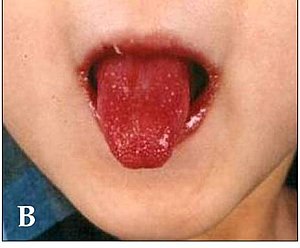 | |
| A child showing the characteristic "strawberry tongue" seen in Kawasaki disease[3] | |
| विशेषज्ञता क्षेत्र | Pediatrics |
| लक्षण | Fever > 5 days, large lymph nodes, rash, sore throat, diarrhea[1] |
| जटिलता | Coronary artery aneurysms[1] |
| उद्भव | < 5 years old[1] |
| अवधि | ~ 3 weeks[1] |
| कारण | Unknown[1] |
| निदान | Based on symptoms, ultrasound of the heart[1] |
| विभेदक निदान | Scarlet fever, juvenile rheumatoid arthritis[1] |
| औषधि | Aspirin, immunoglobulin[1] |
| चिकित्सा अवधि | Mortality 0.2% with treatment[3] |
| आवृत्ति | 8–124 per 100,000 people under five[4] |
कावासाकी रोग, जिसे म्यूकोस्यूटियस लिम्फ नोड सिंड्रोम भी कहा जाता है, एक ऐसी बीमारी है जिसमें पूरे शरीर में रक्त वाहिकाओं सूजन हो जाते हैं। [5] सबसे आम लक्षणों में बुखार होता है जो सामान्य दवाओं, गर्दन में बड़े लिम्फ नोड्स, जननांग क्षेत्र में एक दांत, और लाल आंखों, होंठ, हथेलियों या पैरों के तलवों से प्रभावित पांच दिनों से अधिक समय तक रहता है। अन्य लक्षणों में गले में दर्द और दस्त शामिल हैं। लक्षणों की शुरुआत के तीन सप्ताह के भीतर, हाथों और पैरों की त्वचा छील सकती है। वसूली तब आम तौर पर होती है। कुछ बच्चों में, 1-2 साल बाद कोरोनरी धमनी एनीयरिज़्म दिल में बन सकता है।
कारण अज्ञात है। यह आनुवंशिक रूप से पूर्वनिर्धारित होने वालों में एक ऑटोम्यून्यून प्रतिक्रिया को ट्रिगर करने वाले संक्रमण के कारण हो सकता है। यह लोगों के बीच फैलता नहीं है। निदान आमतौर पर किसी व्यक्ति के लक्षणों और लक्षणों पर आधारित होता है। हृदय और रक्त परीक्षण के अल्ट्रासाउंड जैसे अन्य परीक्षण निदान का समर्थन कर सकते हैं। अन्य स्थितियों में समान रूप से स्कार्लेट बुखार और किशोर संधिशोथ गठिया शामिल हो सकते हैं। आम तौर पर, प्रारंभिक उपचार में एस्पिरिन और इम्यूनोग्लोबुलिन की उच्च खुराक होती है। आम तौर पर इलाज के साथ, बुखार 24 घंटे के भीतर हल हो जाता है और एक पूर्ण वसूली होती है। यदि कोरोनरी धमनियां शामिल हैं, तो चल रहे उपचार या सर्जरी को कभी-कभी आवश्यकता हो सकती है। उपचार के बिना, कोरोनरी धमनी की समस्या 25% तक होती है और लगभग 1% मर जाती है।[6] उपचार के साथ, मृत्यु का जोखिम 0.17% है। कावासाकी रोग दुर्लभ है। यह जापान को छोड़कर पांच साल की उम्र तक के बच्चों में हर 100,000 लोगों में से 8 - 67 के बीच में प्रभावित करता है, यह जापान में प्रति 100,000 में से 124 को प्रभावित करता है।[7] पांच साल की उम्र के बाद यह बहुत कम आम है। लड़के लड़कियों की तुलना में अधिक आम तौर पर प्रभावित होती हैं। विकार का पहली बार जापान में टॉमिसकू कवासाकी द्वारा 1967 में वर्णित किया गया था।
संकेत और लक्षण[संपादित करें]
कावासाकी रोग अक्सर उच्च और लगातार बुखार से शुरू होता है जो पैरासिटामोल (एसिटामिनोफेन) या इबुप्रोफेन के साथ सामान्य उपचार के लिए बहुत ही संवेदनशील नहीं है।[8] कावासाकी रोग में यह सबसे प्रमुख लक्षण है, यह रोग के तीव्र चरण का एक विशेष संकेत है, आमतौर पर उच्च (39 -40 डिग्री सेल्सियस से ऊपर) होता है, यह अव्यवस्थित होता है, और इसके बाद चरम चिड़चिड़ाहट होती है। हाल ही में, यह अटूट या अधूरा कावासाकी रोग वाले मरीजों में मौजूद होने की सूचना दी गई है; फिर भी, यह 100% मामलों में मौजूद नहीं है।[9] बुखार का पहला दिन बीमारी का पहला दिन माना जाता हैऔर बुखार की अवधि औसत एक से दो सप्ताह होती है; उपचार की अनुपस्थिति में, यह तीन से चार सप्ताह तक बढ़ा सकता है। लंबे समय तक बुखार कार्डियक भागीदारी की उच्च घटनाओं से जुड़ा हुआ है। यह आंशिक रूप से एंटीप्रेट्रिक दवाओं का जवाब देता है और एंटीबायोटिक दवाओं के परिचय के साथ समाप्त नहीं होता है। हालांकि, जब उचित चिकित्सा शुरू की जाती है - अंतःशिरा इम्यूनोग्लोबुलिन और एस्पिरिन - बुखार दो दिनों के बाद चला जाता है।
द्विपक्षीय संयुग्मशीलता सूजन बुखार के बाद सबसे आम लक्षण माना जाता है। इसमें आम तौर पर बल्ब संयोजन होता है,मवाद आना के साथ नहीं है, और दर्दनाक नहीं है। यह आमतौर पर बीमारी के तीव्र चरण के दौरान बुखार की शुरुआत के तुरंत बाद शुरू होता है। स्लीट-लैंप परीक्षा पर पूर्ववर्ती यूवेइटिस मौजूद हो सकता है। इरिटिस भी हो सकता है। केराटिक उपनिवेश एक और आंख अभिव्यक्ति है (एक पतला दीपक द्वारा पता लगाया जा सकता है लेकिन अनियमित आंखों द्वारा आमतौर पर देखा जाने वाला बहुत छोटा होता है)।
कावासाकी रोग मुंह के लक्षणों के सेट के साथ प्रस्तुत करता है, सबसे विशिष्ट परिवर्तन लाल जीभ, ऊर्ध्वाधर क्रैकिंग और रक्तस्राव के साथ सूजन होंठ होते हैं। मुंह और गले का श्लेष्मा उज्ज्वल लाल हो सकता है, और जीभ में एक विशिष्ट "स्ट्रॉबेरी जीभ" उपस्थिति हो सकती है (प्रमुख गस्टेटिव पपीला के साथ चिह्नित लाली)। इन मुंह के लक्षण फाइब्रिनोइड नेक्रोसिस के साथ ठेठ नेक्रोटाइजिंग माइक्रोवास्कुलिटिस के कारण होते हैं।
गर्भाशय ग्रीवा लिम्फैडेनोपैथी 50% से 75% लोगों में देखी जाती है, जबकि अन्य सुविधाओं का अनुमान 90% रोगियों में होता है, लेकिन कभी-कभी यह प्रमुख प्रस्तुति लक्षण हो सकता है। नैदानिक मानदंडों की परिभाषा के अनुसार, कम से कम एक विकलांग लिम्फनोड ≥ 15 मिमी व्यास में शामिल होना चाहिए। प्रभावित लिम्फ नोड्स दर्द रहित या कम से कम दर्दनाक, ना घटना बढ़ना , और ना मवाद आना हैं; पड़ोसी त्वचा की एरिथेमा हो सकती है। बुखार और गर्दन एडेनाइटिस वाले बच्चे जो एंटीबायोटिक दवाओं का जवाब नहीं देते हैं, उन्हें कावासाकी रोग को अलग-अलग निदान के हिस्से के रूप में माना जाना चाहिए।
बीमारी के तीव्र चरण में, परिधीय चरम सीमाओं में परिवर्तनों में हथेलियों और तलवों की एरिथेमा शामिल हो सकती है, जो अक्सर तेज सीमा के साथ हड़ताली होती है और अक्सर हाथों या पैरों के डोरसा के दर्दनाक, बहादुर शोफ के साथ। यही कारण है कि प्रभावित बच्चे अक्सर अपने हाथों में वस्तुओं को पकड़ने या अपने पैरों पर वजन कम करने से इनकार करते हैं। बाद में, उप तीव्र चरण के दौरान, उंगलियों और पैर की उंगलियों के विलुप्त होने आमतौर पर पेवरंगुअल क्षेत्र में बुखार की शुरुआत के बाद दो से तीन सप्ताह के भीतर शुरू होता है और हथेलियों और तलवों को शामिल करने के लिए बढ़ाया जा सकता है। बीमारी से प्रभावित लगभग 11% बच्चे कई वर्षों तक त्वचा-छीलने जारी रख सकते हैं। बुखार की शुरुआत के एक से दो महीने बाद, नाखूनों में गहरे ट्रान्सवर्स ग्रूव विकसित हो सकते हैं (बीओ की रेखाएं), और कभी-कभी नाखून शेड होते हैं।
सबसे आम त्वचा अभिव्यक्ति एक डिफ्यूज मैक्युलर पैपूलर एरिथेमेटस रैश है, जो काफी विशिष्ट है। दांत समय के साथ बदलता है और विशेष रूप से ट्रंक पर स्थित है; यह चेहरे, चरमपंथियों और पेरिनेम को शामिल करने के लिए आगे फैल सकता है। कटनीस घावों के कई अन्य रूपों की सूचना मिली है; उनमें स्कार्लाटिनिफॉर्म, पेपरुलर, आर्टिकारिफॉर्म, मल्टीफार्म-जैसे एरिथेमा, और झुनझुनी घाव शामिल हो सकते हैं; यहां तक कि माइक्रोप्रस्ट्यूल की सूचना मिली थी। यह पॉलिमॉर्फिक हो सकता है, खुजली नहीं, और आमतौर पर बुखार के पांचवें दिन तक मनाया जाता है। हालांकि, यह कभी भी बुल्लोस या वेसीक्यूलर नहीं है।
कावासाकी रोग के तीव्र चरण में, कई अंगों में व्यवस्थित सूजन परिवर्तन स्पष्ट होते हैं। संयुक्त दर्द (आर्थरग्लिया) और सूजन, अक्सर सममित, और गठिया भी हो सकते हैं। मायोकार्डिटिस, दस्त, पेरीकार्डिटिस, वाल्वुलाइटिस, एसेप्टिक मेनिंगजाइटिस, न्यूमोनिटिस, लिम्फडेनाइटिस, और हेपेटाइटिस मौजूद हो सकते हैं और प्रभावित ऊतकों में सूजन कोशिकाओं की उपस्थिति से प्रकट होते हैं। अगर इलाज नहीं किया जाता है, तो कुछ लक्षण अंततः आ जाएंगे, लेकिन कोरोनरी धमनी एन्यूरीज़म्स में सुधार नहीं होगा, जिसके परिणामस्वरूप म्योकॉर्डियल इंफार्क्शन के कारण मौत या विकलांगता का एक बड़ा खतरा होता है। यदि जल्दी से इलाज किया जाता है, तो इस जोखिम को ज्यादातर टाला जा सकता है और बीमारी का कोर्स कम हो जाता है। कावासाकी रोग के लक्षण और लक्षण और समय पाठ्यक्रम अन्य रिपोर्ट किए गए गैर-विशिष्ट लक्षणों में खांसी, रहीनोरिहा, थूक, उल्टी, सिरदर्द, और जब्त शामिल हैं। रोग के पाठ्यक्रम को तीन नैदानिक चरणों में विभाजित किया जा सकता है।
तीव्रफेब्रीले चरण, जो आमतौर पर एक से दो हफ्तों तक रहता है, बुखार, संयोजनशील इंजेक्शन, मौखिक श्लेष्मा, एरिथेमा और हाथों और पैरों की सूजन, दांत, गर्भाशय ग्रीवा एडेनोपैथी, एसेप्टिक मेनिंगजाइटिस, दस्त, और हेपेटिक डिसफंक्शन द्वारा विशेषता है । इस समय के दौरान मायोकार्डिटिस आम है, और एक पेरीकार्डियल प्रसरण मौजूद हो सकता है। कोरोनरी धमनीविज्ञान मौजूद हो सकता है, लेकिन आम तौर पर एनोराइज्म इकोकार्डियोग्राफी द्वारा दिखाई नहीं दर रहे हैं।
उपचुनाव चरण तब शुरू होता है जब बुखार की शुरुआत के बाद बुखार, दांत और लिम्फैडेनोपैथी लगभग एक से दो सप्ताह तक हल हो जाती है, लेकिन चिड़चिड़ाहट, एनोरेक्सिया और संयुग्मशील इंजेक्शन जारी रहता है। इस चरण के दौरान उंगलियों और पैर की उंगलियों और थ्रोम्बोसाइटोसिस का विलुप्त होना देखा जाता है, जो आमतौर पर बुखार की शुरुआत के लगभग चार सप्ताह तक रहता है। कोरोनरी धमनी एनीयरिज़्म आमतौर पर इस समय के दौरान विकसित होते हैं, और अचानक मौत का जोखिम सबसे अधिक होता है।
कॉनवलसेंट चरण तब शुरू होता है जब बीमारी के सभी नैदानिक लक्षण गायब हो जाते हैं, और जब तक तलछट दर सामान्य हो जाती है, आमतौर पर बीमारी की शुरुआत के बाद छह से आठ सप्ताह में।
वयस्कों और बच्चों के बीच प्रस्तुति अलग-अलग होती है, क्योंकि वयस्कों की गर्दन लिम्फ नोड्स अधिक प्रभावित होते हैं (वयस्कों का 9 3% बनाम 15% बच्चों), हेपेटाइटिस (65% बनाम 10%), और आर्थरग्लिया (61% बनाम 24-38%)। कुछ लोगों में अटूट प्रस्तुतियां होती हैं और शास्त्रीय लक्षण नहीं हो सकते हैं। यह विशेष रूप से युवा शिशुओं में होता है; उन लोगों को विशेष रूप से कार्डियक धमनी एनीयरिज़्म के लिए उच्च जोखिम होता है।
कार्डिएक[संपादित करें]
कावासाकी रोग का हृदय जटिलता सबसे महत्वपूर्ण पहलू है। यह संयुक्त राज्य अमेरिका और जापान में बचपन में प्राप्त दिल की बीमारी का मुख्य कारण है। विकसित देशों में, ऐसा लगता है कि बच्चों में अधिग्रहित हृदय रोग के सबसे आम कारण के रूप में तीव्र संधिवात बुखार को बदल दिया गया है। कोरोनरी धमनी एनीयरिज़्म इलाज न किए गए बच्चों के 20-25% में वास्कुलाइटिस के एक अनुक्रम के रूप में होते हैं। यह पहली बार बीमारी के 10 दिनों के दौरान पाया जाता है और कोरोनरी धमनी फैलाव या एन्यूरीज़्म की चोटी आवृत्ति शुरू होने के चार सप्ताह के भीतर होती है। एन्यूरीज़म्स को छोटे (आंतरिक दीवार व्यास की दीवार <5 मिमी), मध्यम (5-8 मिमी से व्यास), और विशाल (व्यास> 8 मिमी) में वर्गीकृत किया जाता है। बीमारी की शुरुआत के बाद आमतौर पर स्नेहक और फ्यूसिफार्म एन्यूरीज़्म विकसित होते हैं।
यहां तक कि जब बीमारी के पहले 10 दिनों के भीतर उच्च खुराक आईवीआईजी के नियमों के साथ इलाज किया जाता है, तो कावासाकी रोग वाले 5% बच्चे कम से कम क्षणिक कोरोनरी धमनी फैलाव पर विकसित होते हैं और 1% विशाल एनीयरिज़्म विकसित करते हैं। मौत या तो कोरोनरी धमनी एनीयरिसम में रक्त के थक्के के गठन के लिए मायोकार्डियल इंफार्क्शन के कारण या बड़े कोरोनरी धमनी एनीयरिसम के टूटने के कारण हो सकती है। बीमारी की शुरुआत के बाद मृत्यु दो से 12 सप्ताह बाद आम है।
कोरोनरी धमनी एन्यूरीज़म्स की भविष्यवाणी करने वाले कई जोखिम कारकों की पहचान की गई है, आईवीआईजी थेरेपी के बाद लगातार बुखार सहित, कम हीमोग्लोबिन सांद्रता, कम एल्बमिन सांद्रता, उच्च सफेद रक्त-कोशिका गिनती, उच्च बैंड गिनती, उच्च सीआरपी सांद्रता , पुरुष लिंग, और एक वर्ष से भी कम आयु। कावासाकी रोग से उत्पन्न कोरोनरी धमनी घाव समय के साथ गतिशील रूप से बदलते हैं। कोरोनरी एन्यूरीज़म्स के साथ आधे जहाजों में बीमारी की शुरुआत के बाद एक से दो साल का संकल्प देखा गया है। कोरोनरी धमनी की संकीर्णता, जो पोत की दीवार की उपचार प्रक्रिया के परिणामस्वरूप होती है, अक्सर रक्त वाहिका में महत्वपूर्ण बाधा उत्पन्न करती है और हृदय को पर्याप्त रक्त और ऑक्सीजन नहीं मिलती है। यह अंततः दिल की मांसपेशी ऊतक मृत्यु (मायोकार्डियल इंफार्क्शन) का कारण बन सकता है।
एनआईरोसिमल, स्टेनोोटिक, या दोनों एनीयरिसमल और स्टेनोनिक कोरोनरी धमनी में थ्रोम्बोटिक प्रलोभन के कारण एमआई कावासाकी रोग से मृत्यु का मुख्य कारण है। बीमारी की शुरुआत के बाद पहले वर्ष में एमआई का उच्चतम जोखिम होता है। बच्चों में एमआई वयस्कों में से विभिन्न लक्षणों के साथ प्रस्तुत करता है। मुख्य लक्षण सदमे, अशांति, उल्टी, और पेट दर्द थे; बड़े बच्चों में छाती का दर्द सबसे आम था। इनमें से अधिकतर बच्चों को नींद या आराम के दौरान होने वाला हमला हुआ था, और लगभग एक-तिहाई हमले असम्बद्ध थे।
विशेष रूप से मिट्रल या ट्राइकसपिड वाल्व के वाल्वुलर अपर्याप्तता, कोवासाकी रोग के तीव्र चरण में अक्सर हृदय वाल्व की सूजन या दिल की मांसपेशियों से प्रेरित मायोकार्डियल डिसफंक्शन की सूजन के कारण कोरोनरी भागीदारी के बावजूद मनाया जाता है। ये घाव ज्यादातर गंभीर बीमारी के संकल्प के साथ गायब हो जाते हैं, लेकिन घावों का एक बहुत छोटा समूह बना रहता है और प्रगति करता है। कावासाकी रोग की शुरुआत के बाद कई महीनों से लेकर वर्षों तक के समय के साथ, फाइब्रोस्ड वाल्व की मोटाई या विरूपण के कारण देर से शुरू होने वाली महाधमनी या मिट्रल अपर्याप्तता भी होती है। इनमें से कुछ घावों को वाल्व प्रतिस्थापन की आवश्यकता होती है।
अन्य[संपादित करें]
अन्य कवासाकी रोग की जटिलताओं का वर्णन किया गया है, जैसे कि अन्य धमनियों के एनीयरिसम: महाधमनी एन्यूरीसिम, पेटी महाधमनी से जुड़े मामलों की एक बड़ी संख्या के साथ, अक्षीय धमनी एन्यूरीसिम, [60] ब्रैचियोसेफैलिक धमनी एन्यूरीसिम,इलीएक और फीमोरल धमनियों, और गुर्दे धमनी के अनुरिस्म । अन्य संवहनी जटिलताओं जैसे दीवार की मोटाई में वृद्धि और कैरोटीड धमनियों की कमी, महाधमनी, और ब्राचियोराडियल धमनी की कमी हो सकती है। एंडोथेलियल डिसफंक्शन के माध्यम से संवहनी स्वर में यह परिवर्तन। इसके अलावा, कावासाकी रोग वाले बच्चों को कोरोनरी धमनी जटिलताओं के साथ या बिना किसी प्रतिकूल हृदय संबंधी जोखिम प्रोफाइल, जैसे उच्च रक्तचाप, मोटापा, और असामान्य सीरम लिपिड प्रोफाइल हो सकता है।
कावासाकी रोग में गैस्ट्रोइंटेस्टाइनल जटिलताओं में हेनोक-शॉनलेन परपूरा में देखा गया है, जैसे: आंतों में बाधा, कोलन सूजन, आंतों के आइसकैमिया, आंतों के छद्म-बाधा, और तीव्र पेट।
बीमारी से जुड़े आँखों का परिवर्तन 1980 के दशक से वर्णित किया गया है, जिसे यूवेइटिस, इरिडोकैक्लाइटिस, कंज्यूक्टाइवल हेमोरेज, ऑप्टिक न्यूरिटिस, अमोरोसिस, और ओकुलर धमनी बाधा के रूप में पाया जा रहा है। इसे परिधीय गैंग्रीन में प्रगति, नेक्रोटसाइजिंग वास्कुलाइटिस के रूप में भी पाया जा सकता है।
प्रति केंद्रीय तंत्रिका तंत्र घावों की न्यूरोलॉजिकल जटिलताओं की तेजी से रिपोर्ट की जा रही है। न्यूरोलॉजिकल जटिलताओं में मेनिंगोएन्सेफलाइटिस, सबडुरल इम्प्रूजन, सेरेब्रल हाइपोपरफ्यूजन, सेरेब्रल आइस्क्रीमिया और इन्फैक्ट, सेरिबेलर इंफार्क्शन, दौरे, कोरिया, हेमिप्लेगिया, मानसिक भ्रम के साथ प्रकट होता है, सुस्ती और कोमा, या यहां तक कि एक न्यूरोलॉजिकल अभिव्यक्तियों के साथ एक सेरेब्रल इंफार्क्शन भी। क्रैनियल तंत्रिका भागीदारी से अन्य न्यूरोलॉजिकल जटिलताओं को एटैक्सिया, चेहरे की पाल्सी, और सेंसरिनियर सुनवाई हानि के रूप में रिपोर्ट किया जाता है। व्यवहारिक परिवर्तन स्थानीयकृत सेरेब्रल हाइपोपरफ्यूजन के कारण होने वाले माना जाता है, ध्यान घाटे, सीखने की कमी, भावनात्मक विकार (भावनात्मक लचीलापन, रात का डर, और रात का भय), और आंतरिककरण की समस्याएं (चिंताजनक, अवसादग्रस्त या आक्रामक व्यवहार) शामिल हो सकती हैं।
कारण[संपादित करें]
कवासाकी रोग के कारण अज्ञात रहते हैं, इसलिए बीमारी को अधिक सटीक रूप से कवासाकी सिंड्रोम कहा जाता है। आनुवांशिक और पर्यावरणीय कारकों की बातचीत को शामिल करने के लिए इसका कारण व्यापक रूप से अनुमानित है, संभवतः आनुवांशिक पूर्वाग्रह के साथ एक ऑटोम्यून्यून तंत्र के संयोजन में संक्रमण सहित। विशिष्ट कारण अज्ञात है, लेकिन वर्तमान सिद्धांतों का केंद्र मुख्य रूप से इम्यूनोलॉजिकल कारणों पर है। साक्ष्य एक संक्रामक कारण को तेजी से इंगित करता है, लेकिन बहस जारी है कि क्या कारण एक पारंपरिक एंटीजनिक पदार्थ या सुपरंटिजन है। बोस्टन चिल्ड्रेन हॉस्पिटल के शोधकर्ताओं ने बताया, "कुछ अध्ययनों ने कावासाकी रोग की घटना और हाल ही में स्थिर पानी के शरीर के पास कालीन सफाई या निवास के संपर्क में पाया है, हालांकि, कारण और प्रभाव स्थापित नहीं किया गया है।“
अन्य डेटा कावासाकी रोग और उष्णकटिबंधीय पवन पैटर्न के बीच एक स्पष्ट सहसंबंध दिखाता है; मध्य एशिया से बहने वाली हवाएं जापान, हवाई और सैन डिएगो में कावासाकी रोग के मामलों से संबंधित हैं। ट्रोपोस्फेरिक हवाओं के साथ इस संबंध को एल निनो-दक्षिणी ऑसीलेशन घटना द्वारा मौसमी और अंतःविषय काल में मॉड्यूल किया गया है, आगे यह दर्शाता है कि बीमारी के लिए जिम्मेदार एजेंट एक हवा से उत्पन्न रोगजनक है। जापान के ऊपर ऊंचाई पर उड़ने वाले वायु-फ़िल्टर में संदिग्ध रोगजनक की पहचान करने के प्रयास चल रहे हैं।
आईटीपीकेसी जीन में एक एसएनपी के साथ एक एसोसिएशन की पहचान की गई है, जो एंजाइम को कोड करता है जो टी-सेल सक्रियण को नकारात्मक रूप से नियंत्रित करता है। चाहे वे कहाँ रहते हैं, जापानी बच्चों को बीमारी को प्रकट करने के लिए अन्य बच्चों की तुलना में अधिक संभावना है, जो अनुवांशिक संवेदनशीलता का सुझाव देते हैं। एचएलए-बी 51 सीरोटाइप बीमारी के स्थानिक उदाहरणों से जुड़ा हुआ पाया गया है।
निदान[संपादित करें]
कावासाकी रोग का केवल चिकित्सकीय निदान किया जा सकता है ( यानी, चिकित्सा संकेतों और लक्षणों से)। इस स्थिति के लिए कोई विशिष्ट प्रयोगशाला परीक्षण मौजूद नहीं है। विशेष रूप से बीमारी के दौरान निदान स्थापित करना मुश्किल है, और अक्सर बच्चों को निदान नहीं किया जाता है जब तक कि उन्होंने कई स्वास्थ्य देखभाल प्रदाताओं को नहीं देखा है। कई अन्य गंभीर बीमारियां इसी तरह के लक्षण पैदा कर सकती हैं, और स्कार्लेट बुखार, विषाक्त शॉक सिंड्रोम, किशोर आइडियोपैथिक गठिया, और बचपन के पारा विषाक्तता (शिशु एक्रोडीनिया) सहित अंतर निदान में विचार किया जाना चाहिए।
शास्त्रीय रूप से, पांच दिनों के बुखार प्लस चार निदान मानदंडों में से चार को निदान स्थापित करने के लिए पूरा किया जाना चाहिए।
मानदंड हैं:
- होंठ या मौखिक गुहा या होंठ की क्रैकिंग की एरिथेमा
- ट्रंक पर फटकार
- हाथों या पैरों की सूजन या एरिथेमा
- लाल आंखें (संयोजन इंजेक्शन)
- कम से कम 15 मिमी की गर्दन में सूजन लिम्फ नोड
- कई बच्चे, विशेष रूप से शिशु, अंततः कावासाकी रोग का निदान करते हैं, उपरोक्त सभी मानदंडों को प्रदर्शित नहीं करते हैं। वास्तव में, कई विशेषज्ञ अब कवासाकी बीमारी के इलाज के लिए सिफारिश करते हैं, भले ही केवल तीन दिनों का बुखार पार हो गया हो और कम से कम तीन नैदानिक मानदंड मौजूद हों, खासकर यदि अन्य परीक्षण कावासाकी रोग के अनुरूप असामान्यताएं प्रकट करते हैं। इसके अलावा, निदान उचित नैदानिक सेटिंग में कोरोनरी धमनी एन्यूरीज़्म के पता लगाने से पूरी तरह से किया जा सकता है।
जांच[संपादित करें]
एक शारीरिक परीक्षा ऊपर सूचीबद्ध कई सुविधाओं का प्रदर्शन करेगा।
रक्त परीक्षण
- पूर्ण रक्त गणना मानदंडिक एनीमिया और अंततः थ्रोम्बोसाइटोसिस प्रकट कर सकती है।
- एरिथ्रोसाइट अवसादन दर बढ़ा दी जाएगी।
- सी-प्रतिक्रियाशील प्रोटीन ऊंचा हो जाएगा।
- लिवर फ़ंक्शन परीक्षण हेपेटिक सूजन और कम सीरम एल्बिनिन स्तर के सबूत दिखा सकते हैं।
अन्य वैकल्पिक परीक्षणों में शामिल हैं:
- इलेक्ट्रोकार्डियोग्राम वेंट्रिकुलर डिसफंक्शन का सबूत दिखा सकता है या कभी-कभी, मायोकार्डिटिस के कारण एरिथमिया।
- इकोकार्डियोग्राम सूक्ष्म कोरोनरी धमनी परिवर्तन या बाद में, वास्तविक एन्यूरीज़म्स दिखा सकता है।
- अल्ट्रासाउंड या कम्प्यूटरीकृत टोमोग्राफी पित्ताशय की थैली के हाइड्रॉप्स (विस्तार) दिखा सकती है।
- मूत्रवर्धक जीवाणु वृद्धि के सबूत के बिना मूत्र (पायरिया और प्रोटीनुरिया) में सफेद रक्त कोशिकाओं और प्रोटीन दिखा सकता है।
- लम्बर पेंचर एसेप्टिक मेनिंगजाइटिस का सबूत दिखा सकता है।
- एंजियोग्राफी का ऐतिहासिक रूप से कोरोनरी धमनी एनीयरिज़्म का पता लगाने के लिए उपयोग किया जाता था, और उनके पहचान के लिए सोने का मानक बना रहता है, लेकिन आज तक शायद ही कभी इसका उपयोग किया जाता है जब तक कि कोरोनरी धमनी एन्यूरीज़म्स पहले से ही इकोकार्डियोग्राफी द्वारा नहीं पता चला है।
- टेम्पोरल धमनी बायोप्सी।
वर्गीकरण[संपादित करें]
धमनियों और नसों की सूजन या वास्कुलाइटिस पूरे शरीर में होती है। यह आम तौर पर प्रतिरक्षा प्रणाली की कोशिकाओं के रोगजनक, या ऑटोमिमिनेशन के उत्पादन में वृद्धि के कारण होता है। सिस्टमिक वास्कुलिटिड्स को प्रसार में शामिल कोशिकाओं के प्रकार के साथ-साथ नस या धमनी दीवारों के भीतर होने वाले विशिष्ट प्रकार के ऊतक क्षति के अनुसार वर्गीकृत किया जा सकता है। सिस्टमिक वास्कुलाइटिस के लिए इस वर्गीकरण योजना के तहत, कावासाकी रोग को एक नेक्रोटाइजिंग वास्कुलाइटिस (जिसे नेक्रोटिसिंग एंजियेटिस भी कहा जाता है) माना जाता है, जिसे नेक्रोसिस (ऊतक मृत्यु), फाइब्रोसिस, और सूजन से जुड़ी कोशिकाओं के प्रसार से हिस्टोलॉजिकल रूप से पहचाना जा सकता है। संवहनी दीवार की भीतरी परत।
नेक्रोटसाइजिंग वास्कुलाइटिस वाली अन्य बीमारियों में पॉलीएरिटिस नोडोसा, पॉलीआंगाइटिस (जीपीए) के साथ ग्रैनुलोमैटोसिस, हेनोक-शॉनलेन परपूरा और पॉलींगियाइटिस (ईजीपीए) के साथ ईसीनोफिलिक ग्रैनुलोमैटोसिस शामिल हैं।
कावासाकी रोग को मध्यम आकार के पोत वास्कुलाइटिस के रूप में वर्गीकृत किया जा सकता है, जो मध्यम और छोटे आकार के रक्त वाहिकाओं को प्रभावित करता है, जैसे कि छोटे कटनीस वास्कुलचर (त्वचा में नसों और धमनियां) व्यास में 50 से 100 माइक्रोन तक। कावासाकी रोग को प्राथमिक बचपन की वास्कुलाइटिस भी माना जाता है, जो वास्कुलाइटिस से जुड़ा एक विकार है जो मुख्य रूप से 18 वर्ष से कम आयु के बच्चों को प्रभावित करता है। हाल ही में, बच्चों में मुख्य रूप से होने वाले वसुलीकरण के आम सहमति-आधारित मूल्यांकन के परिणामस्वरूप इन विकारों के लिए वर्गीकरण योजना हुई, उन्हें अलग करने और प्रत्येक के लिए नैदानिक मानदंडों का एक और ठोस सेट सुझाया गया। बचपन के वस्क्युलिटिडेस के इस वर्गीकरण के भीतर, कावासाकी रोग, मुख्य रूप से मध्यम आकार के पोत वस्क्युलिटिस है।
यह वास्कुलाइटिस का एक ऑटोम्यून्यून रूप भी है, और एएनसीए एंटीबॉडी से जुड़ा हुआ नहीं है, उनके साथ जुड़े अन्य वास्कुलिटिक विकारों के विपरीत (जैसे पॉलीआंगियाइटिस के साथ ग्रैनुलोमैटोसिस, माइक्रोस्कोपिक पॉलीएंगियाइटिस और पॉलीआंगियाइटिस के साथ ईसीनोफिलिक ग्रैनुलोमैटोसिस)। उचित वर्गीकरण के लिए यह वर्गीकरण आवश्यक माना जाता है।
इलाज[संपादित करें]
कावासाकी रोग वाले बच्चों को अस्पताल में भर्ती कराया जाना चाहिए और इस चिकित्सक द्वारा देखभाल की जानी चाहिए। जब एक अकादमिक चिकित्सा केंद्र में, अक्सर बाल चिकित्सा कार्डियोलॉजी, बाल चिकित्सा संधिशोथ, और बाल रोग संक्रामक रोग विशेषज्ञों के बीच देखभाल साझा की जाती है (हालांकि कोई विशिष्ट संक्रामक एजेंट अभी तक पहचाना नहीं गया है)। कोरोनरी धमनी को नुकसान पहुंचाने के लिए, जैसे ही निदान किया जाता है, उपचार शुरू किया जाना चाहिए।
इंट्रावेन्सस इम्यूनोग्लोबुलिन (आईवीआईजी) कावासाकी रोग के लिए मानक उपचार है और इसे उच्च खुराक में प्रशासित किया जाता है जिसमें आमतौर पर 24 घंटों के भीतर उल्लेखनीय सुधार होता है। यदि बुखार प्रतिक्रिया नहीं देता है, तो एक अतिरिक्त खुराक पर विचार किया जाना चाहिए। दुर्लभ मामलों में, बच्चे को तीसरी खुराक दी जा सकती है। कोरोनरी धमनी aneurysm को रोकने के मामले में, बुखार की शुरुआत के पहले सात दिनों के भीतर ही आईवीआईजी सबसे उपयोगी है।
सैलिसिलेट थेरेपी, विशेष रूप से एस्पिरिन, उपचार का एक महत्वपूर्ण हिस्सा है (हालांकि कुछ लोगों द्वारा पूछताछ) लेकिन अकेले सैलिसिलेट्स आईवीआईजी जितना प्रभावी नहीं हैं। बुखार कम होने तक एस्पिरिन थेरेपी उच्च खुराक पर शुरू होती है, और जब रोगी घर लौटता है, तो आमतौर पर खून के थक्के को रोकने से रोकने के लिए दो महीने तक कम खुराक पर जारी रहता है। कावासाकी रोग और कुछ अन्य संकेतों को छोड़कर, एस्पिरिन अन्यथा आमतौर पर रेई सिंड्रोम के साथ संबंधों के कारण बच्चों के लिए अनुशंसित नहीं है। चूंकि कावासाकी रोग वाले बच्चे कई महीनों तक एस्पिरिन ले रहे हैं, वरीसेला और इन्फ्लूएंजा के खिलाफ टीकाकरण की आवश्यकता है, क्योंकि इन संक्रमणों में रेई सिंड्रोम होने की संभावना है। उच्च खुराक एस्पिरिन एनीमिया से जुड़ा हुआ है और बीमारी के परिणामों को लाभ प्रदान नहीं करता है।
कॉर्टिकोस्टेरॉइड्स का भी उपयोग किया गया है, विशेष रूप से जब अन्य उपचार विफल हो जाते हैं या लक्षण दोबारा शुरू होते हैं, लेकिन यादृच्छिक नियंत्रित परीक्षण में, ग्लोबुलिन और एस्पिरिन प्रतिरक्षा के लिए कोर्टिकोस्टेरॉयड के अतिरिक्त परिणाम में सुधार नहीं हुआ। इसके अतिरिक्त, कावासाकी रोग की स्थापना में कॉर्टिकोस्टेरॉयड का उपयोग कोरोनरी धमनी एन्यूरीसिम के बढ़ते जोखिम से जुड़ा हुआ है, इसलिए इसका उपयोग आम तौर पर इस सेटिंग में contraindicated है। आईवीआईजी, काक्साकोसाफामाइड और प्लाज्मा एक्सचेंज के कावासाकी रोग के अपवर्तक मामलों में परिवर्तनीय परिणामों के साथ संभावित उपचार के रूप में जांच की गई है।
रोग का निदान[संपादित करें]
प्रारंभिक उपचार के साथ, गंभीर लक्षणों से तेज़ी से वसूली की उम्मीद की जा सकती है, और कोरोनरी धमनी एन्यूरीज़्म का खतरा बहुत कम हो जाता है। इलाज नहीं किया गया, कावासाकी रोग के गंभीर लक्षण आत्म-सीमित हैं (यानी रोगी अंततः ठीक हो जाएगा), लेकिन कोरोनरी धमनी की भागीदारी का जोखिम बहुत अधिक है। कुल मिलाकर, लगभग 2% रोगी कोरोनरी वास्कुलाइटिस की जटिलताओं से मर जाते हैं।
जनसांख्यिकीय विशेषताओं (पुरुष लिंग, छह महीने से कम या आठ साल से अधिक उम्र) के साथ संयुक्त सूजन के प्रयोगशाला प्रमाण और आईवीआईजी थेरेपी के लिए अपूर्ण प्रतिक्रिया कावासाकी रोग के साथ एक उच्च जोखिम वाले रोगी का प्रोफ़ाइल बनाते हैं। एक एनीयरिसम संकल्प की संभावना को अपने प्रारंभिक आकार से बड़े पैमाने पर निर्धारित किया जाता है, जिसमें छोटे एनीयरिज़्म में प्रतिगमन की अधिक संभावना होती है। अन्य कारक सकारात्मक रूप से एनीयरिज़्म के प्रतिगमन से जुड़े होते हैं, जिनमें कावासाकी रोग की शुरुआत में एक वर्ष से भी कम उम्र के होते हैं, पवित्र एन्यूरियस मॉर्फोलॉजी की बजाय फ्यूसिफार्म, और एक दूरस्थ कोरोनरी सेगमेंट में एक एनीयरिसम स्थान होता है। स्टेनोसिस के लिए प्रगति की उच्चतम दर उन लोगों में होती है जो बड़े एनीयरिज़्म विकसित करते हैं। विशाल एन्युरियस के साथ बच्चों में सबसे खराब पूर्वानुमान होता है। इस गंभीर परिणाम के लिए आगे के उपचार की आवश्यकता हो सकती है जैसे पेर्कुटियंस ट्रांसमिमिनल एंजियोप्लास्टी, कोरोनरी धमनी स्टेंटिंग, बाईपास ग्राफ्टिंग, और यहां तक कि कार्डियक प्रत्यारोपण।
आईवीआईजी के साथ प्रारंभिक उपचार के तुरंत बाद लक्षणों का एक विराम हो सकता है। यह आमतौर पर पुनर्वास और पीछे हटने की आवश्यकता होती है। आईवीआईजी के साथ उपचार एलर्जी और नॉनएलेर्जिक तीव्र प्रतिक्रियाओं, एसेप्टिक मैनिंजाइटिस , द्रव अधिभार और शायद ही कभी, अन्य गंभीर प्रतिक्रियाओं का कारण बन सकता है। कुल मिलाकर, कावासाकी रोग के लिए चिकित्सा से होने वाली जीवन-खतरनाक जटिलताओं में बहुत दुर्लभ है, विशेष रूप से पोषण के जोखिम की तुलना में। इसके अलावा, सबूत बताते हैं कि कावासाकी रोग में परिवर्तित लिपिड चयापचय पैदा होता है जो रोग के नैदानिक संकल्प से परे रहता है। शायद ही कभी, इलाज के बिना या बिना कावासाकी रोग में पुनरावृत्ति हो सकती है।
महामारी विज्ञान[संपादित करें]
कवासाकी बीमारी लड़कियों से ज्यादा लड़कों को प्रभावित करती है, एशियाई जातीयता के लोग, विशेष रूप से जापानी और कोरियाई लोग, सबसे अधिक संवेदनशील, साथ ही अफ्रीका-कैरेबियन जातीयता के लोग भी। पिछले कुछ दशकों तक काकेशियन में यह रोग दुर्लभ था, और घटना दर देश से देश में उतार-चढ़ाव करती थी।
वर्तमान में, कावासाकी रोग दुनिया में सबसे अधिक निदान बाल चिकित्सा वास्कुलाइटिस है। अब तक, जापान में कावासाकी बीमारी की सबसे ज्यादा घटनाएं होती हैं, हालिया अध्ययन में हमले की दर 218.6 प्रति 100,000 बच्चों पर <5 वर्ष की आयु (450 बच्चों में से एक) पर होती है। इस हमले की दर पर, जापान में 150 से अधिक बच्चों में से एक अपने जीवनकाल के दौरान कावासाकी रोग विकसित करेगा।
हालांकि, संयुक्त राज्य अमेरिका में इसकी घटनाएं बढ़ रही हैं। कावासाकी बीमारी मुख्य रूप से युवा बच्चों की बीमारी है, जिसमें पांच वर्ष से कम आयु के 80% रोगी हैं। प्रत्येक वर्ष यू.एस. में लगभग 2,000-4,000 मामले पहचाने जाते हैं (5 साल से कम उम्र के 100,000 बच्चे प्रति वर्ष 9 से 19) ।
यूनाइटेड किंगडम में, कावासाकी रोग की दुर्लभता के कारण घटना दर का अनुमान अलग-अलग होता है। हालांकि, यह माना जाता है कि हर 25,000 लोगों में से एक से कम प्रभावित होता है। 1991 से 2000 तक इस बीमारी की घटना दोगुना हो गई, हालांकि, 1991 में प्रति 100,000 बच्चों के चार मामलों के साथ 2000 में प्रति 100,000 के आठ मामलों में वृद्धि हुई थी।
महाद्वीपीय संयुक्त राज्य अमेरिका में, सर्दियों और वसंत ऋतु के दौरान कावासाकी रोग अधिक आम है, बीमारी वाले लड़के ≈1.5-1.7: 1 से लड़कियों की संख्या से अधिक हैं, और 76% प्रभावित बच्चे <5 वर्ष की आयु हैं।
इतिहास[संपादित करें]
जनवरी 1961 में टोक्यो के रेड क्रॉस अस्पताल में एक धमाके और बुखार के साथ चार साल के बच्चे में टॉमिसकू कवासाकी ने बीमारी की पहली बार रिपोर्ट की थी, और बाद में उन्होंने 50 इसी तरह के मामलों पर एक रिपोर्ट प्रकाशित की। बाद में, कवासाकी और सहयोगियों को निश्चित कार्डियक भागीदारी के बारे में राजी किया गया जब उन्होंने अध्ययन किया और 23 मामलों की सूचना दी, जिनमें से 11 (48%) रोगियों को इलेक्ट्रोकार्डियोग्राम द्वारा असामान्यताएं मिलीं। 1974 में, इस विकार का पहला वर्णन अंग्रेजी भाषा साहित्य में प्रकाशित हुआ था। 1976 में, मेलिश एट अल। हवाई में 16 बच्चों में एक ही बीमारी का वर्णन किया। मेलिश और कावासाकी ने स्वतंत्र रूप से विकार के लिए समान नैदानिक मानदंड विकसित किए थे, जिनका उपयोग क्लासिक कावासाकी रोग का निदान करने के लिए आज भी किया जाता है।
एक प्रश्न उठाया गया था कि यह रोग केवल 1960 और 1970 के बीच की अवधि के दौरान शुरू हुआ था, लेकिन बाद में 1870 में मरने वाले सात वर्षीय लड़के के संरक्षित दिल की जांच की गई और क्लॉट्स के साथ कोरोनरी धमनियों के तीन एनीरियम्स दिखाए गए, साथ ही साथ कावासाकी रोग के अनुरूप रोगजनक परिवर्तन। कावासाकी रोग अब दुनिया भर में मान्यता प्राप्त है। संयुक्त राज्य अमेरिका और अन्य विकसित देशों में, ऐसा लगता है कि बच्चों में अधिग्रहण दिल की बीमारी के सबसे आम कारण के रूप में तीव्र संधिवात बुखार को बदल दिया गया है।
सन्दर्भ[संपादित करें]
- ↑ अ आ इ ई उ ऊ ए ऐ ओ सन्दर्भ त्रुटि:
<ref>का गलत प्रयोग;NIH21014नाम के संदर्भ में जानकारी नहीं है। - ↑ Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. पपृ॰ 1232–4. आई॰ऍस॰बी॰ऍन॰ 1-4160-2999-0.
- ↑ अ आ सन्दर्भ त्रुटि:
<ref>का गलत प्रयोग;Kim2006नाम के संदर्भ में जानकारी नहीं है। - ↑ सन्दर्भ त्रुटि:
<ref>का गलत प्रयोग;La2015नाम के संदर्भ में जानकारी नहीं है। - ↑ "Kawasaki Disease"". मूल से 11 सितंबर 2017 को पुरालेखित.
|firstlast=missing|lastlast=in first (मदद) - ↑ "Kawasaki disease"".
|firstlast=missing|lastlast=in first (मदद) - ↑ "Echocardiography in Pediatric and Congenital Heart Disease: From Fetus to Adult". मूल से 23 अक्तूबर 2018 को पुरालेखित.
- ↑ ""Kawasaki Syndrome"". मूल से 23 अक्तूबर 2018 को पुरालेखित.
- ↑ "Acta Paediatrica. 83 (10): 1057–60. doi:10.1111/j.1651-2227.1994.tb12985.x".
