शल्य प्रसव

शल्य प्रसव परिच्छेद (अमेरिका: सीज़ेरियन सेक्शन), जिसे सी-सेक्शन (C-section), सीज़ेरियन सेक्शन (Caesarian section), सीज़ेरियन सेक्शन (Cesarian section), सीज़र (Caesar), इत्यादि भी कहते हैं, एक ऐसी शल्यक्रिया है, जिसमें एक या एक से अधिक शिशुओं के जन्म के लिए या कभी-कभी मृत भ्रूण को बाहर निकालने के लिए मां के पेट (लैप्रोटोमी) और गर्भाशय में (हिस्टेरोटॉमी) एक या एक से अधिक चीरे लगाए जाते हैं। सीज़ेरियन सेक्शन प्रक्रिया के प्रयोग द्वारा देर से की जाने वाले गर्भपात को हिस्टेरोटॉमी गर्भपात कहते हैं तथा यह विरले ही प्रयोग में लाया जाता है।
सीज़ेरियन सेक्शन (शल्य प्रसव परिच्छेद) का प्रयोग प्रायः योनिमार्ग द्वारा शिशु जन्म की प्रक्रिया में मां या शिशु की जान या स्वास्थ के खतरे में पड़ने पर किया जाता है, हालांकि इन दिनों प्राकृतिक विधि से शिशु जन्म होने की स्थिति में भी मांग किए जाने पर इसका प्रयोग किया जा रहा है।[1][2][3] हाल के वर्षों में इसकी दर काफी तेजी से बढ़ी है, जिसमें चीन 46% तथा अन्य एशियाई, लेटिन अमेरिकी देशों तथा अमेरिका में 25% के स्तर पर हैं।[4]
व्युत्पत्ति[संपादित करें]
इसके नाम की व्युत्पत्ति के तीन सिद्धांत हैं:
- कहा जाता है कि इस विधि का नाम रोमन कानूनी कोड “लेक्स सीजेरिया” (Lex Caesarea) से व्युत्पन्न हुआ है, जिसमें तथाकथित रूप से एक कानून मौजूद था, जो सलाह देता था कि यदि शिशु के जन्म से पहले ही मां के मरने की स्थिति आ जाए, तो बच्चे को मां की कोख चीर कर बाहर ले आना चाहिए.[5]
- नाम की व्युत्पत्ति को प्रायः पहली शताब्दी में प्लिनी द एल्डर (Pliny the Elder) द्वारा कही एक प्राचीन कहानी के साथ भी जोड़ा जाता है, जिसमें यह दावा किया जाता है कि सीज़र के एक पूर्वज का इसी विधि से जन्म हुआ था।[6]
- एक वैकल्पिक व्युत्पत्ति विज्ञान का मानना है कि विधि का नाम लैटिन क्रिया सीडेरे (caedere) (स्युपाइन स्टेम सीज़म) से व्युत्पन्न हुआ है, जिसका अर्थ होता है "काटना", जिस मामले में शब्द "सीज़ेरियन सेक्शन" अनावश्यक है। इस विचार के समर्थक पारंपरिक व्युत्पत्ति को मिथ्या मानते हैं, यद्यपि जूलियस सीज़र के साथ अनुमानित संबंध ने वर्तनी पर स्पष्ट रूप से प्रभाव डाला. (एक उपसिद्धांत जो यह मानता है कि जूलियस सीजर ने स्वयं अपना नाम इस शल्य-क्रिया से रखा, इसे इस तथ्य द्वारा नकार दिया जाता है कि उपनाम "सीजर" का प्रयोग उसके जन्म से पूर्व सदियों पहले से जूली परिवार में किया जा रहा था,[7] तथा हिस्टोरिया ऑगस्टा सीज़र नाम के तीन संभावित स्रोतों का उल्लेख करता है, जिनमें से किसी का सीज़ेरियन सेक्शन या मूल शब्द सीडेरे (caedere) से लेना-देना था।)
रोमन तानाशाह जूलियस सीज़र या रोमन सम्राट के साथ का संबंध, अन्य भाषाओं में मौजूद है। उदाहरण के लिए क्रमशः आधुनिक जर्मन, डैनिश, डच तथा हंगेरियन शब्द कैसरश्निट (Kaiserschnitt), केज्सर्सनिट (kejsersnit), केजर्स्नेडे (keizersnede), तथा साज़रमेत्सेज़ हैं (शाब्दिक अर्थ- "शाही चीरा").[8] जर्मन शब्द जापानी (帝王切開) तथा कोरियाई (제왕 절개) में भी गया, जहां दोनों का अर्थ है "सम्राट का चीरा." दक्षिण स्लावियाई शब्द कार्स्किरेज (carski rez), जिसका शाब्दिक अर्थ होता है- 'जार कट' (tzar cut), जबकि पश्चिमी स्लावियाई (पॉलिश) में एक समरूप शब्द है: सेजर्स्की सीसी (cesarskie cięcie). रूसी शब्द केसरेवो सेकेनिए (kesarevo secheniye) (кесарево сечение) का शाब्दिक अर्थ होता है ‘सीज़र का सेक्शन’ (Caesar's section) . अरबी शब्द (القيصرية) की भी अर्थ होता है- सीज़रया शाब्दिक रूप से सीज़ेरियन. हिब्रू शब्द ניתוח קיסרי के अनुवाद का शाब्दिक अर्थ सीज़ेरियन शल्य-क्रिया के रूप में होता है। रोमानियन तथा पुर्तगाली में इसे प्रायः सीजेरियाना (cesariana) के नाम से जाना जाता है, जिसका अर्थ होता है (या संबंधित) 'सीज़र से'.शाहनामा-प्राचीन पारसी पुस्तक के अनुसार, नायक रुस्तम पहला व्यक्ति था जिसने इस विधि से जन्म लिया था और उसे रुस्तमिन (Rostamineh/رستمينه) कहा गया, जिसका नाम सीज़ेरियन के समरूप होता है।
वर्तनी[संपादित करें]
- e/ae/æ में विविधता अमेरिकी तथा ब्रिटिश अंग्रेजी वर्तनी के अंतर को दिखाती है।
- कैप-बनाम-लोअर केस (cap-versus-lowercase) की विविधता कुछ आधार-नामी शब्दों (जैसे cesarean, eustachian, fallopian, mendelian, parkinsonian, parkinsonism) में लोअरकेस लगाने की शैली को दिखाती है।[9] कैप (Cap) तथा लोअरकेस (lowercase) लगाने की शैली प्रचलित प्रयोग में साथ-साथ मौजूद है। प्रायः निरंतर रूप से अंतःप्रलेख शैली (Intradocument style) का समर्थन किया जाता है।
इतिहास[संपादित करें]
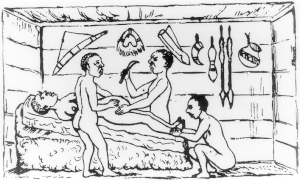
प्लिनी द एल्डर (Pliny the Elder) ने सिद्धांत दिया कि जूलियस सीज़र का नाम एक पूर्वज से व्युत्पन्न हुआ, जिसने सीज़ेरियन सेक्शन (शल्य प्रसव परिच्छेद) द्वारा जन्म लिया था, पर इसकी सच्चाई पर विवाद (जूलियस सीज़र के नाम की व्युत्पत्ति आधारित आलेख देखें) है। प्राचीन रोमन सीज़ेरियन सेक्शन का पहला प्रदर्शन एक मां की कोख से एक शिशु को निकालने के लिए लिए हुआ था, जो शिशु जन्म के दौरान ही मौत के आगोश में समा गई। सीज़र की मां- ऑरेलिया शिशु-जन्म के दौरान जीवित रही तथा अपने बच्चे को सफलापूर्वक जन्म दिया, जिससे यह संभावना को इन्कार कर दिया जाता है कि रोमन तानाशाह तथा सेनानायक ने सीज़ेरियन सेक्शन द्वारा जन्म लिया था। कैटालैन संत, रेमंड नॉटेटस (1204-1240), को उसका उपनाम लेटिन शब्द नॉन नेटस (non natus) से मिला, जिसका अर्थ होता है, "अजन्मा"- क्योंकि उनका जन्म सीज़ेरियन सेक्शन द्वारा हुआ था। उनकी मां उन्हें जन्म देने के दौरान की मृत हो गई थी।[10]
वर्ष 1316 में स्कॉटलैंड का भावी रॉबर्ट- II सीज़ेरियन सेक्शन द्वारा जन्मा था- उसकी मां मार्जोरी ब्रूस (Marjorie Bruce) उसी दौरान मृत हो गईं थीं। मैकडफ के लिए यह घटना शेक्सपीयर के नाटक ‘मैकबेथ’ की प्रेरणा हो सकती है। (नीचे देखें) .
सीज़ेरियन सेक्शन में प्रायः मां की मृत्यु हो गई; सीज़ेरियन सेक्शन के बाद जीवित रहने वाली महिला की पहली दर्ज की गई घटना वर्ष 1500 में स्विटजरर्लैंड के सिगरशॉसेन (Siegershausen) की थी: जहां सूअर बधिया करने वाले एक व्यक्ति जैकोब न्युफर को लंबे समय तक प्रसव पीड़ा से गुजरने के बाद, अपना पत्नी की शल्यक्रिया (ऑपरेशन) करनी पड़ती है। सोलहवीं शदाब्दी के बाद से अधिकांश समय में इस विधि में मृत्यु होने की दर काफी ऊंची थी। हालांकि लंबे समय तक इसे एक कठिन उपाय ही माना जाता रहा, जिसका प्रयोग केवल तब किया जाता था जब मां मृत हो चुकी होती या असहाय हो जाती. ग्रेट ब्रिटेन तथा आयरलैंड में वर्ष 1865 में मृत्यु दर 85% थी। मृत्यु दर में कमी लाने हेतु प्रमुख चरण थे:
- अपौतिकता (asepsis) के सिद्धांतों का अनुपालन करना.
- वर्ष 1882 में मैक्स सैंगर (Max Sänger) द्वारा गर्भाशयी चीरे को टांकने के धागे की शुरुआत.
- अति-उदरावरणीय सीएस (Extraperitoneal CS) और उसके बाद निम्न अनुप्रस्थ चीरे (transverse incision) की ओर गमन.(Krönig, 1912).[तथ्य वांछित]
- निश्तेजकों (Anesthesia) का विकास
- रक्ताधान (Blood transfusion).
- प्रतिजैविक (Antibiotics).
19वीं शताब्दी में अफ्रीका के ग्रेट लेक्स क्षेत्र में यूरोपीय यात्रियों ने सीज़ेरियन सेक्शन को नियमित रूप से प्रयोग में आते देखा.[11] प्रसव वाली मां को सामान्यतः अल्कोहल से निश्तेजित किया जाता था तथा घाव को भरने के लिए जड़ी-बूटी के मिश्रण का प्रयोग किया जाता था। विधियों की सुविकसित प्रकृति के प्रयोग से यूरोपीय प्रेक्षकों के यह निष्कर्ष निकाला कि उनका कुछ समय पहले से इस्तेमाल किया जाता रहा था।[11]
अमेरिका में किया जाने वाला पहला सीज़ेरियन सेक्शन पूर्व के मैसॉन काउंटी वर्जिनिया (अब मैसॉन काउंटी वेस्ट वर्जिनिया) में वर्ष 1794 में किया गया। यह प्रक्रिया डॉ॰ जेस बेनेट द्वारा (Dr. Jesse Bennett) द्वारा अपनी पत्नी एलिजाबेथ पर प्रदर्शित किया गया।[12]
5 मार्च 2000 को, इनेज़ रैमिरेज़ (Inés Ramírez) ने स्वयं पर सीज़ेरियन सेक्शन का प्रदर्शन किया और जीवित रहीं, जैसा कि उनका बेटा ओर्लैंडो रुइज रैमियरेज (Orlando Ruiz Ramírez) ने किया था। माना जाता है कि वह पहली महिला थीं जिन्होंने स्वयं पर सफल सीज़ेरियन सेक्शन प्रदर्शित किया था।
पुस्तक 'शाहनामा' में ईरान के सीज़ेरियन सेक्शन का आरंभिक उल्लेख मिलता है, जो 1000 सदी में लिखी गई थी और ईरान की राष्ट्रीय दंतकथा के नायक रुस्तम (Rostam) के जन्म से जुड़ी थी।[13][14]
प्रकार[संपादित करें]
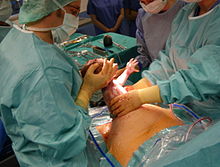

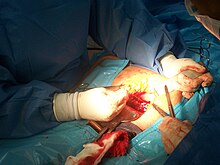
सीज़ेरियन सेक्शन (CS) के कई प्रकार हैं। एक महत्वपूर्ण अंतर त्वचा पर लगाए जाने वाले चीरे के अतिरिक्त गर्भाशय पर लगे चीरे (लंबवत या अंक्षाशीय) का है।
- प्राचीन सीज़ेरियन सेक्शन (classical Caesarean section) में मध्यरेखीय लंबवत चीरा लगाया जाता है, जिसमें शिशु के जन्म के लिए बड़े स्थान की आवश्यकता होती है। हालांकि इसका प्रयोग अब काफी कम होता है, क्योंकि इससे कई तरह की समस्याएं उत्पन्न होने की संभावना रहती है।
- निम्न गर्भाशयी खंड परिच्छेद (lower uterine segment section); ऐसी विधि आजकल सर्वाधिक प्रयोग में आने वाली विधि है; इसमें ब्लैडर के किनारे के ऊपर एक अनुप्रस्थ काट लगाई जाती है जिससे कम रक्तस्राव होता है तथा उसकी मरम्मत आसान होती है।
- आपातकालीन सीज़ेरियन सेक्शन (emergency Caesarean section) एक ऐसी सीज़ेरियन विधि है जो प्रसवपीड़ा आरंभ होने के बाद संपन्न की जाती है।
- क्रैश सीज़ेरियन सेक्शन (A crash Caesarean section) सीज़ेरियन की ऐसी विधि है, जो प्रासविक आपातकाल में (obstetric emergency) संपन्न की जाती है, जहां गर्भावस्था की समस्याएं प्रसव पीड़ा के दौरान अचानक उत्पन्न होती हैं, तथा मां, शिशु/शिशुओं अथवा दोनों को मृत्यु से बचाने के लिए एक त्वरित कार्रवाई की आवश्यकता होती है।
- सीज़ेरियन हिस्टेरेक्टोमी में गर्भाशय (uterus) को हटाने के बाद सीज़ेरियन परिच्छेद किया जाता है। दुःसाध्य रक्तस्राव की स्थिति में या जब गर्भाशय से गर्भनाल अलग किया जा सकता है, तब इसे प्रदर्शित किया जाता है।
- पारंपरिक रूप से सीज़ेरियन के अन्य रूपों का प्रयोग किया गया है, जैसे अति-उदरावरणीय सीज़ेरियन परिच्छेद (extraperitoneal Caesarean section) या पोरो सीज़ेरियन सेक्शन.
- रोगी ने यदि पहले सीज़ेरियन सेक्शन करवाया हो, तो उस स्थिति में दुहराव सीज़ेरियन परिच्छेद (repeat Caesarean section) किया जाता है। विशेष रूप से इसे पुराने निशान पर किया जाता है।
कई अस्पतालों में, विशेषकर अर्जेंटाइना, अमेरिका, युनाइटे किंगडम, कनाडा, नॉर्वे, स्वीडन, ऑस्ट्रेलिया तथा न्यूजीलैंड में मां के जन्म सहयोगी को शल्यक्रिया के दौरान वहां मौजूद रहने के लिए प्रेरित किया जाता है, ताकि वह उस अनुभव को बांट सके. निश्चेतक विशेषज्ञ (anaesthetist) प्रायः पर्दे को नीचे खिसका देते हैं, ताकि माता-पिता अपने शिशु जन्म को देख सकें.
संकेत[संपादित करें]
सीज़ेरियन सेक्शन की सलाह तब दी जाती है, जब योनिमार्ग द्वारा शिशु जन्म में मां या बच्चे की जान को खतरा हो. हालांकि सभी सूचीबद्ध परिस्थितियां अनिवार्य संकेत को नहीं दर्शाती तथा कई स्थितियों में प्रसव विशेषज्ञ (obstetrician) को यह तय करने का एकाधिकार होना चाहिए कि सीज़ेरियन आवश्यक है अथवा नहीं. सीज़ेरियन शिशु-जन्म के कुछ संकेत इस प्रकार हैं:
सामान्य शिशु जन्म में अवरोध उत्पन्न करने के लिए प्रसव-समस्याएं प्रमुख कारक हैं
- काफी लंबा प्रसव या आगे बढ़ने (डिस्टोसिया) में असफलता
- जानलेवा विपत्ति (fetal distress)
- कॉर्ड प्रोलैप्स (cord prolapse)
- गर्भाशयी विदर (uterine rupture)
- उल्बी (amniotic) विदर के बाद मां या शिशु में बढ़ा हुआ रक्तचाप (हाइपरटेंशन)
- उल्बी (amniotic) विदर के बाद मां या शिशु में बढ़ी हुई हृदय-गति (टैकाइसाइडिया)
- अपरा संबंधित (placental) समस्याएं (अपरा प्रेविया, अपरा अवखंडन या अपरा एस्क्रेटा)
- असामान्य गर्भस्थिति (नालपृष्ठ या अनुप्रस्थ स्थितियां)
- असफल प्रसव प्रेरण (labor induction)
- औजारों द्वारा असफल जनन (फोरसेप्स या वेंटोयूज द्वारा. कभी-कभी ‘फोरसेप्स/वेंटॉज (forceps/ventouse) द्वारा शिशु जनन का प्रयास’ किया जाता है- इसका अर्थ होता है कि फोरसेप्स/ वेंटोयूज जनन का प्रयास किया गया और यदि फोरसेप्स/ वेंटोयूज जनन असफल रहता है, तो इसे सीज़ेरियन सेक्शन में बदल दिया जाएगा.)
- शिशु का काफी बड़ा होना (मैक्रोसोमिया)
- नाभि रज्जु की असामान्यता (वासा प्रेविया, बाइ-लोबेट समेत मल्टि-लोबेट तथा सकेंच्युरेट- लोब्ड प्लेसेंटा, वेलामेंटस इंसर्शन)
- संकुचित कोख
गर्भावस्था की अन्य समस्याएं, पूर्व से विद्यमान स्थितियां तथा सहवर्ती रोग जैसे;
- प्री-एक्लैम्प्सिया (pre-eclampsia)
- उच्च रक्तचाप (hypertension)[15]
- बहु-जनन (multiple births)
- उत्कृष्ट (उच्च जोखिम) भ्रूण
- मां का HIV संक्रमण
- यौन-संचरित संक्रमण, जैसे हर्पीज (योनि-जनन द्वारा शिशु के जन्म लेने पर शिशु में हस्तांतरित हो सकता है, पर प्रायः उपचार से यह ठीक भी हो सकता है, इसके लिए सीज़ेरियन सेक्शन की आवश्यकता नहीं होती)
- पूर्व का सीज़ेरियन सेक्शन (यद्यपि यह विवादास्पद है– नीचे की चर्चा को देखें)
- मूलाधार (perineum) के स्वस्थ्य होने का पहले की समस्याएं. (पूर्व के शिशु-जनन या क्रोंस रोग/Crohn's Disease)
अन्य
- प्रासविक निपुणता (Obstetric Skill) की कमी (प्रसवकर्मी यदि शरीर के निचले हिस्से के जनन कार्य में दक्ष न हो, बहु-जनन इत्यादि.[अधिकतर स्थितियों में इन परिस्थितियों में महिलाएं प्राकृतिक रूप से जनन कर सकती हैं। हालांकि प्रसवकर्मी सदैव सही विधियों में प्रशिक्षित नहीं होते.])[16]
- तकनीकी का गलत उपयोग (वैद्युत भ्रूणीय निगरानी [Electric Fetal Monitoring-EFM])[16][17]
जोखिम[संपादित करें]
माता से जुड़े खतरे[संपादित करें]
पश्चिमी देशों में सीज़ेरियन सेक्शन तथा योनिक-जनन से जुड़ी मृत्यु-दर तेजी से घटती जा रही है। वर्ष 2000 में, संयुक्त राज्य में सीज़ेरियन से जुड़ी मृत्यु दर प्रति 1,000,000 पर 20 थी।[18] 'यूके नेशनल हेल्थ सर्विस' मां की मृत्यु के खतरे को योनिक जनन से तीन गुने अधिक रूप में प्रस्तुत करता है।[19] हालांकि, योनिक तथा सीज़ेरियन जनन से जुड़ी मृत्यु-दर की सीधे तुलना करना भ्रामक है। गंभीर रोग स्थितियों वाली या उच्च-जोखिम गर्भ वाली महिलाओं को प्रायः सीज़ेरियन सेक्शन की आवश्यकता होती है, जो मृत्यु-दर को विकृत कर सकती है।
13 फ़रवरी 2007 को कनेडियन मेडिकल एसोसिएशन जर्नल में प्रकाशित एक अध्ययन में पाया गया कि गंभीर मातृ-रुग्णता तथा मृत्यु-दर के बीच का अंतर काफी कम था, पर योनिक जनन से जुड़े अतिरिक्त खतरे उन महिलाओं के साथ माने जा सकते हैं, जो अपने चिकित्सकों द्वारा वैकल्पिक सीज़ेरियन जनन करवाने का इरादा रखती हैं।[20]
सभी प्रकार के उदरीय शल्यक्रिया (abdominal surgery) की तरह ही सीज़ेरियन सेक्शन में ऑपरेशन-पश्चात के चिपकाव, चीरा से उत्पन्न हर्निया (जिसके लिए शल्य-चिकित्सीय सुधार की आवश्यकता होती है) तथा घाव वाले संक्रमणों का खतरा रहता है।[18] यदि सीज़ेरियन आपातकालीन स्थितियों में सम्पन्न किया जाता है, तो कई कारकों की वजह से शल्य-क्रिया के खतरे और भी बढ़ सकते हैं। रोगी का पेट खाली न हो, तो निश्चेतक से जुड़े खतरे हो सकते हैं।[21] अन्य खतरों में गंभीर रक्त-हानि (जिसके लिए रक्ताधान की आवश्यकता हो सकती है) तथा पोस्ट स्पाइनल सिरदर्द शामिल हैं।[18]
ऑब्सटेट्रिक्स एंड गाइनेकोलॉजी जर्नल के जून 2006 अंक में प्रकाशित एक अध्ययन में पाया गया कि जिन महिलाओं में बहु-सीज़ेरियन सेक्शन थे उनमें गर्भावस्था के बाद होने वाली समस्याओं की अधिक संभावना थी, तथा अनुशंसा की गई कि जो महिलाएं बड़ा परिवार रखना चाहती हैं, उन्हें विकल्प के रूप में सीज़ेरियन सेक्शन नहीं अपनाना चाहिए. एस्रीटा प्लेसेंटा (placenta accrete), जो एक गंभीर जानलेवा स्थिति होती है, दो सीज़ेरियन सेकशन पर केवल 0.13% का खतरा होता है, पर चार के बाद यह बढ़कर 2.13% पहुंच जाता है और छह या अधिक की शल्य-क्रिया के आगे 6.74% तक जा पहुंचता है। इसके साथ ही आपातकालीन हिस्टेरेक्टोमी (hysterectomies) में जनन के भी इसी प्रकार के खतरे रहते हैं। ये तथ्य 30,132 सीज़ेरियन जनन मामलों पर आधारित थे।[22]
सीज़ेरियन सेक्शन के प्रभाव का अध्ययन करना कठिन होता है, क्योंकि इस विधि द्वारा उत्पन्न मामलों तथा इसके लिए आवश्यक स्थितिओं से उपजे मामलों को अलग कर पाना मुश्किल होता है। उदाहरण के लिए ऑब्सटेट्रिक्स एंड गाइनेकोलॉजी जर्नल के फरवरी 2007 अंक में प्रकाशित एक अध्ययन में पाया गया कि जिन महिलाओं में केवल एक सीज़ेरियन सेक्शन था उन्हें दूसरे जनन में अधिक समस्याएं हुईं. जिन महिलाओं ने अपने पहले बच्चे का सीज़ेरियन जनन किया उनमें दूसरे जनन में कुगर्भस्थिति (malpresentation), प्लेसेंटा प्रेविया (placenta previa), एंटीपार्टम हेमरेज (antepartum hemorrhage), अपरा ऐस्क्रेटा (placenta accreta), दीर्घ प्रसव क्रिया, गर्भाशयी विखंडन, अपरिपक्व जन्म (preterm birth), निम्न जन्म भार तथा मृत-जन्म जैसी समस्याओं के अधिक खतरे पाए गए। हालांकि लेखकों ने यह निष्कर्ष निकाला कि कुछ खतरे, इस विधि की बजाए, पहले सीज़ेरियन के लिए दिए गए संकेतन से जुड़े गलत साबित करने वाले कारकों के कारण हो सकते हैं।[23]
शिशु से जुड़े खतरे[संपादित करें]
इस सूची में बच्चों से जुड़े सर्वाधिक सामान्य खतरे शामिल हैं। कुछ खतरे विरल होते हैं तथा जैसा कि अधिकतम चिकित्सीय विधियों के साथ होता है, किसी खतरे के होने की संभावना कुछ विशेष कारकों, जैसे गर्भावस्था की किसी अन्य समस्या मौजूद होने पर, ऑपरेशन योजनाबद्ध तरीके से अथवा आपातकालीन स्थिति में किये जाने पर और इसे कहां संपन्न किया जा रहा है, इस पर निर्भर करता है।
- नवजात शिशु से जुड़ा अवसाद (Neonatal depression): यदि मां को दिए गए निश्तेजक से बुरी प्रतिक्रिया होती है, तो जन्म के बाद शिशुओं में अक्रियता या सुस्ती की एक अवधि उत्पन्न हो सकती है।[18]
- जानलेवा जख्म (Fetal injury): गर्भाशयी चीरे तथा निचोड़ने (extraction) के दौरान शिशु को चोट पहुंच सकती है।[18]
- श्वास-समस्याएं (Breathing problems): सीज़ेरियन सेक्शन द्वारा जन्मे शिशु, पूरी अवधि के बाद भी, सामान्य रूप से जन्मे शिशुओं की तुलना में श्वास-समस्यायों से ग्रस्त रह सकते हैं।[24]
- स्तनपान की समस्याएं (Breastfeeding problems): सीज़ेरियन सेक्शन से जन्मे शिशुओं में सामान्य शिशुओं की तुलना में सफल स्तनपान की संभावना कम रहती है।[24]
- आरंभिक जनन तथा परेशानियां: एक अध्ययन में पाया गया कि अनुशंसित 39 हफ्तों से कुछ दिन पहले भी यदि वैकल्पिक सीज़ेरियन सेक्शन को दुहराया जाता जाता है, तो समस्याएं उत्पन्न होने की संभावना बढ़ जाती है।[25]
- टाइप 1 मधुमेह (Diabetes): वर्ष 2008 में किए एक अध्ययन में पाया गया कि सीज़ेरियन विधि द्वारा जन्मे शिशुओं में टाइप 1 मधुमेह होने की संभावना, सामान्य शिशुओं की तुलना में 20% अधिक थी।[26]
मां तथा शिशु दोनों से जुड़े खतरे[संपादित करें]
लंबे अस्पताल प्रवास के कारण मां तथा शिशु दोनों में अस्पताल जनित संक्रमण होने की संभावना रहती है।[18]
अध्ययन में पाया गया है कि सीज़ेरियन करवाने वाली मांओं में अपने शिशुओं से पहली बातचीत आरंभ करने में, सामान्य शिशुओं की तुलना में अधिक समय लगता है।[18]
]
विस्तार[संपादित करें]
विश्व स्वास्थ्य संगठन ने आकलन किया है कि विकसित देशों के सभी जन्मों में सीज़ेरियन की 10 से 15% की दर होती है। वर्ष 2004 में, यूनाइटेड किंगडम में सीज़ेरियन दर लगभग 20% थी, जबकि कनाडा में यह वर्ष 2001-2002 के बीच 22.5% रही.[27]
इटली में सीज़ेरियन सेक्शन की घटना विशेष रूप से अधिक है, यद्यपि यह क्षेत्र के हिसाब से बदलता रहता है।[28] कैम्पेनिया में वर्ष 2008 में 60% जन्म सीज़ेरियन सेक्शन के जरिए हुए.[29] रोम में इसकी औसत दर 44% है, पर कुछ निजी अस्पतालों में यह बढ़कर 85% तक जा सकती है। [2][30]
अमेरिका में सीज़ेरियन दर 1996 के बाद 48%[31] बढ़कर वर्ष 2007 में 31.8% की दर पर आ पहुंची है।[31] वर्ष 2008 के एक रिपोर्ट में पाया गया कि 2006 में पैदा हुए सभी शिशुओं की एक तिहाई संख्या सीज़ेरियन की थी। इसके प्रतिक्रियास्वरूप स्वास्थ्य तथा मानव सेवाओं के राज्य सचिव, डॉ॰ जुडी ऐन बिग्बाय (Dr. Judy Ann Bigby) ने सीज़ेरियन जन्म में वृद्धि तथा उसके सार्जनिक आशय पर जांच के लिए एक पैनल का गठन कर दिया.[32]
दुनिया के सभी विकासशील देशों में ब्राजील में सीज़ेरियन जन्म की दर सबसे अधिक है। सार्वजनिक स्वास्थ्य नेटवर्क में यह दर बढ़कर 35% तक जा पहुंची है, जबकि निजी अस्पतालों में यही दर 80% के आकड़े तक पहुंच चुकी है।[उद्धरण चाहिए]
अध्ययनों से पाया गया है कि एक ज्ञात देखभाल-कर्ता द्वारा देखभाल की निरंतरता से सीज़ेरियन जनन की दर को उल्लेखनीय रूप से घटाया जा सकता है,[33] पर ऐसे भी शोध हैं, जो दिखाते हैं कि पारंपरिक अंशित देखभाल में दाइयों द्वारा निरंतर देखभाल शामिल किए जाने के बाद भी सीज़ेरियन जनन की दर में कोई खास अंतर नहीं रहा.[34]
आपातकालीन सीज़ेरियन के कारणों पर आधारित अध्ययन में पाया गया कि 66% मामले सुबह 8 बजे से दोपहर के 3 बजे के बीच के 25% दैनिक शिफ्ट में रहे, तथा सबसे कम सुबह 5 बजे से सुबह के 6 बजे के रहे; इससे लेखकों ने यह निष्कर्ष निकाला कि चिकित्सकों की सुविधा “आपातकालीन सीज़ेरियन” का प्रमुख कारण है। [गोल्डस्टिक ओ, विसमैन ए, ड्रुगैन ए. द सर्कैडियन रिद्म ऑफ "अर्जेंट" ऑपरेटिव डेलिवरीज.इसर मेड अस्सोक जे. 2003 अगस्त;5(8):564-6.
डॉ॰ एस ब्युले (Dr S. Bewley) ने इन विधिओं से जुड़े परिवेशों पर गहन रूप से लिखा है, जिन्हें प्रायः असंगत नाम दे दिए जाते हैं: 'सीज़ेरियन बाइ च्वाइस'.[ब्युले एस, कॉक्बर्न जे.- द अनफैक्ट्स ऑफ ‘रिक्वेस्ट’ सीज़ेरियन सेक्शन. BJOG. 2002 जून;109(6):597-605.) सीज़ेरियन एक जानलेवा चिकित्सा प्रक्रिया है, अर्थात इसका फैसला चिकित्सक या कई चिकित्सकों द्वारा लिया जाना चाहिए.
सीज़ेरियन सेक्शन दरों में वृद्धि का विश्लेषण[संपादित करें]
यूएस नेशनल इंस्ट्यूट ऑफ हेल्थ’ कहता है कि सीज़ेरियन सेक्शन में वृद्धि चिंता का कारण नहीं है, बल्कि यह जनन तरीकों में हो रहे बदलाव का सूचक हो सकता है:
विश्व स्वास्थ्य संगठन ने किसी भी जनसंख्या के सभी सीज़ेरियन जननों (जैसे 15%) एक "आदर्श दर" का निर्धारण किया है। एक शल्य-चिकित्सक का विचार है कि इस आदर्श दर में कोई एकरूपता नहीं है, तथा आदर्श दर की कृत्रिम घोषणा को बढ़ावा नहीं दिया जाना चाहिए. अधिकतम सीज़ेरियन जनन दर को प्राप्त करने का उद्देश्य सर्वश्रेष्ठ संभावित मातृ तथा नवजात शिशुओं के नतीजों के आधार पर किया जाना चाहिए, जिसमें स्वास्थ्य संसाधनों तथा मातृ प्राथमिकताओं को ध्यान में रखा जाना चाहिए. यह विचार इस धारणा पर आधारित है कि यदि चुनौती न दी जाए, तो अधिकतम सीज़ेरियन जनन दर समय के साथ, वैयक्तिक तथा सामाजिक परिस्थितिओं के अनुसार विभिन्न आबादियों में बदलती रहेगी.[35]
हालांकि टिप्पणीकर्ता इस वृद्धि से चिंतित हैं तथा उन्होंने कई साक्ष्य-आधारित अध्ययनों का उल्लेख किया है। रॉयल कॉलेज ऑफ मिडवाइव्स’ के उप-महासचिव लुईस सिल्वर्टोन (Louise Silverton) कहते हैं कि न केवल समाज में पीड़ा और रोगों के प्रति सहनशीलता "उल्लेखनीय रूप से कम" हुई है, बल्कि महिलाएं पीड़ा के प्रति डर भी जाती हैं और वे सोचती हैं कि यदि सीज़ेरियन करा लिया जाए तो दर्द कम होगा. सिल्वर्टोन तथा ‘रॉयल कॉलेज ऑफ मिडवाइव्स’ का यह मानना है- “महिलाओं ने अपनी जन्म देने की क्षमता के प्रति आत्मविशास खो दिया है।"[36]
सिल्वर्टोन का विश्लेषण कुछ शल्य-चिकित्सकों में बीच विवादास्पद है। डॉ॰ मैगी ब्लॉट (Dr Maggie Blott), जो लंदन के ‘यूनिवर्सिटी कॉलेज हॉस्पिटल’ में एक प्रसव सलाहकार हैं, तथा ‘रॉयल कॉलेज ऑफ ऑब्स्टेट्रिशियन एंड गाइनोकोलॉजी’(RCOG) में सीज़ेरियन मामले की प्रवक्ता हैं (तथा RCOG की उपाध्यक्ष), का मानना है, 'लुईस सिल्वर्टोन के इस विचार के समर्थन के लिए कि, दर्द के भय से महिलाएं सीज़ेरियन की दर बढ़ा रही हैं, कोई साक्ष्य नहीं है। एक अंतर्भाव यह है कि सीज़ेरियन सेक्शन एक बुरी चीज है, पर ये जीवन रक्षक हो सकती हैं।[36]
सीज़ेरियन सेक्शन की बढ़ती दर के लिए एक पूर्व की अनुद्घाटित अवधारणा जन्म भार तथा मां के पेडू का आकार है। यह माना जाता है कि पिछ्ले 150 वर्षों में सफल सीज़ेरियन जन्म के आगमन के बाद, छोटी पेडू तथा जन्म के समय अधिक भार वाले बच्चों की मांएं जीवित रहीं तथा इन कारणों से आबादी बढ़ी. ऐसी अवधारणा इस विचार पर आधारित है कि बिना दुराचरण के भय, बिना मां के मोटापे तथा मधुमेह से ग्रस्त हुए, तथा बिना अन्य व्यापक कारकों के, आबादी की जीन-संरचना (जेनेटिक्स) में धीमी वृद्धि के कारण सी-सेक्शन दर आगे भी बढ़ती रहेगी.[37]
वैकल्पिक सीज़ेरियन सेक्शन[संपादित करें]
कुछ मामलों में सीज़ेरियन सेक्शन चिकित्सीय आवश्यकताओं से भिन्न अन्य कारणों से भी किए जाते हैं। वैकल्पिक सीज़ेरियन के कारण अलग-अलग हैं, जो प्रमुख रूप से अस्पताल या चिकित्सक-केंद्रित कारणों एवं मातृ-केंद्रित कारणों के बीच के अंतर के कारण है। चिकित्सक आदेशित सीज़ेरियन के आलोचक, इस बात से चिंतित हैं कि कुछ मामलों में ये इसलिए संपन्न किए जाते हैं क्योंकि किसी अस्पताल के लिए यह लाभकारी होता है, क्योंकि त्वरित सीज़ेरियन, एक लंबे योनिक जन्म की तुलना में प्रसवकर्मियों के लिए अधिक सुविधाजनक होता है, या इसलिए कि शल्य-क्रिया एक तय समय पर की जा सकती है, जबकि योनिक जनन में प्रकृति के समय पर निर्भर होना पड़ता है और बच्चे का जन्म अनिर्धारित समय में होता है।[38].
इस संदर्भ में, यह याद रखने वाली बात है कि कई अध्ययनों में यह पाया गया है कि समय के बाद की गई शल्य-चिकित्सा (सर्जिकल तथा निश्चेतक दोनों) अधिक जटिलताओं वाली होती है।[39] इस कारण से यदि किसी महिला के लिए सीज़ेरियन सही पाया गया हो, तो उसे चयनित रूप से (प्रयासपूर्वक) दिन के समय वाले शल्य-क्रिया अवधि में संपन्न किया जाना चाहिए, न कि आपातकालीन स्थिति उत्पन्न होने की प्रतीक्षा की जाए, जिससे आपातकालीन शल्य-क्रिया के कारण सर्जिकल तथा निश्चेतक समस्याएं बढ़ जाती हैं।
चिकित्सक-आदेशित विधियों में एक अन्य कारक चिकित्सा दुराचरण अभियोग का डर हो सकता है। इतालवी प्रसूति रोग विशेषज्ञ एनरिको जुपी (Enrico Zup), जिनका चिकित्सा केंद्र ‘रोम माटर डाइ’ (Rome Mater Dai) रिकॉर्ड संख्या में सीज़ेरियन सेक्शन (कुल जन्म का 90%) करने के लिए मीडिया का आकर्षण रहा, कहती हैं, "हम पर दोष नहीं मढ़ना चाहिए. हमारे तरीके को समझा जाना चाहिए. कई बार हम डॉक्टरों पर ऐसी घटनाओं और जटिलताओं के लिए कानूनी कार्रवाई कर दी जाती है, जो दुराचरण के रूप में वर्गीकृत नहीं होतीं. इसलिए हम रक्षात्मक चिकित्सा के ओर मुड़े हैं। जबतक चिकित्सीय त्रुटियां गहरी न हो जाएं हम इस तरीके से ही आगे बढ़ते रहेंगे. हम बलिदानी नहीं है। इसलिए किसी गर्भवती महिला पर जरा भी खतरा देखकर, हम इसकी सलाह [सी-सेक्शन करवाने की] दे देते हैं।"[28]
अमेरिका की महिलाओं पर किए अध्ययनों से यह संकेत मिला है कि निजी अस्पतालों में बच्चे जन्म देने वाली श्वेत विवाहित महिलाओं में अधिकतर में, गरीब महिलाओं की तुलना में सीज़ेरियन सेक्शन करवाने की संभावना अधिक रहती है, भले ही उनमें जटिलताएं पैदा होने की संभावना कम होती हों पर उसी वजह से वे सीज़ेरियन सेक्शन करवा लेती हैं। इन अध्ययनों में महिलाओं ने संकेत दिया कि सीज़ेरियन करवाने का उनका फैसका कुछ हद तक दर्द तथा योनि के टोन को ध्यान में रख कर लिया गया है।[40] इसके विपरीत ब्रिटिश मेडिकल जर्नल में किए एक हालिया अध्ययन में बड़ी संख्या में इंग्लैंड में किए गए सीज़ेरियन सेक्शन की काफी सूक्ष्मता से विश्लेषण किया गया तथा उन्हें सामाजिक वर्गों द्वारा वर्गीकृत किया। उन्होंने यह पाया कि उच्च सामाजिक वर्गों की महिलाएं सीज़ेरियन सेक्शन को उतना नहीं अपनातीं जितना अन्य वर्गों की महिलाएं.[41] भले ही ऐसे मां-चयनित सीज़ेरियन मौजूद हों, पर उनकी व्यापकता उतनी उल्लेखनीय नहीं है, जबकि अधिक बड़ी संख्या में योनिक जनन चाहने वाली महिलाओं ने पाया कि मदद की कमी तथा चिकित्सीय-वैधानिक पाबंदियों के कारण उन्होंने सीज़ेरियन करवाया.[उद्धरण चाहिए]
कुछ 42% प्रसूति-विशेषज्ञ, मां बनने वाली महिलाओं (अन्य स्रोतों में) को सीज़ेरियन सेक्शन की बढ़ी हुई दर के लिए जिम्मेदार मानते हैं।[42] स्वीडन में किए अध्ययन इसकी पुष्टि करते हैं।[43].
निश्चेतक[संपादित करें]
सामान्य तथा क्षेत्रीय निश्चेतकों (स्पाइनल, एपिड्युरल या कम्बाइंड स्पाइनल तथा एपिड्युरल एनेस्थीसिया) का प्रयोग सीज़ेरियन सेक्शन के दौरान स्वीकार्य है। क्षेत्रीय निश्चेतक पसंद किए जाते हैं, क्योंकि यह मां को होश में रहने और शीघ्र शिशु से बात करने में सक्षम बनाता है।[44] क्षेत्रीय निश्चेतकों के अन्य लाभों में शामिल हैं, सामान्य निश्चेतकों में पाए जाने वाले खतरों का न होना: जैसे जठरीय पदार्थों (जिसकी निश्चेतक लेने वाली विलम्बित गर्भावस्था वाली रोगियों में होने की अधिक संभावना होती है) के फुफ्फुसीय चूषण और भोजन नलिका में नलिकाप्रवेश कराने में सुविधा होती है।[45]
95% जनन में क्षेत्रीय निश्चेतक का प्रयोग किया जाता है, जिसमें स्पाइनल, तथा कम्बाइंड स्पाइनल तथा एपिड्युरल एनेस्थीसिया योजनाबद्ध सीज़ेरियन सेक्शन में सर्वाधिक प्रयुक्त क्षेत्रीय तकनीकियां हैं।[46] सीज़ेरियन सेक्शन के दौरान प्रयुक्त क्षेत्रीय निश्चेतक दर्दनिवारकों (एनाल्जेसिया) से भिन्न होती हैं, जिनका प्रयोग प्रसव तथा योनिक जनन में किया जाता है। शल्य-क्रिया से उत्पन्न दर्द प्रसव वाले दर्द से अधिक तीव्र होता है, इसलिए इसमें अधिक तीव्र तंत्रिका अवरोध की आवश्यकता होती है। सीज़ेरियन जनन के लिए आवश्यक निश्चेतक का त्वचीय स्तर भी प्रसव के लिए प्रयुक्त निश्चेतक से अधिक होता है।[45]
मां तथा शिशु से जुड़े विशेष खतरों के कारण सामान्य निश्चेतक की आवश्यक हो सकती है। भारी, अनियंत्रित रक्तस्राव वाली महिला रोगी, निश्चेतक के हीमोडाइनेमिक (hemodynamic) प्रभावों को झेल नहीं सकतीं. अतिआवश्यक मामलों में भी सामान्य निश्चेतक का प्रयोग उपयुक्त माना जाता है, जैसे गंभीर जानलेवा संकट, जब क्षेत्रीय निश्चेतक के प्रयोग करने का समय न हो.
सीज़ेरियन पश्चात होने वाले योनिक जन्म[संपादित करें]
सीज़ेरियन पश्चात के योनिक जन्म (VBAC) इन दिनों सामान्य हैं, पर उनकी संख्या सिकुड़ती जा रही है।[47] 1970 के उत्तरार्ध में "एक बार सीज़ेरियन, हमेशा के लिए सिज़ेरियन" की धारणा थी, पर VBAC को बढ़ावा देने वाले उपभोक्ता प्रेरित आंदोलन ने चिकित्सीय पद्धति को बदल डाला. 80 के दशक तथा 90 के आरंभिक दौर में VBAC की दर बढ़ गई थी, पर हाल में VBAC की दर नाटकीय रूप से नीचे गिरी है, जो चिकित्सीय –वैधानिक पाबंदियों के कारण हुआ।
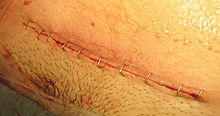
अतीत में सीज़ेरियन सेक्शन का प्रयोग एक लम्बवत चीरे के साथ किया जाता था, जिसमें गर्भाशयी पेशी-तंतुओं को ऊपर-नीचे की दिशा (क्लासिकल सीज़ेरियन) में काटा जाता था। आधुनिक सीज़ेरियन में विशेष रूप से गर्भाशय के निचले हिस्से में पेशी-तंतुओं पर एक क्षैतिज चीरा [(अतः इसका नाम निम्न गर्भाशयी खंड सीज़ेरियन सेक्शन (lower uterine segment caesarean section, LUSCS/LSCS पड़ा.)] लगाया जाता है। गर्भाशय तब अपनी अभिन्नता को बेहतर तरीके से बरकरार रखता है तथा भविष्य में होने वाले शिशु-जन्म को मजबूती से झेल सकता है। प्रसाधन के रूप में आधुनिक सीज़ेरियन में चीरे का निशान "बिकनी रेखा" के नीचे लगाया जाता है।
प्रसव-विशेषज्ञ तथा अन्य देखभाल-कर्ता योनिक तथा सीज़ेरियन सेक्शन के तुलनात्मक लाभों के बारे में अलग-अलग राय रखते हैं; कुछ इसे सामान्य मानते हैं, तो कुछ नहीं भी मानते हैं। आधुनिक प्रसव देखभाल में जिस चीज पर जोर डाला जाना चाहिए, वह यह है कि निर्णय, प्रसव-विशेषज्ञ तथा मां/ जन्म देने वाले साथी के बीच का होना चाहिए, हर प्रकार के जनन के खतरों तथा लाभों के मूल्यांकन के बाद लिया जाना चाहिए. जैसा कि सभी शल्य-क्रियाविधियों में होता है, संसूचित सहमति-पत्र से जुड़े रोगी द्वारा हस्ताक्षरित प्रपत्र शल्य-क्रिया से पहले ही जरुर से प्राप्त कर लेना चाहिए, मातृ-विकल्प सीएस (मैटरनल च्वाइस सीएस) के उचित तथा व्यावहारिक विकल्पों के कारण जिसमें रोगी की सूचनाओं को अभिप्रमाणित किया गया हो.
संयुक्त राज्य अमेरिका में, 'अमेरिकन कॉलेज ऑफ ऑब्स्ट्रिशियन एंड गाइनोकोलॉजी (ACOG)' ने वर्ष 1999 में तथा पुनः 2004 में पूर्व के सीज़ेरियन जनन के बाद होने वाले योनिक जन्म से जुड़े दिशा-निर्देशों को सुधारा.[48] दिशा-निर्देशों के इन सुधारों में निम्न अनुशंसाएं शामिल हैं:
क्योंकि गर्भाशयी विदर (rupture) विनाशकारी हो सकता है, VBAC का प्रयास ऐसे संस्थान में किया जाना चाहिए जो आपात-सेवा के लिए उपलब्ध त्वरित चिकित्सकों के साथ आपताकालीन स्थितियों से निपटने के लिए सक्षम हों.[49]
कुछ मामलें में इस अनुशंसा में अमेरिका में जन्म देने वाली मांओं के लिए उपलब्ध VBACs पर एक बड़ा प्रभाव पड़ा. उदाहरण के लिए, दिशा-निर्देशों में इस बदलाव के बाद कैलिफोर्निया में VBAC जनन की बारंबारता में आए बदलाव पर आधारित वर्ष 2006 में प्रकाशित एक अध्ययन में यह पाया गया कि VBAC की दर गिरकर 13.5% पर आ गई, जो इस बदलाव से पूर्व 24% VBAC पर स्थित थी।[50] नई अनुशंसाओं को कई अस्पतालों द्वारा इस प्रकार व्याख्यायित किया गया कि VBAC महिला प्रसव के दौरान सीज़ेरियन शल्य-क्रिया करने हेतु चिकित्सकों की एक पूरी टीम मौजूद रहनी चाहिए. जिन अस्पतालों में VBACs का पूरी तरह से निषेध किया गया, उन्हें 'VBAC प्रतिबंधित' अस्पताल माना गया। ऐसी स्थितियों में जन्म देने वाली मां को दुहराव वाले सीज़ेरियन करवाने, वैकल्पिक अस्पताल खोजने, जिसमें बच्चे को जन्म दिया जा सके या अस्पताल के बाहर की व्यवस्था में बच्चे जन्म देने के लिए मजबूर किया जाता है।[51]
आरोग्य अवधि विशेषरूप से आरोग्य समय रोगी तथा इसके दर्द/सूजन के स्तर पर निर्भर करता है। चिकित्सक दो हफ्तों तक भारी काम करने से मना करते हैं, जैसे 1010 lbs से अधिक भार उठाना, दौड़ना, सीढ़ियों पर चढ़ना या ऐथ्लेटिक्स.
बाहरी कड़ियाँ[संपादित करें]
- देखिए- सीज़ेरियन सेक्शन का वीडियो
यहूदी धर्म में[संपादित करें]
पोस्किम (रब्बीवादी प्राधिकारों) के बीच एक विवाद है कि सीज़ेरियन सेक्शन के प्रथम-जात पुत्र के पास बेचर (Bechor) के कानून थे या नहीं.[52]
सन्दर्भ[संपादित करें]
- ↑ "फीयर अ फैक्टर इन सर्जिकल बर्थ्स – नेशनल - smh.com.au". मूल से 26 अगस्त 2009 को पुरालेखित. अभिगमन तिथि 26 अगस्त 2010.
- ↑ "कीवी सीज़ेरियन रेट कॉन्टिन्यूज़ टु ग्रो – Stuff.co.nz पर न्यूजीलैंड न्यूज़". मूल से 28 फ़रवरी 2009 को पुरालेखित. अभिगमन तिथि 26 अगस्त 2010.
- ↑ Finger, C. (2003). "Caesarean section rates skyrocket in Brazil. Many women are opting for Caesareans in the belief that it is a practical solution". Lancet. 362 (9384): 628. PMID 12947949. डीओआइ:10.1016/S0140-6736(03)14204-3.
- ↑ "C-section rates around globe at 'epidemic' levels". AP / msnbc.com. Jan. 12, 2010. मूल से 8 मार्च 2010 को पुरालेखित. अभिगमन तिथि February 21, 2010.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ इंग्लैंड, पाम एंड रॉब हॉरोवित्ज़, बर्थिंग फ्रॉम विदिन, p. 149
- ↑ प्लिनी द एल्डर, हिस्टोरिया नैचुरलिस 7.47.
- ↑ "About.com". मूल से 12 जुलाई 2010 को पुरालेखित. अभिगमन तिथि 26 अगस्त 2010.
- ↑ यहां उठाए गए समीचीन ऐतिहासिक और भाषाई प्रश्नों से संबंधित आलेख (जर्मन भाषा में) के सारांश (जर्मन भाषा में ही) के लिए यहां Archived 2017-07-03 at the वेबैक मशीन देखें.
- ↑ Elsevier (2007). Dorland's Illustrated Medical Dictionary (31st संस्करण). Philadelphia: Elsevier. आई॰ऍस॰बी॰ऍन॰ 978-1-4160-2364-7.
- ↑ "St. Raymond Nonnatus". Catholic Online. मूल से 19 जुलाई 2006 को पुरालेखित. अभिगमन तिथि 26 जुलाई 2006.
- ↑ अ आ "संग्रहीत प्रति". मूल से 5 जनवरी 2018 को पुरालेखित. अभिगमन तिथि 26 अगस्त 2010.
- ↑ "Woman's Ills". Time Magazine. 18 जून 1951. मूल से 21 जुलाई 2013 को पुरालेखित. अभिगमन तिथि 1 अप्रैल 2009.
- ↑ Shahbazi, A. Shapur। "RUDĀBA". Encyclopedia Iranica। अभिगमन तिथि: 19 जुलाई 2009[मृत कड़ियाँ]
- ↑ TORPIN R, VAFAIE I. द बर्थ ऑफ रुस्तम .ईरान में सीज़ेरियन सेक्शन का आरंभिक विवरण. ऐम जे ओब्स्टेट ज्ंनेकोल. जनवरी 1961;81:185-9.
- ↑ Turner R (1990). "Caesarean Section Rates, Reasons for Operations Vary Between Countries". Fam Plann Perspect. Guttmacher Institute. 22 (6): 281–2. डीओआइ:10.2307/2135690. मूल से 13 अक्तूबर 2016 को पुरालेखित. अभिगमन तिथि 26 अगस्त 2010.
- ↑ अ आ Savage W (2007). "The rising caesarean section rate: a loss of obstetric skill?". J Obstet Gynaecol. 27 (4): 339–46. PMID 17654182. डीओआइ:10.1080/01443610701337916. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Wei Ching T, Kanagalingam D, Hak Koon T (2003). "Rising Caesarean Section Rates–Where Do We Go From Here?". SGH Proceedings. 12 (4): 208–12.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ अ आ इ ई उ ऊ ए Pai, Madhukar (2000). "Medical Interventions: Caesarean Sections as a Case Study". Economic and Political Weekly. 35 (31): 2755–61.
- ↑ "Caesarean Section". NHS Direct. मूल से 1 फ़रवरी 2009 को पुरालेखित. अभिगमन तिथि 26 जुलाई 2006.
- ↑ Liu S, Liston RM, Joseph KS, Heaman M, Sauve R, Kramer MS (2007). "Maternal mortality and severe morbidity associated with low-risk planned cesarean delivery versus planned vaginal delivery at term". CMAJ. 176 (4): 455–60. PMID 17296957. डीओआइ:10.1503/cmaj.060870. पी॰एम॰सी॰ 1800583. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ "Why are Caesareans Done?". Gynaecworld. मूल से 12 जुलाई 2006 को पुरालेखित. अभिगमन तिथि 26 जुलाई 2006.
- ↑ Silver RM, Landon MB, Rouse DJ; एवं अन्य (2006). "Maternal morbidity associated with multiple repeat cesarean deliveries". Obstet Gynecol. 107 (6): 1226–32. PMID 16738145. डीओआइ:10.1097/01.AOG.0000219750.79480.84. नामालूम प्राचल
|doi_brokendate=की उपेक्षा की गयी (|doi-broken-date=सुझावित है) (मदद); नामालूम प्राचल|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)(WebMD.com द्वारा दिए गए रिव्यू को भी देखें) - ↑ Kennare R, Tucker G, Heard A, Chan A (2007). "Risks of adverse outcomes in the next birth after a first cesarean delivery". Obstet Gynecol. 109 (2 Pt 1): 270–6. PMID 17267823. डीओआइ:10.1097/01.AOG.0000250469.23047.73. नामालूम प्राचल
|doi_brokendate=की उपेक्षा की गयी (|doi-broken-date=सुझावित है) (मदद); नामालूम प्राचल|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ अ आ "मार्च ऑफ डाइम्स: सीज़ेरियन बर्थ फॉर मेडिकल रीज़ंस". मूल से 19 अगस्त 2010 को पुरालेखित. अभिगमन तिथि 26 अगस्त 2010.
- ↑ "स्टडी: अर्ली रिपीट C-सेक्शंस पुट्स बेबीज़ एट रिस्क". मूल से 11 सितंबर 2017 को पुरालेखित. अभिगमन तिथि 26 अगस्त 2010.
- ↑ "स्टडी: सीज़ेरियन बेबीज़ डायबिटीज़ रिस्क". मूल से 6 सितंबर 2008 को पुरालेखित. अभिगमन तिथि 26 अगस्त 2010.
- ↑ "Canada's Caesarean section rate highest ever". CTV. अप्रैल 21, 2004. मूल से 2 दिसंबर 2006 को पुरालेखित. अभिगमन तिथि 26 जुलाई 2006.
- ↑ अ आ "La clinica dei record: 9 neonati su 10 nati con il parto cesareo". Corriere della Sera. जनवरी 14, 2009. अभिगमन तिथि 5 फरवरी 2009.
|title=में 33 स्थान पर line feed character (मदद)[मृत कड़ियाँ] - ↑ "Sagliocco denuncia boom di parti cesarei in Campania". Pupia informazione Campania. जनवरी 31, 2009. अभिगमन तिथि 5 फरवरी 2009.[मृत कड़ियाँ]
- ↑ "Cesarei, alla Mater Dei il record". TgCOM Mediaset www.tgcom.mediaset.it. जनवरी 14, 2009. मूल से 15 फ़रवरी 2012 को पुरालेखित. अभिगमन तिथि 5 फरवरी 2009.
- ↑ अ आ "Births: Preliminary Data for 2007" (PDF). National Center for Health Statistics. मूल से 30 अगस्त 2019 को पुरालेखित (PDF). अभिगमन तिथि 23 नवंबर 2006.
- ↑ स्टीफन स्मिथ, "सी-सेक्शंस लीप टु 1 इन 3 बर्थ्स इन बे स्टेट, टु आउटस्ट्रिप US Archived 2009-01-27 at the वेबैक मशीन", बोस्टन ग्लोब, 14 फ़रवरी 2008
- ↑ Homer CS, Davis GK, Brodie PM; एवं अन्य (2001). "Collaboration in maternity care: a randomised controlled trial comparing community-based continuity of care with standard hospital care". BJOG. 108 (1): 16–22. PMID 11212998. डीओआइ:10.1016/S0306-5456(00)00022-X. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Hodnett ED; Hodnett, Ellen (2000). "Continuity of caregivers for care during pregnancy and childbirth". Cochrane Database Syst Rev (2): CD000062. PMID 10796108. डीओआइ:10.1002/14651858.CD000062.
Hodnett ED; Henderson, Sonja (2008). "WITHDRAWN: Continuity of caregivers for care during pregnancy and childbirth". Cochrane Database Syst Rev (4): CD000062. PMID 18843605. डीओआइ:10.1002/14651858.CD000062.pub2. - ↑ NIH (2006). "State-of-the-Science Conference Statement. Cesarean Delivery on Maternal Request". Obstet Gynecol. 107: 1386–97, also [1].
- ↑ अ आ कैम्पबेल, डॆनिस. "'फीयर ऑफ पेन' कॉज़ेज़ अ बिग़ साइज़ इन सीज़ेरियंस". 26 अक्टूबर 2008. द गार्जियन. 27 अक्टूबर 2008 को पुनःप्राप्त. http://www.guardian.co.uk/society/2008/oct/26/health-women Archived 2010-11-13 at the वेबैक मशीन.
- ↑ वाल्स, जोसेफ "'इवॉल्यूशन एंड द सीज़ेरियन सेक्शन रेट'" सितम्बर 2008. द अमेरिकन बायोलॉजी टीचर. http://www.bioone.org/doi/full/10.1662/0002-7685%282008%2970%5B401%3AETCSR%5D2.0.CO%3B2
- ↑ MacKenzie IZ, Cooke I, Annan B (2003). "Indications for caesarean section in a consultant obstetric unit over three decades". J Obstet Gynaecol. 23 (3): 233–8. PMID 12850849. डीओआइ:10.1080/0144361031000098316. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Cullinane M, Gray A, Hargraves C, Lansdown M, Martin I, Schubert M. "Who operates when? - The 2003 Report of the Confidential Enquiry into Perioperative Deaths" (PDF). मूल (PDF) से 20 फ़रवरी 2012 को पुरालेखित. अभिगमन तिथि 30 जुलाई 2009. Cite journal requires
|journal=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Wagner, Marsden. Born in the USA: How a Broken Maternity System Must Be Fixed to Put Women and Children First (registration required). पृ॰ 42.
- ↑ Barley K, Aylin P, Bottle A, Jarman B (2004). "Social class and elective caesareans in the English NHS". BMJ. 328 (7453): 1399. PMID 15191977. डीओआइ:10.1136/bmj.328.7453.1399. पी॰एम॰सी॰ 421774. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Usha Kiran TS, Jayawickrama NS (2002). "Who is responsible for the rising caesarean section rate?". J Obstet Gynaecol. 22 (4): 363–5. PMID 12521454. डीओआइ:10.1080/01443610220141263. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Hildingsson I, Rådestad I, Rubertsson C, Waldenström U (2002). "Few women wish to be delivered by caesarean section". BJOG. 109 (6): 618–23. PMID 12118637. डीओआइ:10.1111/j.1471-0528.2002.01393.x. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)[मृत कड़ियाँ] - ↑ Hawkins JL, Koonin LM, Palmer SK, Gibbs CP (1997). "Anesthesia-related deaths during obstetric delivery in the United States, 1979-1990". Anesthesiology. 86 (2): 277–84. PMID 9054245. डीओआइ:10.1097/00000542-199702000-00002. अभिगमन तिथि 27 अगस्त 2008. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ अ आ Afolabi BB, Lesi FE, Merah NA (2006). "Regional versus general anaesthesia for caesarean section". Cochrane Database Syst Rev (4): CD004350. PMID 17054201. डीओआइ:10.1002/14651858.CD004350.pub2.
|access-date=दिए जाने पर|url= भी दिया जाना चाहिए(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Bucklin BA, Hawkins JL, Anderson JR, Ullrich FA (2005). "Obstetric anesthesia workforce survey: twenty-year update". Anesthesiology. 103 (3): 645–53. PMID 16129992. डीओआइ:10.1097/00000542-200509000-00030. अभिगमन तिथि 27 अगस्त 2008. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ "रेट्स फॉर टोटल सीज़ेरियन सेक्शन, प्राइमरी सीज़ेरियन सेक्शन एंड वेजाइनल बर्थ आफ्टर सीज़ेरियन सेक्शन (VBAC), युनाइटेड स्टेट्स, 1989-2006 Archived 2013-02-17 at the वेबैक मशीन." चाइल्डबर्थ कनेक्शन Archived 2008-11-02 at the वेबैक मशीन, 2008. 25 सितम्बर 2008 को पुनःप्राप्त.
- ↑ American College of Obstetricians and Gynecologists (ACOG). "Guideline on Vaginal birth after previous cesarean delivery". guideline.gov. मूल से 15 जनवरी 2008 को पुरालेखित. अभिगमन तिथि 9 फरवरी 2008.
- ↑ American College of Obstetricians and Gynecologists (ACOG). "Guideline on Vaginal birth after previous cesarean delivery: Major Recommendations". guideline.gov. मूल से 15 जनवरी 2008 को पुरालेखित. अभिगमन तिथि 9 फरवरी 2008.
- ↑ Zweifler J, Garza A, Hughes S, Stanich MA, Hierholzer A, Lau M (2006). "Vaginal birth after cesarean in California: before and after a change in guidelines". Ann Fam Med. 4 (3): 228–34. PMID 16735524. डीओआइ:10.1370/afm.544. पी॰एम॰सी॰ 1479438.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Rita Rubin (24 अगस्त 2005). "Battle lines drawn over C-sections". USA Today. मूल से 26 जुलाई 2011 को पुरालेखित. अभिगमन तिथि 9 फरवरी 2008.
- ↑ चोक याकोव देखें 470:2; काफ हा-चयिम 470:3; http://www.torah.org/advanced/weekly-halacha/5758/pesach.html Archived 2016-03-09 at the वेबैक मशीन
