संततिनिरोध

गर्भनिरोध को जन्म नियंत्रण और प्रजनन क्षमता नियंत्रण के नाम से भी जाना है ये गर्भधारण को रोकने के लिए विधियां या उपकरण हैं।[1][2] जन्म नियंत्रण की योजना, प्रावधान और उपयोग को परिवार नियोजन कहा जाता है।[3][4] सुरक्षित यौन संबंध, जैसे पुरुष या महिला निरोध का उपयोग भीयौन संचरित संक्रमण को रोकने में भी मदद कर सकता है।[5][6] जन्म नियंत्रण विधियों का इस्तेमाल प्राचीन काल से किया जा रहा है, लेकिन प्रभावी और सुरक्षित तरीके केवल 20 वीं शताब्दी में उपलब्ध हुए।[7] कुछ संस्कृतियां जान-बूझकर गर्भनिरोधक का उपयोग सीमित कर देती हैं क्योंकि वे इसे नैतिक या राजनीतिक रूप से अनुपयुक्त मानती हैं।[7]
जन्म नियंत्रण की प्रभावशाली विधियां पुरूषों मेंपुरूष नसबंदी के माध्यम से नसबंदी और महिलाओं में ट्यूबल लिंगेशन, अंतर्गर्भाशयी युक्ति (आईयूडी) और प्रत्यारोपण योग्य गर्भ निरोधकहैं।इसे मौखिक गोलियों, पैचों, योनिक रिंग और इंजेक्शनों सहित अनेकोंहार्मोनल गर्भनिरोधकोंद्वारा इसे अपनाया जाता है। कम प्रभावी विधियों में बाधा जैसे कि निरोध, डायाफ्रामऔर गर्भनिरोधक स्पंज और प्रजनन जागरूकता विधियां शामिल हैं। बहुत कम प्रभावी विधियां स्पर्मीसाइडऔर स्खलन से पहले निकासी। नसबंदी के अत्यधिक प्रभावी होने पर भी यह आम तौर पर प्रतिवर्ती नहीं है; बाकी सभी तरीके प्रतिवर्ती हैं, उन्हें जल्दी से रोका जा सकता हैं।[8] आपातकालीन जन्म नियंत्रण असुरक्षित यौन संबंधों के कुछ दिन बाद की गर्भावस्था से बचा सकता है। नए मामलों में जन्म नियंत्रण के रूप में यौन संबंध से परहेज लेकिन जब इसे गर्भनिरोध शिक्षा के बिना दिया जाता है तो यहकेवल-परहेज़ यौन शिक्षा किशोरियों में गर्भावस्थाएँ बढ़ा सकती है।[9][10]
किशोरोंमें गर्भावस्था में खराब नतीजों के खतरे होते हैं। व्यापक यौन शिक्षा और जन्म नियंत्रण विधियों का प्रयोग इस आयु समूह में अनचाही गर्भावस्थाओं को कम करता है।[11][12] जबकि जन्म नियंत्रण के सभी रूपों युवा लोगों द्वारा प्रयोग किया जा सकता है,[13] दीर्घकालीन क्रियाशील प्रतिवर्ती जन्म नियंत्रण जैसे प्रत्यारोपण, आईयूडी, या योनि रिंग्स का किशोर गर्भावस्था की दरों को कम करने में विशेष रूप से फायदा मिलता हैं।[12] प्रसव के बाद, एक औरत जो विशेष रूप से स्तनपान नहीं करवा रही है, वह चार से छह सप्ताह के भीतर दोबारा गर्भवती हो सकती है। जन्म नियंत्रण की कुछ विधियों को जन्म के तुरंत बाद शुरू किया जा सकता है, जबकि अन्य के लिए छह महीनों तक की देरी जरूरी होती है। केवल स्तनपान करवाने वाली प्रोजैस्टिन महिलाओं में ही संयुक्त मौखिक गर्भनिरोधकों के प्रयोग को ज्यादा पसंद किया जाता हैं। वे सहिलाएं जिन्हे रजोनिवृत्ति हो गई है, उन्हे अंतिम मासिक धर्म से लगातार एक साल तक जन्म नियंत्रण विधियां अपनाने की सिफारिश की जाती है।[13]
विकासशील देशों में लगभग 222 मिलियन महिलाएं ऐसी हैं जो गर्भावस्था से बचना चाहती हैं लेकिन आधुनिक जन्म नियंत्रण विधि का प्रयोग नहीं कर रही हैं।[14][15] विकासशील देशों में गर्भनिरोध के प्रयोग से मातृत्व मृत्यु में 40% (2008 में लगभग 270,000 लोगों को मौत से बचाया गया) की कमी आयी है और यदि गर्भनिरोध की मांग को पूरा किया जाए तो 70% तक मौतों को रोका जा सकता है।[16][17] गर्भधारण के बीच लम्बी अवधि से जन्म नियंत्रण व्यस्क महिलाओं के प्रसव के परिणामों और उनके बच्चों उत्तरजीविता में सुधार करेगा।[16] जन्म नियंत्रण के ज्यादा से ज्यादा उपयोग से विकासशील देशों में महिलाओं की आय, संपत्तियों, वजन और उनके बच्चों की स्कूली शिक्षा और स्वास्थ्य सभी में सुधार होगा।[18] कम आश्रित बच्चों, कार्य में महिलाओं की ज्यादा भागीदारी और दुर्लभ संसाधनों की कम खपत के कारण जन्म नियंत्रण, आर्थिक विकास को बढ़ाता है।[18][19]
विधियां[संपादित करें]
| Method | Typical use | Perfect use |
|---|---|---|
| No birth control | 85% | 85% |
| Combination pill | 8% | 0.3% |
| Progestin-only pill | 13% | 1.1% |
| Sterilization (female) | 0.5% | 0.5% |
| Sterilization (male) | 0.15% | 0.10% |
| Condom (female) | 21% | 5% |
| Condom (male) | 18% | 2% |
| Copper IUD | 0.8% | 0.6% |
| Hormone IUD | 0.2% | 0.2% |
| Patch | 8% | 0.3% |
| Vaginal ring | 9% | 0.3% |
| Depo Provera | 3-6% | 0.2% |
| Implant | 0.05% | 0.05% |
| Diaphragm and spermicide | 12% | 6% |
| Withdrawal | 27% | 4% |
| Standard days method | ~12-25% | ~1-9% |
| Lactational amenorrhea method | 0-7.5%[21] | <2%[22] |
जन्म नियंत्रण विधियों में बाधा विधियां, हार्मोनल जन्म नियंत्रण, अंतर्गर्भाशयी उपकरण (आईयूडी), नसबंदी और व्यवहार की विधियां शामिल हैं। इन्हे संभोग से पहले या इसके दौरान प्रयोग किया जा सकता है जबकि आपातकालीन जन्म नियंत्रण संभोग से कुछ दिन बाद तक प्रभावी रहता है। प्रभावशीलता को आम तौर पर उन महिलाओं के प्रतिशत के रूप में व्यक्त किया जाता है जो पहले साल दौरान दी गई विधि का इस्तेमाल करते हुए गर्भवती हुई हैं।[23] और कभी-कभी उच्च प्रभावशीलता के साथ आजीवन असफलता की दर पर होती है, जैसे ट्यूबल लिंगेशन।[24]
सबसे प्रभावशाली विधियां वे होती हैं जो लंबे समय तक काम करें और जिनके लिए निरंतर स्वास्थ्य देखभाल की आवश्यकता न हो।[25] सर्जिकल नसबंदी, प्रत्यारोपण योग्य हार्मोन और अंतर्गर्भाशयी उपकरण सभी की प्रथम वर्ष में असफलता दर 1% से भी कम हैं।[25] हार्मोनल गर्भनिरोधक गोलियां, पैच या रिंग और रिंग लेक्टाटेश्नल रजोरोध (LAM) विधि को यदि सही ढंग से इस्तेमाल किया जाए, तो इनकी पहले साल (या LAM के लिए, पहले 6 महीने) की असफलता दर 1% से कम होगी।[25] गलत इस्तेमाल के कारण विशिष्ट उपयोग के साथ प्रथम वर्ष में असफलता दर काफी ज्यादा, 3-9% की सीमा में हैं।[25] अन्य विधियां जैसे कि प्रजनन जागरूकता, निरोध, डायाफ्राम और शुक्राणुनाशकों के सही प्रयोग से भी प्रथम वर्ष में असफलता दर बहुत ज्यादा है।[25] जबकि जन्म नियंत्रण की सभी विधियों के कुछ संभावित प्रतिकूल प्रभाव हैं, इनका जोखिम गर्भावस्था से कम होता है।[25] मौखिक गर्भनिरोधक, आईयूडी, प्रत्यारोपण और इंजेक्शन सहित जन्म नियंत्रण की कई विधियां बंद करने या हटाने के पश्चात, बाद के वर्ष दौरान गर्भावस्था की दर उनके जैसी हो जाती है जो जन्म नियंत्रण विधियों का उपयोग नहीं करते।[26] वे महिलाएं जिनको कोई स्वास्थ्य समस्या है, जन्म नियंत्रण के कुछ और परीक्षणों की आवश्यकता पड़ सकती है।[27] उन महिलाओं के लिए जो स्वस्थ हैं, उनको जन्म नियंत्रण गोलियां, इंजेक्शन या प्रत्यारोपण योग्य जन्म नियंत्रण और निरोध सहित जन्म नियंत्रण की कई विधियों के लिए चिकित्सा जांच की आवश्यकता नहीं होती।[28] जन्म नियंत्रण शुरू करने से पहले पेडू की जांच, स्तन की जांच या रक्त जांच से परिणाम प्रभावित नहीं होते और इसलिए ये आवश्यक नहीं हैं।[29][30] विश्व स्वास्थ्य संगठन ने 2009 में जन्म नियंत्रण की प्रत्येक विधि के लिए चिकित्सा योग्यता मानदंड की विस्तृत सूची प्रकाशित की।[27]
हार्मोन से संबंधित[संपादित करें]
हार्मोनल गर्भनिरोधक अंडोत्सर्ग और निषेचन को रोक कर काम करते है।[31] ये मौखिक गोलियां, प्रत्यारोपण त्वचा के नीचे, इंजेक्शन, पैच, आईयूडी और एक योनिक रिंग सहित अनेक भिन्न भिन्न रूपों में उपलब्ध हैं। वर्तमान में ये केवल महिलाओं के लिए उपलब्ध हैं। मौखिक जन्म नियंत्रण के दो प्रकार, संयुक्त मौखिक गर्भनिरोधक गोली और केवल प्रोजेस्टोजन गोली हैं।[32] यदि ये गर्भावस्था के दौरान लिए जाएं तो न तो इनसे गर्भपात का जोखिम बढ़ता है न ही जन्म दोष होते हैं।[30]
संयुक्त हार्मोनल गर्भनिरोधक शिरापरक और धमनियों से रक्त के थक्के के साथ अधिक जोखिम जुड़ा होता हैं; हालांकि यह गर्भावस्था से जुड़े जोखिम से कम होता है।[33] इस जोखिम के कारण, 35 वर्ष से ज्यादा की आयु की धूम्रपान करने वाली महिलाओं को इनका इस्तेमाल करने की सिफारिश नहीं की जाती।[34] यौन इच्छा पर इनका प्रभाव किसी में ज्यादा या किसी में कम के साथ भिन्न- भिन्न होता है, लेकिन यह ज्यादातर प्रभावरहित रहते हैं।[35] संयुक्त मौखिक गर्भ निरोधक डिम्बग्रंथि का कैंसर और अन्तर्गर्भाशयकला का कैंसर के जोखिम को कम करते हैं और स्तन कैंसर के जोखिम को भी नहीं बदलते।[36][37] वे अक्सर माहवारी के रक्तस्राव और ऐंठन को कम करते हैं।[30] योनि रिंग में पाई गई एस्ट्रोजन की कम मात्रा एस्ट्रोजन उत्पादों की ज्यादा मात्रा से जुड़े स्तन की कोमलता मतली और सिरदर्द के जोखिम को कम करती है। [36]
केवल प्रोजेस्टिन गोलियां, इंजेक्शन और अंतर्गर्भाशयी युक्तियां खून के थक्कों के खतरे को नहीं बढ़ाते हैं और महिलाओं द्वारा अपनी नसों में पिछले रक्त के थक्कों के साथ प्रयोग किये जा सकते हैं।[33][38] इंजेक्शन योग्य प्रारूप की बजाय धमनियों से खून के थक्कों के इतिहास वाली महिलाओं में गैर-हार्मोनल जन्म नियंत्रण या केवल प्रोजेस्टिन विधि का इस्तेमाल किया जाना चाहिए नहीं तो इंजेक्शन योग्य प्रारूप का इस्तेमाल किया जाना चाहिए.[33] केवल प्रोजेस्टिन गोलियां माहवारी के लक्षणों में सुधार कर सकती हैं और स्तनपान करवाने वाली महिलाएं भी इन्हे प्रयोग कर सकती है क्योंकि ये दूध उत्पति को प्रभावित नहीं करते। केवल प्रोजेस्टिन के उपयोग से अनियमित रक्तस्राव हो सकता है, कई उपयोगकर्ताओं ने माहवारी न आना की रिपोर्ट भी दी हैं।[39] प्रोजेस्टिन, ड्रोस्पीरिनन और डेसोजेस्टर्ल एण्ड्रोजननिक दुष्प्रभाव को कम करते हैं, लेकिन खून के थक्कों का जोखिम बढ़ाते हैं और इसीलिए इन्हे प्राथमिकता नहीं दी जाती।[40] इंजेक्शनयोग्य प्रोजेस्टिन की प्रथम वर्ष में असफलता दर विशिष्ट है, डेपो-प्रोवेरा जिनके आंकड़े 1% की सीमा से अधिक नहीं हैं। [41] 6% तक के[25]
बाधा[संपादित करें]

बाधा गर्भनिरोधक वे युक्तियां हैं जो भौतिक रूप से शुक्राणु को गर्भाशय में प्रवेश करने से रोक कर गर्भावस्था को रोकने का प्रयत्न करतें हैं।[42] उनमें स्पर्मीसाइड के साथ पुरूष निरोध, महिला निरोध, डायाफ्राम और गर्भनिरोधक स्पंज शामिल हैं।[42]
विश्व स्तर पर निरोध जन्म नियंत्रण की सबसे साधारण विधि है।[43]पुरूष निरोध को आदमी के उत्तेजित भाग लिंग पर पहना जाता है और यह लिंग से निकले शुक्राणुओं को यौन साथी के शरीर में प्रवेश करने से रोकता है।[44] आधुनिक निरोध ज्यादातर लेटेक्स से बने होते हैं, लेकिन कुछ अन्य सामग्री जैसे पॉलीयूरेथेन या मेमने की आंत से बने होते हैं।[44] महिला निरोध भी उपलब्ध हैं, ये ज्यादातर निटराइल, लेटेक्स या पॉलीयूरेथेन से बने होते हैं।[45] पुरुष निरोध सस्ते, उपयोग करने में आसान होते हैं और इनके कुछ प्रतिकूल प्रभाव हैं।[46] जापान में लगभग 80% लोग जन्म नियंत्रण के लिए निरोध का उपयोग करते हैं, जबकि जर्मनी में इनकी संख्या लगभग 25% है,[47]और अमेरिका में यह 18% है।[48]
स्पर्मीसाइड के साथ पुरुष निरोध और डायाफ्राम के इस्तेमाल की प्रथम वर्ष में असफल दरें क्रमशः 15% और 16% हैं।[7] पूर्ण इस्तेमाल के साथ निरोध प्रथम वर्ष की 2% असफलता के साथ डायाफ्राम की प्रथम वर्ष की 6% असफलता दर से ज्यादा प्रभावशाली है।[7] निरोध द्वारा कुछ यौन संचारित संक्रमण जैसे एचआईवी / एड्स के प्रसार को रोकने में मदद करने जैसे अतिरिक्त लाभ हैं।[8]
गर्भनिरोधक स्पंज स्पर्मीसाइड के साथ बाधा का सुमेल होता है।[25] डायाफ्राम की तरह, वे संभोग से पूर्व योनि में लगाए जाते हैं और इन्हे प्रभावी बनाने के लिए ग्रीवा के ऊपर रखना चाहिए।[25] पहले साल के दौरान विशिष्ट असफलता दरें इस पर निर्भर होती हैं कि महिला ने पहले बच्चे को जन्म दिया है या नहीं, जिन्होने जन्म दिया होता है उनमें 24% और न देने वाली महिलाओं में 12% होती हैं।[25] स्पंज को संभोग से 24 घंटे पहले लगाया जा सकता है और इसके बाद कम से कम छह घंटे के लिए लगाया रखा जा सकता है।[25] एलर्जी प्रतिक्रियाएं[49] और अधिक गंभीर प्रतिकूल प्रभाव जैसे विषाक्त आघात सिंड्रोमबताए गए हैं।[50]
अंतर्गर्भाशयी युक्तियां[संपादित करें]
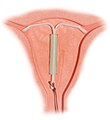
वर्तमान अंतर्गर्भाशयी उपकरण (आईयूडी) आमतौर पर ‘T-आकार के उपकरण’ होते हैं जिनमें या तो तांबा या लेवोनरजेस्ट्रल होता है जो गर्भाशय में डाला जाता है।[51] वे लंबे समय तक कार्यशील प्रतिवर्ती जन्म नियंत्रण का रूप होते हैं। कॉपर आईयूडी के साथ प्रथम वर्ष में असफलता दर लगभग 0.8% है जबकि लेवोनोरजेस्ट्रल आईयूडी की प्रथम वर्ष में असफलता दर 0.2% है।[7] विभिन्न प्रकार की जन्म नियंत्रण विधियों में ज्यादातर उपभोक्ता जन्म नियंत्रण प्रत्यारोपण के परिणाम से संतुष्ट हैं।[52]
प्रमाण किशोरों में[52] और उनमें प्रभावशीलता और सुरक्षा का समर्थन करता है जिनके बच्चे नहीं हैं।[53] आईयूडी स्तनपान को प्रभावित नहीं करते और प्रसव के तुरंत बाद लगाए जा सकते हैं।[54] उन्हें गर्भपातके तुरंत बाद भी प्रयोग किया जा सकता है।[55] लम्बे समय तक उपयोग करने के बाद भी, एक बार हटाने पर, प्रजनन क्षमता तुरंत सामान्य हो जाती है।[56] जबकि कॉपर आईयूडी माहवारी और रक्तस्राव बढ़ा सकते हैं और इसके परिमाणस्वरूप दर्दनाक ऐंठन हो सकती है।[57] हार्मोनल आईयूडी, माहवारी रक्तस्राव को कम कर सकते हैं या माहवारी को बंद कर सकते हैं।[54] अन्य संभावित जटिलताओं में त्याग (2–5%) और संभवतः गर्भाशय (0.7% से कम) छिद्ण शामिल हैं।[54][58] ऐंठन का इलाज एनसेड से किया जा सकता है।[58]
साल 2007 से, आईयूडी विश्व भर के 180 मिलियन से अधिक उपभोक्ताओं के साथ सबसे ज्यादा प्रयोग किया जाने वाला प्रतिवर्ती जन्म नियंत्रण का रूप है।[59][60] अंतर्गर्भाशयी उपकरण का पिछला मॉडल (डेलकॉन शील्ड) पेडू का रोग के अधिक जोखिम से जुडा था; हालांकि लगाते समय जोखिम, यौन संचारित संक्रमणरहित महिलाओं में वर्तमान मॉडलों को प्रभावित नहीं करता।[61]
नसबंदी[संपादित करें]
महिलाओं के लिए डिंबवाहनी बंधन तथा पुरुषों के लिए शुक्रवाहिकोच्छेदन, शल्यक्रिया नसबंदी के रूप में उपलब्ध है।[7] इनके कोई महत्वपूर्ण दीर्घ-अवधि विपरीत प्रभाव उपलब्ध नहीं हैं तथा डिंबवाहनी डिंबग्रंथि कैंसर के जोखिम को कम करती है।[7] शुक्रवाहिकोच्छेदन में डिंबवाहनी बंधन की तुलना में बारह गुना कम लघु अवधि जटिलताएं होती है।[7][62] शुक्रवाहिकोच्छेदन के बाद अंडकोश की थैली में सूजन व दर्द हो सकता है जो आम तौर पर एक या दो सप्ताह में ठीक हो जाता है।[63] डिंबवाहनी बंधन में जटिलताएं 1 से 2 प्रतिशत मामलों में आम तौर पर अवचेतक के कारण गंभीर जटिलताएं होती हैं।[64] दोनो विधियों में से कोई भी यौन संक्रामक रोगों से सुरक्षा नहीं मिलती है।[7]
कुछ महिलाएं इस निर्णय से पछताती है: 30 बरस से अधिक वाली लगभग 5% और 30 बरस से कम वाली लगभग 20%।[7] पुरुषों में नसबंदी के कारण पछतावा कम होता है (<5%); युवा उम्र, छोटे बच्चे या बच्चे न होने पर तथा अस्थिर विवाह जोखिम को बढ़ाते हैं।[65] एक सर्वेक्षण जो उन लोगो पर किया था जिनके बच्चे थे, उससे पता चला कि 9 प्रतिशत लोग यह कह रहे थे अगर उनको यह फिर कराना पड़ा तो वे फिर बच्चे नहीं पैदा करेंगे।[66]
हालांकि नसबंदी को एक स्थायी प्रक्रिया माना जाता है,[67] लेकिन डिंबवाहनी खोलने या डिंबवाहनियों को फिर से जोड़ने या वासा डिफरेंशिया को फिर से जोड़ने के लिए शुक्रवाहिकोच्छेदन उलटाव का प्रयास करना संभव है। महिलाओं में यह परिवर्तन (उलटाव) अक्सर पति के परिवर्तन के साथ जुड़ा है।[67] डिंबवाहनी खुलवाने के बाद गर्भधारण की सफलता की दर 31 से 88 प्रतिशत तक है, अस्थानिक सगर्भता के जोखिम के बढ़ने जैसी जटिलताएं इसमें शामिल हैं।[67] परिवर्तन (उलटाव) की मांग करने वाले पुरुषों की दर लगभग 2 से 6% तक है।[68] परिवर्तन (उलटाव) की स्थिति में पुरुषों के पिता बनने की सफलता की दर 38 से 84% तक है; सफलता कीयह दर मूल प्रक्रिया तथा परिवर्तन (उलटाव) के बीच की अवधि पर निर्भर करती है।[68] शुक्राणु निष्कर्षण के बाद इन विट्रो निषेचन भी पुरुषों में एक विकल्प हो सकता है।[69]
व्यवहारिक[संपादित करें]
व्यवहारिक विधियों में समय को विनियमित करना या संभोग की ऐसी विधि का उपयोग करना जिसमें शुक्राणुओं को महिला के जनन मार्ग में जाने से रोकना शामिल है, इसे हर बार या अंडों की उपस्थिति के समय उपयोग किया जा सकता है।[70] यदि सटीक तरह से उपयोग किया जाए तो पहले वर्ष में असफलता की दर लगभग 3.4% होती है, हालांकि यदि यही तरीके उपयोग न किया जाए तो यह दर 85% तक पहुंच सकती है।[71]
प्रजनन जागरूकता[संपादित करें]
प्रजनन जागरूकता विधियों में मासिक धर्म चक्र के दिनों में सबसे अधिक उर्वर दिनों का निर्धारण शामिल होता है।[70] प्रजनन क्षमता का निर्धारण करने वाली तकनीकों में echniques for determining fertility include monitoring आधार शरीर तापमान, गर्भाशय ग्रीवा के स्राव या चक्र के दिन शामिल हैं।[70] उनमें आमतौर पर प्रथम-वर्ष विफलता दर 12 से 25 प्रतिशत के बीच होती है; सटीक उपयोग की स्थिति में पहले वर्ष की विफलता की दर जो कि 1 से 9 प्रतिशत तक होती है, इस बात पर निर्भर करती है कि वे किस प्रणाली का उपयोग किया जा रहा है।[7] वह साक्ष्य जिस पर यह आकलन आधारित हैं, हालांकि कमजोर हैं क्योंकि इस परीक्षण में शामिल अधिकांश लोगों ने इनके उपयोग को पहले ही रोक दिया था।[70] वैश्विक रूप से इसका उपयोग 3.6 प्रतिशत युगल करते हैं।[72]
यदि आधार शरीर तापमान तथा किसी अन्य प्रथामिक चिह्न दोनो पर आधारित हो तो विधि को सिम्प्टोथर्मल कहा जाता है। सिम्प्टोथर्मल विधि उपयोगकर्ताओं में आम तौर पर अनियोजित गर्भावस्था दरें 1 से 20 प्रतिशत के बीच होती हैं।[73]
स्खलन पूर्व लिंग को बाहर निकालना[संपादित करें]
स्खलन पूर्व लिंग को बाहर निकालना (जिसे कॉटियस इंटरप्ट्स भी कहा जाता है) स्खलन पूर्व लिंग को बाहर निकालने (“बाहर निकालना”) का अभ्यास है।[74] इस विधि में सबसे मुख्य जोखिम यह है कि पुरुष सही समय पर इसको सही तरीके से पूरा नहीं भी कर सकता है।[74] पहले वर्ष की विफलता दर 4 प्रतिशत से 27 प्रतिशत तक हो सकती है जो कि आमतौर पर उपयोग पर आधारित है।[27] कुछ चिकित्सा पेशेवर इसे जन्म नियंत्रण उपाय नहीं मानते हैं।[25]
स्खलन पूर्व तरल में शुक्राणु होने के संबंध में साक्ष्य बहुत कम हैं।[75] जबकि कुछ अस्थायी शोधों में शुक्राणु नहीं मिले हैं,[75] एक परीक्षण में 27 स्वयंसेवकों में से 10 में शुक्राणु मिले हैं।[76] योनि से स्खलन पूर्व लिंग बाहर निकालने को 3 प्रतिशत युगलों द्वारा जन्म नियंत्रण विधि के रूप में उपयोग किया जाता है।[72]
संयम[संपादित करें]
कुछ समूह पूर्ण यौन संयम की वकालत करते हैं जिसका अर्थ (उनके अनुसार) समस्त यौन गतिविधियों से बचना है, जन्म नियंत्रण के संदर्भ में आम तौर पर इसे योनि संसर्ग से बचना है।[77][78] संयम द्वारा गर्भधारण 100 प्रतिशत प्रभावी होता है; हालांकि जो संयम का उपयोग करते हैं वे पूरी तरह सभी यौन गतिविधियों से विमुख नहीं होते हैं और कई जनसंख्याओं में गैर सहमति यौनाचार से गर्भधारण के महत्वपूर्ण जोखिम हैं।[79][80]
केवल संयम- यौन शिक्षा किशोर गर्भधारण को कम नहीं करती है।[6][81] व्यापक यौन शिक्षा दिये जाने वाले विद्यार्थियों की तुलना में उन किशोर से गर्भधारण दर अधिक होती है जिनको केवल संयम-शिक्षा दी जाती है।[82][81]कुछ विशेषज्ञ इस बात की अनुशंसा करते हैं कि वे जो संयम को प्राथमिक विधि के रूप में उपयोग करते हैं उनके पास अतिरिक्त विधियां उपलब्ध रहती हैं (जैसे कि निरोध या आपातकालीन गर्भनिरोधक गोलियां)।[83]बिना योनि के [गैर भेदन यौनाचार]] तथा मौखिक यौनाचार कभी कभार जन्म नियंत्रण साधन भी माने जाते हैं।[84] जबकि वे आमतौर पर गर्भधारण से बचाते है, गर्भधारण फिर भी इंटरक्रूरल यौनाचार तथा अन्य प्रकार के योनि निकट लिंग यौनाचार (जननांग रगड़ तथा गुदा संभोग से लिंग बाहर रखना) से भी गर्भधारण हो सकता है जहां पर शुक्राणुओं को योनि के निकट निकाला जा सकता है और वे योनि के स्निग्धक तरलों के साथ जा सकते हैं।[85][86]
लैक्टेशन[संपादित करें]
लैक्टेशन रजोरोध विधि में महिला का प्राकृतिक प्रसवोत्तर बांझपन शामिल है जो प्रसव के पश्चात होता है और जिसे स्तनपान से विस्तरित किया जा सकता है।[87] इसमें आम तौर पर मासिक धर्म की अनुपस्थिति, नवजात को स्तनपान कराने तथा एक 6 माह से कम के बच्चे की उपस्थिति की आवश्यकता होती है।[22] The विश्व स्वास्थ्य संगठन बताता है कि यदि नवजात के लिए स्तनपान ही एकमात्र आहार है तो प्रसव के 6 माह तक विफलता की दर 2 प्रतिशत तक है।[88] परीक्षणों में विफलता की दर 0% से 7.5% तक है।[21] पहले साल में विफलता की दर 4-7 प्रतिशत तक बढ़ती है और दो सालों में 13 प्रतिशत तक बढ़ जाती है।[89] स्तनपान कराने की विधि, नर्सिंग की जगह पर पंपिंग तथा पैसीफायर का उपयोग और ठोस आहार मिलकर विफलता दर को बढ़ाते हैं।[90] वे लोग जो मात्र स्तनपान करा रहे हैं उनमें से 10 में प्रतिशत तीन माह पहले मासिक धर्म हो जाता है तथा 20 प्रतिशत में प्रसव के 6 माह के बाद होता है।[89] वो लोग जो स्तनपान नहीं करते हैं, उनमें प्रसव के चार सप्ताह के बाद प्रजनन क्षमता वापस आ सकती है।[89]
आपातस्थिति[संपादित करें]
आपातस्थिति जन्म नियंत्रण विधियां वे दवाएं (मॉर्निंग ऑफ्टर पिल्स) या युक्तियां जिनको असुरक्षित संभोग के बाद गर्भधारण से बचने की आशा के साथ उपयोग किया जाता है।[91] वे मूल रूप से डिंबोत्सर्जन या निषेचन की रोकथाम द्वारा काम करती हैं।[92] कई सारे भिन्न-भिन्न विकल्प मौजूद हैं जिनमें उच्च खुराक जन्म नियंत्रण गोलियां, लेवेनोगेस्ट्रल, माइफप्रिस्टोन, यूलिप्रिस्टल तथा आईयूडी शामिल हैं।[93] लेवेनोगेस्ट्रल गोलियां गर्भधारण के अवसरों को तब 70 प्रतिशत तक कम कर देती हैं (गर्भधारण दर 2.2 प्रतिशत) जब असुरक्षित संभोग या निरोध की विफलता के पश्चात 3 दिनों के भीतर उनको ले लिया जाए।[91] 5 दिनों के भीतर यूलिप्रिस्टल 85% (गर्भधारण दर 1.4%) तक गर्भधारण दर को कम करती हैं और लेवेनोगेस्ट्रल से थोड़ी अधिक प्रभावी हो सकती हैं।[94][93][91] माइफप्रिस्टोन भी लेवेनोगेस्ट्रल से अधिक प्रभावी है जबकि कॉपर आईयूडी सबसे अधिक प्रभावी हैं।[93] आईयूडी को संभोग के पांच दिनों बाद तक दाखिल किया जा सकता है और यह 99 प्रतिशत तक गर्भधारण को रोक सकती है (गर्भधारण दर 0.1 से 0.2% तक है)।[92][95] यह इनको आपातस्थिति गर्भनियंत्रण का सबसे प्रभावी उपाय बनाता है।[96]
महिलाओं को मॉर्निंग ऑफ्टर पिल्स पहले से देना, निरोद उपयोग करना, गर्भधारण दर या यौन जोखिम लेने संबंधी व्यवहार यौन संचरित संक्रमणों की दर को प्रभावित नहीं करते हैं।[97][98] सभी विधियों में न्यूनतम पश्चप्रभाव होते हैं।[93]
दोहरी सुरक्षा[संपादित करें]
दोहरी सुरक्षा उन विधियों का उपयोग करना है जो यौन संचरित संक्रमणों तथा गर्भधारण दोनो की रोकथाम करती हैं।[99] यह मात्र गर्भनिरोधकों (निरोधों) द्वारा या किसी अन्य जन्म नियंत्रण विधि या भेदक यौनसंपर्क से बच कर हो सकता है।[100][101] यदि गर्भधारण गंभीर चिंता का विषय है तो दो विधियों का उपयोग उचित है[100] और गर्भावस्था के दौरान होने वाले जन्म दोषों के उच्च जोखिम के कारण मुहासों से बचाव की दवा आइसोट्रेटिनॉएन लेने वालों को दो प्रकार के गर्भनिरोधकों की अनुशंसा की जाती है।[102]
-
A polyurethane female condom
-
A contraceptive sponge set inside its open package
-
Three varieties of birth control pills in calendar oriented packaging
-
A transdermal contraceptive patch
-
A NuvaRing vaginal ring
-
A hormonal intrauterine device (IUD) against a background showing placement in the uterus
-
A split dose of two emergency contraceptive pills (most morning after pills now only require one)
-
A CycleBeads, used for estimating fertility based on days since menstruation
प्रभाव[संपादित करें]
स्वास्थ्य[संपादित करें]
विकासशील देशों में गर्भनिरोधकों के उपयोग से जच्चा मृत्यु की संख्या में 40 प्रतिशत (2008 में लगभग 2,70,000 मौतें रोकी गयी) तक की कमी आयी है और यदि गर्भनिरोधकों की मांग को पूरा किया जा सकता तो यह संख्या 70 प्रतिशत तक हो सकती थी।[17][16] ये लाभ गैरनियोजित गर्भधारण की संख्या को कम करके हासिल किये जाते हैं जिसके कारण असुरक्षित गर्भपात और उच्च जोखिम वाले गर्भधारण हुआ करते हैं।[16]
गर्भधारणों के बीच अवधि को बढ़ा कर गर्भनिरोधक, विकासशील देशों में बच्चे की उत्तरजीविता को भी बेहतर करते हैं।[16] इस जनसंख्या में परिणाम तब और अधिक बुरे हो जाते हैं जब पिछली जचगी के 18 महीनों के भीतर माँ फिर से गर्भवती हो जाती है।[16][104] गर्भपात के बाद एक और गर्भधारण में विलंब जोखिम को समाप्त नहीं करते नहीं दिखते तथा महिलाओं को इस स्थिति में तभी गर्भधारण की सलाह है जब वे तैयार हों।[104]
किशोर गर्भधारण विशेष रूप से कम उम्र की किशोरियां, समय पूर्व जन्म, जन्म के समय कम वजन तथा नवजात की मृत्यु जैसे गंभीर परिणामों के कारण अधिक खतरे में हैं।[11] अमरीका में 15 से 19 वर्ष के बीचे वालों में गर्भधारण का 82 प्रतिशत पहले से नियोजित नहीं होता है।[58] इस उम्र समूह में व्यापक यौन शिक्षा तथा गर्भनिरोधकों की उपलब्धता गर्भावस्था की दर में कमी करने में प्रभावी होती है।[105]
वित्त[संपादित करें]

| ██ 7–8 Children ██ 6–7 Children ██ 5–6 Children ██ 4–5 Children | ██ 3–4 Children ██ 2–3 Children ██ 1–2 Children ██ 0–1 Children |
विकासशील दुनिया में जन्म नियंत्रण इसलिये आर्थिक विकास बढ़ाता है क्योंकि कम निर्भर बच्चों के कारण अधिक महिलाएं कार्यबल में शामिल हो पाती हैं।[18] महिलाओं की आय, संपत्तियां, शरीर द्रव्यमान सूचकांक और उनके बच्चों की शिक्षा तथा शरीर द्रव्यमान सूचकांक, सभी मिलकर जन्म नियंत्रण को सुविधाजनक बनाते हैं।[18] आधुनिक जन्म नियंत्रण उपायों के उपयोग के माध्यम से परिवार नियोजन सबसे अधिक लागत-प्रभावी स्वास्थ्य उपाय हैं।[106] संयुक्त राष्ट्र संघ के आंकलन के अनुसार प्रत्येक खर्च किये गये डॉलर से दो से लेकर छः डॉलर तक की बचत होती है।[107] ये लागत बचत अनियोजित गर्भधारण को रोकने तथा यौन संचारित रोगों के विस्तार को रोकने से संबंधित हैं।[106] जबकि सभी विधियां वित्तीय रूप से लाभदायक हैं लेकिन कॉपर IUDs का उपयोग अधिक बचत प्रदान करता है।[106]
2012 में अमरीका में सामान्य प्रसव में तथा शल्यक्रिया प्रसव में गर्भावस्था, प्रसव तथा नवजात की देखभाल का कुल व्यय क्रमशः $21,000 व $31,000 आता है।[108] अधिकांश अन्य देशों में यह लागत आधी से भी कम है।[108] 2011 में जन्मे बच्चे की 17 साल तक परवरिश पर एक औसत अमरीकी परिवार $235,000 व्यय करेगा।[109]
प्रचार[संपादित करें]

| ██ 6% ██ 12% ██ 18% ██ 24% ██ 30% ██ 36% | ██ 42% ██ 48% ██ 54% ██ 60% ██ 66% ██ 72% | ██ 78% ██ 84% ██ 86% ██ No data |
वैश्विक रूप से 2009 में विवाहितों में से लगभग 60 प्रतिशत ने परिवार नियोजन का उपयोग करके बच्चों को जन्म दिया है।[60] विभिन्न विधियों को कितना अधिक उपयोग किया जाता है यह देशों में भिन्न-भिन्न है।[60] विकसित देशो में सबसे आम विधि निरोध तथा मौखिक गर्भनिरोधक हैं, जबकि अफ्रीका में मौखिक गर्भनिरोधक तथा लातिन अमरीका व एशिया में नसबंदी है।[60] विकासशील देशों में समग्र रूप से परिवार नियोजन का 35 प्रतिशत नसबंदी द्वारा है तथा 30 प्रतिशत IUDs से, 12 प्रतिशत मौखिक गर्भनिरोधकों द्वारा, 11 प्रतिशत निरोधों द्वारा तथा 4 प्रतिशत पुरुष नसबंदियों द्वारा होता है।[60]
विकासशील देशों में विकसित देशों की तुलना में महिलाओं द्वारा IDUs का उपयोग कम होता है, 2007 में 180 मिलियन से अधिक इनका उपयोग हुआ था।[59] बच्चे जनने की उम्र में उर्वर अवस्था में यौन संबंधों से बचने का उपयोग 3.6 प्रतिशत महिलाएं करती है, जिसकी दर दक्षिण अमरीका में 20 प्रतिशत तक है।[110] 2005 में 12 प्रतिशत जोड़े पुरुषों के लिये बने गर्भ-निरोधों (निरोध या पुरुष नसबंदी) का उपयोग कर रहे हैं जिसमें से विकसित देशों में यह दर अधिक है।[111] पुरुषों के लिये बने गर्भ-निरोधों के उपयोग में 1985 से 2009 के बीच कमी देखी गयी है।[60] उप-सहारा अफ्रीका में महिलाओं के बीच गर्भ-निरोधकों का उपयोग 1991 में 5 प्रतिशत से बढ़कर 2006 में 30 प्रतिशत तक पहुंच गया है।[112]
2012 में गर्भधारण करने में सक्षम उम्र की महिलाओं में से 57 प्रतिशत महिलाएं (1520 मिलियन में से 867 मिलियन) गर्भधारण करने से बचना चाहती हैं।[113] हालांकि लगभग 222 मिलियन महिलाओं को परिवार नियोजन साधन नहीं मिल सके, इनमें से 53 मिलियन उप-सहारा अफ्रीका से तथा 7 मिलियन एशिया से थीं।[113] इसके कारण प्रतिवर्ष 54 मिलियन अनियोजित गर्भधारण और 80,000 प्रसूति मौतें हुई हैं।[60] धार्मिक तथा राजनीतिक कारणों कारणों के चलते भी कुछ देशों में कई महिलाएं गर्भ निरोधकों का उपयोग नहीं कर पाती हैं[7] जबकि गरीबी भी एक कारण है।[114] उप-सहारा अफ्रीका में प्रतिबंधित गर्भपात कानूनों के कारण, हर साल कई महिलाएं अनचाहे गर्भधारण अनधिकृत गर्भपात सेवा प्रदान करने वालों के पास चली जाती हैं जिसके कारण हर साल 2 से 4 प्रतिशत असुरक्षित गर्भपात होते हैं।[114]
इतिहास[संपादित करें]

1550 ईसा पूर्व के मिस्र के एबर्स पेपाइरस और 1850 ईसा पूर्व के काहुन पेपाइरस में परिवार नियोजन के कुछ आरंभिक दस्तावेजित वर्णन मिलते हैं जिसमें शहद तथा अकासिया की पत्तियों तथा लिंट (वृक्ष) की पत्तियों के योनि पर उपयोग द्वारा शुक्राणुओं को रोकने के बारे में बचाया गया है।[115][116] प्राचीन मिस्री रेखाचित्र भी निरोधों के उपयोगो को दर्शाते हैं।[47] बुक ऑफ जेनेसिस (उत्पत्ति की किताब) में योनि से बाहर स्खलन या कॉएटस इंट्रप्टस (स्खलन पूर्व निकास) को परिवार नियोजन के एक साधन के रूप में बताया गया है जिसमें ओनान "अपने बीजों को बाहर गिराता है" (स्खलन) जिससे कि उसके मृतक भाई की पत्नी तामार उसके बच्चे की माँ न बन सके।[115] ऐसा विश्वास किया जाता है कि प्राचीन ग्रीस में सिल्फियम को परिवार नियोजन के लिये उपयोग किया जाता था, इसकी प्रभावशीलता और माँग के कारण ही यह विलुप्त हो गया।[117] मध्यकालीन यूरोप में गर्भधारण को रोकने के किसी भी प्रयास को कैथोलिक चर्च द्वारा अनैतिक माना जाता था।[115] यह माना जाता है कि उस समय की महिलाएं भी कई तरह के परिवार नियोजन साधनों का उपयोग करती थीं जैसे कि कॉटियस इंट्रप्टस और लिली की ज़ड़ या रुए को योनि में डालना (तथा साथ ही जन्म के बाद भ्रूण हत्या)।[118] कैसानोवा (1725-1798) ने इतावली नवजागरण के दौरान गर्भधारण रोकने के लिये भेड़ की खाल के उपयोग के बारे में बताया था हालांकि निरोध की उपलब्धता 20 वीं सदी तक आम नहीं थी।[115] 1909 में रिचर्ड रिटर ने रेशम कीट की आंत की सहायता से पहली अंतर्गर्भाशयी युक्ति का निर्माण किया था जिसे अर्नेस्ट ग्राफेनबर्ग ने 1920 के अंत में जर्मनी में और अधिक विकसित किया तथा उसका विपणन किया।[119] 1916 में मार्गरेट सैंगर ने अमरीका में पहला परिवार नियोजन क्लीनिक खोला जिसके कारण उनको गिरफ्तार कर लिया गया।[115] इसके बाद 1921 मे यूके में पहला क्लीनिक खुला जिसे मेरी स्टोप्स ने खोला था।[115] गेगरी पिनकस और जॉन रॉक ने अमरीका की नियोजित अभिभावकत्व फेडरेशन (Planned Parenthood Federation of America) की सहायता से पहली परिवार नियोजन गोलियों का 1950 में विकास किया जो 1960 में सार्वजनिक रूप से उपलब्ध हो गयीं।[120] 1970 में प्रोस्टाग्लैंडीन अनुरूप तथा 1980 में मिफेप्रिस्टोन की उपलब्धता के साथ ही चिकित्सीय गर्भपात शल्यक्रिया वाले गर्भपात का विकल्प बन गया।[121]
समाज तथा संस्कृति[संपादित करें]
कानूनी स्थितियां[संपादित करें]
मानवाधिकार समझौते अधिकांश सरकारों द्वारा परिवार नियोजन तथा गर्भनिरोधकों पर जानकारी तथा सेवाओं को प्रदान करना आवश्यक करते हैं। परिवार नियोजन सेवाओं के लिये राष्ट्रीय योजना का निर्माण, परिवार नियोजन प्राप्त करने में बाधा बनने वाले कानूनों से मुक्ति, आकस्मिक परिवार नियोजन के साथ यह सुनिश्चित करना कि सुरक्षित तथा प्रभावी परिवार नियोजन विधियों की विस्तृत श्रंखला उपलब्ध हो, यह भी सुनिश्चित करना कि उचित मूल्य पर प्रशिक्षित स्वास्थ्य देखभाल प्रदाता तथा सुविधाएं प्रदान की जाएं तथा कार्यान्वित कार्यक्रमों की प्रक्रिया का निर्माण करना इसमें शामिल हैं। यदि सरकारें उपरोक्त उपाय करने में असफल रहती हैं तो इसे बाध्यकारी अंतरराष्ट्रीय संधि के दायित्वों का उल्लंघन माना जाएगा।[122]
संयुक्त राष्ट्र संघ ने “प्रत्येक महिला प्रत्येक बच्चा” आंदोलन की शुरुआत की जिससे कि महिलाओं की गर्भनिरधकों की जरूरतों को पूरा किया जा सके। इस पहल ने आधुनिक परिवार नियोजन के उपयोगकर्ताओं की संख्या को बढ़ाने का एक लक्ष्य निर्धारित किया है जो कि 2020 तक दुनिया के सबसे गरीब 69 देशों में 120 मिलियन महिलाओं को इसका उपयोगकर्ता बनाने का है। Additionally, they want to eradicate discrimination against girls and young women who seek contraceptives.[123]
धार्मिक विचार[संपादित करें]
परिवार नियोजन की नैतिकता को लेकर धर्मों के विचार भिन्न-भिन्न है।[124]रोमन कैथोलिक चर्च कुछ मामलों में आधिकारिक रूप से केवल प्राकृतिक परिवार नियोजन को स्वीकार करता है,[125] हालांकि कैथोलिकों की एक बड़ी संख्या जो विकसित देशों में निवास करती है, परिवार नियोजन के नए साधनों को स्वीकार करती है।[126][127][128] प्रोटेस्टेंट्स में कई तरह के विचार है जिनमें सभी विधियों के लिए शून्य समर्थन से लेकर पूरा समर्थन तक के विचार शामिल हैं।[129] यहूदी धर्म के विचार कठोर रुढ़िवादी संप्रदाय से अधिक शिथिल सुधारवादी संप्रदाय तक विविधतापूर्ण हैं।[130] हिन्दू दोनो, प्राकृतिक तथा कृत्रिम गर्भनिरोध उपयोग कर सकते हैं।[131]एक आम बौद्ध विचार यह है कि गर्भधारण से बचाव स्वीकार्य है जबकि गर्भधारण के पश्चात इसमें बाधा स्वीकार्य नहीं है।[132]
In इस्लाम में गर्भनिरोध-उपाय अनुमत हैं यदि वे स्वास्थ्य के लिए खतरा न हों हालांकि कुछ इसके उपयोग को निरुत्साहित करते हैं।[133] कुरान गर्भ-निरोध की नैतिकता के बारे में कोई विशिष्ट कथन नहीं प्रस्तुत करती है लेकिन इसमें ऐसे कथन शामिल हैं जो बच्चे पैदा करनेको प्रोत्साहित करते हैं। यह कहा जाता है कि पैगम्बर मोहम्मद ने भी कहा था कि “शादी करो और बच्चे पैदा करो”।[134]
विश्व गर्भ-निरोध दिवस[संपादित करें]
26 सितंबर विश्व गर्भ-निरोध दिवस है जो यौन तथा प्रजनन स्वास्थ्य के संबंध में जागरूकता बढ़ाने तथा शिक्षा को सुधारने के प्रति समर्पित है, जिसका लक्ष्य “एक ऐसी दुनिया जहां प्रत्येक गर्भधारण ऐच्छिक हो” है।[135] इसका समर्थन सरकारों तथा अंतर्राष्ट्रीय एनजीओ का समूह कर रहा है जिसमें एशिया पैसिफिक काउंसिल ऑन कॉन्ट्रासेप्शन, सेन्ट्रो लैटिनअमेरिकानो सालूद वाई मूजेर, यूरोपियन सोसाइटी ऑफ कॉन्ट्रासेप्शन एंड रीप्रोडक्टिव हेल्थ जर्मन फाउन्डेशन फॉर वर्ल्ड पॉप्यूलेशन, इंटरनेशनल फेडरेशन ऑफ पीडियाट्रिक एंड गाइनोकोलॉजी, इंटरनेशनल प्लान्ड पैरेन्टहुड फेडरेशन, मेरी स्टोप्स इंटरनेशनल, पॉप्युलेशन सर्विसेस इंटरनेशनल, पॉप्युलेशन काउंसिल, यूनाइटेड स्टेट्स एजेंसी फॉर इंटरनेशनल डेवलपमेंट (USAID) तथा वूमन डिलेवरशामिल है।[135]
भ्रांतियां[संपादित करें]
यौन संबंधो तथा गर्भधारण को लेकर कई सारी आम भ्रांतियां प्रचिलित हैं।[136] यौन संबंधों के बाद डाउचिंग, जन्म नियंत्रण का प्रभावी उपाय नहीं है।[137] इसके अतिरिक्त यह कई स्वास्थ्य समस्याओं से भी जुड़ा है इसीलिए इसकी अनुशंसा नहीं की जाती है।[138] महिलाएं पहली बार यौन संबंध बनाने पर और किसी भी यौन संबंध स्थिति में[139] गर्भधारण कर सकती हैं।[140] मासिक धर्म के दौरान गर्भ धारण करना संभव है, हालांकि यह बहुत अधिक संभव नहीं है।[141]
शोध[संपादित करें]
महिलाएं[संपादित करें]
मौजूदा जन्म नियंत्रण विधियों में सुधार करने की आवश्यकता है, क्योंकि अनचाहा गर्भ धारण करने वाले लोगों में से आधे, जन्म नियंत्रण उपायों का उपयोग किये होते हैं।[25] मौजूदा गर्भनिरोधक विधियों में से कई सारे परिवर्तनों पर अध्ययन किया जा रहा है, जिनमें बेहतर महिला निरोध, एक बेहतर डायाफ्राम, केवल प्रोजेस्टिन समाविष्ट पैच तथा एक प्रोजेस्टरोन वाली लंबी योनि रिंग शामिल है।[142] यह योनि रिंग तीन या चार महीनों के लिए प्रभावी लगती है और दुनिया के कुछ हिस्सों में उपलब्ध है।[142]
योनि ग्रीवा के माध्यम से नसबंदी करने की कई विधियों पर अध्ययन किया जा रहा है। एक विधि में गर्भाशय में क्युनाक्रिन रखना शामिल है जिसके कारण दाग लगता है तथा बांध्यता उत्पन्न होती है। हालांकि यह प्रक्रिया कम खर्चीली है तथा इसके लिए शल्य क्रिया कौशल की आवश्यकता नहीं पड़ती है लेकिन दीर्घ अवधि में होने वाले विपरीत प्रभावों को लेकर कुछ चिंताएं हैं।[143] एक और तत्व पॉलिडोकानोल है जो ठीक उसी तरह कार्य करता है, उस पर भी ध्यान दिया जा रहा है।[142] एक युक्ति को 2002 में अमरीका में अनुमोदित किया गया था, जिसे एश्योर कहा जाता है और जो फिलोपिन ट्यूब में डाले जाने पर फैल जाती है तथा उसे अवरुद्ध कर देती है।[143]
पुरुष[संपादित करें]
पुरुषों में जन्म नियंत्रण साधनों में निरोध, पुरुष नसबंदी तथा योनि से बाहर स्खलन शामिल हैं।[144] 25 से 75 प्रतिशत पुरुष जो कि यौन रूप से सक्रिय हैं अगर कोई हार्मोनल जन्म नियंत्रण उपलब्ध होता तो वे उसका उपयोग करते।[144][111] कई सारे हार्मोनल व गैर-हार्मोनल विधियों पर प्रयोग चल रहे हैं,[111] और कुछ शोध गर्भनिरोधक वैक्सीनों पर किये जा रहे हैं।[145]
एक प्रतिवर्ती शल्य प्रक्रिया के परीक्षण चल रहे हैं जिसका नाम मार्गदर्शन में शुक्राणुओं का प्रतिवर्ती निषेध (RISUG) है जिसमें डिफरेंस में डाइमेथिल सल्फॉक्साइड में स्टाइरीन मालेलिक एनहाइड्राइड नाम के पॉलीमर जेल को डाला जाता है। सोडियम बाईकार्बोनेट का एक इंजेक्शन इस तत्व को साफ कर देता है तथा प्रजनन क्षमता को पुनःस्थापित कर देता है। दूसरी एक इंट्रावास युक्ति है जिसमें यूरेथेन प्लग को डिफरेंस में रखा जाता है जिससे कि यह अवरुद्ध हो जाए। चयनात्मक एण्ड्रोजन रिसेप्टर मॉड्यूलेटर की तरह एंड्रोजेन तथा एक प्रोजेस्टिन का संयोजन आशाजनक दिखता है।[111] अल्ट्रासाउंड तथा अंडाशयों को गर्म करने की विधियों पर प्राथमिक स्तर का अध्ययन हो रहा है।[146]
अन्य पशु[संपादित करें]
नपुंसक बनाना या अण्डकोष हटाना जिसमें कुछ प्रजनन अंगो को हटाना शामिल होता है आम तौर पर घरेलू पालतू जानवरों में जन्म नियंत्रण के लिए उपयोग किया जाता है। बहुत सारे जानवर आश्रयों में इनको स्वीकार करने के लिए इसे अनुबंध का हिस्सा बना कर रखा जाता है।[147] बड़े जानवरों में इस शल्यक्रिया को बांध्यकरणकहा जाता है।[148] जंगली जानवरों में जनसंख्या विस्तार के नियंत्रण के लिए शिकार के विकल्प के रूप में जन्म नियंत्रण को एक साधन के रूप में उपयोग किया जाता है।[149] नसबंदी टीकों को विभिन्न जानवर जनसंख्याओं के लिए प्रभावी देखा गया है।[150][151]
सन्दर्भ[संपादित करें]
- ↑ "गर्भनिरोध के लिए महिलाएं क्यों कराती हैं नसबंदी". मूल से 16 सितंबर 2018 को पुरालेखित. अभिगमन तिथि 16 सितंबर 2018.
- ↑ "Definition of Birth control". MedicineNet. मूल से 6 अगस्त 2012 को पुरालेखित. अभिगमन तिथि 9 अगस्त 2012.
- ↑ Oxford English Dictionary. Oxford University Press. June 2012 (online).
|year=में तिथि प्राचल का मान जाँचें (मदद) - ↑ World Health Organization (WHO). "Family planning". Health topics. World Health Organization (WHO). मूल से 18 मार्च 2016 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Taliaferro, L. A.; Sieving, R.; Brady, S. S.; Bearinger, L. H. (2011). "We have the evidence to enhance adolescent sexual and reproductive health--do we have the will?". Adolescent medicine: state of the art reviews. 22 (3): 521–543, xii. PMID 22423463.
- ↑ अ आ Chin, H. B.; Sipe, T. A.; Elder, R.; Mercer, S. L.; Chattopadhyay, S. K.; Jacob, V.; Wethington, H. R.; Kirby, D.; Elliston, D. B. (2012). "The Effectiveness of Group-Based Comprehensive Risk-Reduction and Abstinence Education Interventions to Prevent or Reduce the Risk of Adolescent Pregnancy, Human Immunodeficiency Virus, and Sexually Transmitted Infections". American Journal of Preventive Medicine. 42 (3): 272–294. PMID 22341164. डीओआइ:10.1016/j.amepre.2011.11.006. मूल से 2 जनवरी 2020 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग Hurt, K. Joseph, et al.(eds.) (28 मार्च 2012). The Johns Hopkins manual of gynecology and obstetrics (4th संस्करण). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. पृ॰ 232. आई॰ऍस॰बी॰ऍन॰ 978-1-60547-433-5. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद)सीएस1 रखरखाव: फालतू पाठ: authors list (link) - ↑ अ आ Family planning : a global handbook for providers : evidence-based guidance developed through worldwide collaboration (PDF) (Rev. and Updated ed. संस्करण). Geneva, Switzerland: WHO and Center for Communication Programs. 2011. आई॰ऍस॰बी॰ऍन॰ 978-0-9788563-7-3. मूल (PDF) से 21 सितंबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
|firstlast=missing|lastlast=in first (मदद)सीएस1 रखरखाव: फालतू पाठ (link) - ↑ DiCenso A, Guyatt G, Willan A, Griffith L (2002). "Interventions to reduce unintended pregnancies among adolescents: systematic review of randomised controlled trials". BMJ. 324 (7351): 1426. PMID 12065267. पी॰एम॰सी॰ 115855. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Duffy, K.; Lynch, D. A.; Santinelli, J. (2008). "Government Support for Abstinence-Only-Until-Marriage Education". Clinical Pharmacology & Therapeutics. 84 (6): 746–748. PMID 18923389. डीओआइ:10.1038/clpt.2008.188. मूल से 11 दिसंबर 2008 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ अ आ Black, A. Y.; Fleming, N. A.; Rome, E. S. (2012). "Pregnancy in adolescents". Adolescent medicine: state of the art reviews. 23 (1): 123–138, xi. PMID 22764559.
- ↑ अ आ Rowan, S. P.; Someshwar, J.; Murray, P. (2012). "Contraception for primary care providers". Adolescent medicine: state of the art reviews. 23 (1): 95–110, x–xi. PMID 22764557.
- ↑ अ आ Family planning : a global handbook for providers : evidence-based guidance developed through worldwide collaboration (PDF) (Rev. and Updated ed. संस्करण). Geneva, Switzerland: WHO and Center for Communication Programs. 2011. पपृ॰ 260–300. आई॰ऍस॰बी॰ऍन॰ 978-0-9788563-7-3. मूल (PDF) से 21 सितंबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
|firstlast=missing|lastlast=in first (मदद)सीएस1 रखरखाव: फालतू पाठ (link) - ↑ "Costs and Benefits of Contraceptive Services: Estimates for 2012" (pdf). संयुक्त राष्ट्र Population Fund. जून 2012. पृ॰ 1. मूल से 5 अगस्त 2012 को पुरालेखित (PDF). अभिगमन तिथि 31 जनवरी 2014.
- ↑ Carr, B.; Gates, M. F.; Mitchell, A.; Shah, R. (2012). "Giving women the power to plan their families". The Lancet. 380 (9837): 80–82. PMID 22784540. डीओआइ:10.1016/S0140-6736(12)60905-2. मूल से 10 मई 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ अ आ इ ई उ ऊ Cleland, J (2012 Jul 14). "Contraception and health". Lancet. 380 (9837): 149–56. PMID 22784533. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Ahmed, S.; Li, Q.; Liu, L.; Tsui, A. O. (2012). "Maternal deaths averted by contraceptive use: An analysis of 172 countries". The Lancet. 380 (9837): 111–125. PMID 22784531. डीओआइ:10.1016/S0140-6736(12)60478-4. मूल से 10 मई 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ अ आ इ ई Canning, D.; Schultz, T. P. (2012). "The economic consequences of reproductive health and family planning". The Lancet. 380 (9837): 165–171. PMID 22784535. डीओआइ:10.1016/S0140-6736(12)60827-7. मूल से 2 जून 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Van Braeckel, D.; Temmerman, M.; Roelens, K.; Degomme, O. (2012). "Slowing population growth for wellbeing and development". The Lancet. 380 (9837): 84–85. PMID 22784542. डीओआइ:10.1016/S0140-6736(12)60902-7. मूल से 10 मई 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Division of Reproductive Health, National Center for Chronic Disease Prevention and Health, Promotion (2013 Jun 21). "U.s. Selected practice recommendations for contraceptive use, 2013: adapted from the world health organization selected practice recommendations for contraceptive use, 2nd edition". MMWR. Recommendations and reports : Morbidity and mortality weekly report. Recommendations and reports / Centers for Disease Control. 62 (RR-05): 1–60. PMID 23784109. मूल से 10 फ़रवरी 2015 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Van der Wijden, C (2003). "Lactational amenorrhea for family planning". Cochrane database of systematic reviews (Online) (4): CD001329. PMID 14583931. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद) - ↑ अ आ Blenning, CE (2005 Dec 15). "An approach to the postpartum office visit". American family physician. 72 (12): 2491–6. PMID 16370405. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Brown, Gordon Edlin, Eric Golanty, Kelli McCormack (2000). Essentials for health and wellness (2nd ed. संस्करण). Sudbury, Mass.: Jones and Bartlett. पृ॰ 161. आई॰ऍस॰बी॰ऍन॰ 9780763709099. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Edmonds, edited by D. Keith (2012). Dewhurst's textbook of obstetrics & gynaecology (8th ed. संस्करण). Chichester, West Sussex: Wiley-Blackwell. पृ॰ 508. आई॰ऍस॰बी॰ऍन॰ 9780470654576. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ: authors list (link) सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग Hoffman, Barbara (2012). Williams gynecology (2nd ed. संस्करण). New York: McGraw-Hill Medical. पृ॰ Chapter 5. आई॰ऍस॰बी॰ऍन॰ 978-0071716727.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Mansour, D (2011 Nov). "Fertility after discontinuation of contraception: a comprehensive review of the literature". Contraception. 84 (5): 465–77. PMID 22018120. डीओआइ:10.1016/j.contraception.2011.04.002. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ इ Organization, World Health (2009). Medical eligibility criteria for contraceptive use (PDF) (4th ed. संस्करण). Geneva: Reproductive Health and Research, World Health Organization. पृ॰ 1-10. आई॰ऍस॰बी॰ऍन॰ 9789241563888. मूल से 9 जुलाई 2012 को पुरालेखित (PDF). अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Department of Reproductive Health and Research, Family and Community (2004). Selected practice recommendations for contraceptive use (PDF) (2 ed. संस्करण). Geneva: World Health rganization. पृ॰ Chapter 31. आई॰ऍस॰बी॰ऍन॰ 9241562846. मूल से 18 जुलाई 2013 को पुरालेखित (PDF). अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Tepper, NK (2013 May). "Physical examination prior to initiating hormonal contraception: a systematic review". Contraception. 87 (5): 650–4. PMID 23121820. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ इ Family planning : a global handbook for providers : evidence-based guidance developed through worldwide collaboration (PDF) (Rev. and Updated ed. संस्करण). Geneva, Switzerland: WHO and Center for Communication Programs. 2011. पपृ॰ 1–10. आई॰ऍस॰बी॰ऍन॰ 978-0-9788563-7-3. मूल (PDF) से 21 सितंबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
|firstlast=missing|lastlast=in first (मदद)सीएस1 रखरखाव: फालतू पाठ (link) - ↑ Nelson, Anita L.; Cwiak, Carrie (2011). "Combined oral contraceptives (COCs)". प्रकाशित Hatcher, Robert A.; Trussell, James; Nelson, Anita L.; Cates, Willard Jr.; Kowal, Deborah; Policar, Michael S. (eds.) (संपा॰). Contraceptive technology (20th revised संस्करण). New York: Ardent Media. पपृ॰ 249–341. OCLC 781956734. आइ॰एस॰एस॰एन॰ 0091-9721. आई॰ऍस॰बी॰ऍन॰ 978-1-59708-004-0.सीएस1 रखरखाव: फालतू पाठ: editors list (link)
- ↑ Ammer, Christine (2009). "oral contraceptive". The encyclopedia of women's health (6th संस्करण). New York: Facts On File. पपृ॰ 312–15. आई॰ऍस॰बी॰ऍन॰ 978-0-8160-7407-5.
- ↑ अ आ इ Brito, MB (2011 Apr). "Hormonal contraception and cardiovascular system". Arquivos brasileiros de cardiologia. 96 (4): e81–9. PMID 21359483. डीओआइ:10.1590/S0066-782X2011005000022. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Kurver, MJ (2012). "[Summary of the Dutch College of General Practitioners' practice guideline 'Contraception']". Nederlands tijdschrift voor geneeskunde (डच में). 156 (41): A5083. PMID 23062257. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद) - ↑ Burrows, LJ (2012 Sep). "The effects of hormonal contraceptives on female sexuality: a review". The journal of sexual medicine. 9 (9): 2213–23. PMID 22788250. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Shulman, LP (2011 Oct). "The state of hormonal contraception today: benefits and risks of hormonal contraceptives: combined estrogen and progestin contraceptives". American journal of obstetrics and gynecology. 205 (4 Suppl): S9-13. PMID 21961825.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Havrilesky, LJ (2013 Jul). "Oral Contraceptive Pills as Primary Prevention for Ovarian Cancer: A Systematic Review and Meta-analysis". Obstetrics and gynecology. 122 (1): 139–147. PMID 23743450. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Mantha, S. (7 अगस्त 2012). "Assessing the risk of venous thromboembolic events in women taking progestin-only contraception: a meta-analysis". BMJ. 345 (aug07 2): e4944–e4944. PMID 22872710. डीओआइ:10.1136/bmj.e4944. पी॰एम॰सी॰ 3413580. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद) - ↑ Burke, AE (2011 Oct). "The state of hormonal contraception today: benefits and risks of hormonal contraceptives: progestin-only contraceptives". American journal of obstetrics and gynecology. 205 (4 Suppl): S14-7. PMID 21961819.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Rott, H (2012 Aug). "Thrombotic risks of oral contraceptives". Current opinion in obstetrics & gynecology. 24 (4): 235–40. PMID 22729096.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ FDA (2005). "Depo-Provera U.S. Prescribing Information" (PDF). मूल से 15 जून 2007 को पुरालेखित (PDF). अभिगमन तिथि 12 जून 2007.
- ↑ अ आ Neinstein, Lawrence (2008). Adolescent health care : a practical guide (5th ed. संस्करण). Philadelphia: Lippincott Williams & Wilkins. पृ॰ 624. आई॰ऍस॰बी॰ऍन॰ 9780781792561. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Chaudhuri (2007). Practice Of Fertility Control: A Comprehensive Manual (7th संस्करण). Elsevier India. पृ॰ 88. आई॰ऍस॰बी॰ऍन॰ 9788131211502. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ अ आ Hamilton, Richard (2012). Pharmacology for nursing care (8th ed. संस्करण). St. Louis, Mo.: Elsevier/Saunders. पृ॰ 799. आई॰ऍस॰बी॰ऍन॰ 9781437735826. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Facts for life (4th ed. संस्करण). New York: संयुक्त राष्ट्र Children's Fund. 2010. पृ॰ 141. आई॰ऍस॰बी॰ऍन॰ 9789280644661. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Pray, Walter Steven (2005). Nonprescription product therapeutics (2nd ed. संस्करण). Philadelphia: Lippincott Williams & Wilkins. पृ॰ 414. आई॰ऍस॰बी॰ऍन॰ 9780781734981. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ अ आ Eberhard, Nieschlag, (2010). Andrology Male Reproductive Health and Dysfunction (3rd ed. संस्करण). [S.l.]: स्प्रिंगर-Verlag Berlin Heidelberg. पृ॰ 563. आई॰ऍस॰बी॰ऍन॰ 9783540783558. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू चिह्न (link) सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Barbieri, Jerome F. (2009). Yen and Jaffe's reproductive endocrinology : physiology, pathophysiology, and clinical management (6th ed. संस्करण). Philadelphia, PA: Saunders/Elsevier. पृ॰ 873. आई॰ऍस॰बी॰ऍन॰ 9781416049074. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Kuyoh, MA (2003 Jan). "Sponge versus diaphragm for contraception: a Cochrane review". Contraception. 67 (1): 15–8. PMID 12521652. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Organization, World Health (2009). Medical eligibility criteria for contraceptive use (4th ed. संस्करण). Geneva: Reproductive Health and Research, World Health Organization. पृ॰ 88. आई॰ऍस॰बी॰ऍन॰ 9789241563888. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Chaudhuri (2007). Practice Of Fertility Control: A Comprehensive Manual (7Th Edition). Elsevier India. पृ॰ 95. आई॰ऍस॰बी॰ऍन॰ 9788131211502. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ अ आ Committee on Adolescent Health Care Long-Acting Reversible Contraception Working Group, The American College of Obstetricians and, Gynecologists (2012 Oct). "Committee opinion no. 539: adolescents and long-acting reversible contraception: implants and intrauterine devices". Obstetrics and gynecology. 120 (4): 983–8. PMID 22996129.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Black, K (2012 Oct). "A review of barriers and myths preventing the more widespread use of intrauterine contraception in nulliparous women". The European journal of contraception & reproductive health care : the official journal of the European Society of Contraception. 17 (5): 340–50. PMID 22834648. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ इ Gabbe, Steven (2012). Obstetrics: Normal and Problem Pregnancies. Elsevier Health Sciences. पृ॰ 527. आई॰ऍस॰बी॰ऍन॰ 9781455733958. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Steenland, MW (2011 Nov). "Intrauterine contraceptive insertion postabortion: a systematic review". Contraception. 84 (5): 447–64. PMID 22018119. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Hurd, [edited by] Tommaso Falcone, William W. (2007). Clinical reproductive medicine and surgery. Philadelphia: Mosby. पृ॰ 409. आई॰ऍस॰बी॰ऍन॰ 9780323033091. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ: authors list (link)
- ↑ Grimes, D.A., MD (2007). ""Intrauterine Devices (IUDs)" In:Hatcher, RA; Nelson, TJ; Guest, F; Kowal, D". Contraceptive Technology 19th ed. New York: Ardent Media.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ अ आ इ Marnach, ML (2013 Mar). "Current issues in contraception". Mayo Clinic proceedings. Mayo Clinic. 88 (3): 295–9. PMID 23489454. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Darney, Leon Speroff, Philip D. (2010). A clinical guide for contraception (5th ed. संस्करण). Philadelphia, Pa.: Lippincott Williams & Wilkins. पृ॰ 242-243. आई॰ऍस॰बी॰ऍन॰ 9781608316106. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ अ आ इ ई उ ऊ ए Darroch, JE (2013 Mar). "Trends in contraceptive use". Contraception. 87 (3): 259–63. PMID 23040137.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ "Popularity Disparity: Attitudes About the IUD in Europe and the United States". Published byGuttmacher Policy Review Published Fall 2007. मूल से 7 मार्च 2010 को पुरालेखित. अभिगमन तिथि 27 अप्रैल 2010.
|publisher=में बाहरी कड़ी (मदद) - ↑ Adams CE, Wald M (2009). "Risks and complications of vasectomy". Urol. Clin. North Am. 36 (3): 331–6. PMID 19643235. डीओआइ:10.1016/j.ucl.2009.05.009. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Hillard, Paula Adams (2008). The 5-minute obstetrics and gynecology consult. Hagerstwon, MD: Lippincott Williams & Wilkins. पृ॰ 265. आई॰ऍस॰बी॰ऍन॰ 0-7817-6942-6. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Hillard, Paula Adams (2008). The 5-minute obstetrics and gynecology consult. Hagerstwon, MD: Lippincott Williams & Wilkins. पृ॰ 549. आई॰ऍस॰बी॰ऍन॰ 0-7817-6942-6. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Hatcher, Robert (2008). Contraceptive technology (19th ed. संस्करण). New York, N.Y.: Ardent Media. पृ॰ 390. आई॰ऍस॰बी॰ऍन॰ 9781597080019. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Moore, David S. (2010). The basic practice of statistics (5th ed. संस्करण). New York: Freeman. पृ॰ 25. आई॰ऍस॰बी॰ऍन॰ 9781429224260. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ अ आ इ Deffieux, X (2011 May). "Tubal anastomosis after tubal sterilization: a review". Archives of gynecology and obstetrics. 283 (5): 1149–58. PMID 21331539. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Shridharani, A (2010 Nov). "Vasectomy reversal versus IVF with sperm retrieval: which is better?". Current opinion in urology. 20 (6): 503–9. PMID 20852426. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Nagler, HM (2009 Aug). "Factors predicting successful microsurgical vasectomy reversal". The Urologic clinics of North America. 36 (3): 383–90. PMID 19643240. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ इ ई Grimes, DA (2004 Oct 18). "Fertility awareness-based methods for contraception". Cochrane database of systematic reviews (Online) (4): CD004860. PMID 15495128. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Lawrence, Ruth (2010). Breastfeeding : a guide for the medical professional (7th ed. संस्करण). Philadelphia, Pa.: Saunders. पृ॰ 673. आई॰ऍस॰बी॰ऍन॰ 9781437707885. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ अ आ Freundl, G (2010 Apr). "State-of-the-art of non-hormonal methods of contraception: IV. Natural family planning". The European journal of contraception & reproductive health care : the official journal of the European Society of Contraception. 15 (2): 113–23. PMID 20141492. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Pallone, SR (2009 Mar-Apr). "Fertility awareness-based methods: another option for family planning". Journal of the American Board of Family Medicine : JABFM. 22 (2): 147–57. PMID 19264938. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Organization, World Health (2009). Medical eligibility criteria for contraceptive use (PDF) (4th ed. संस्करण). Geneva: Reproductive Health and Research, World Health Organization. पृ॰ 91-100. आई॰ऍस॰बी॰ऍन॰ 9789241563888. मूल से 9 जुलाई 2012 को पुरालेखित (PDF). अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ अ आ Jones, RK (2009 Jun). "Better than nothing or savvy risk-reduction practice? The importance of withdrawal". Contraception. 79 (6): 407–10. PMID 19442773. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Killick, SR (2011 Mar). "Sperm content of pre-ejaculatory fluid". Human fertility (Cambridge, England). 14 (1): 48–52. PMID 21155689. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ "Abstinence". Planned Parenthood. 2009. मूल से 10 सितंबर 2009 को पुरालेखित. अभिगमन तिथि 9 सितंबर 2009.
- ↑ Murthy, Amitasrigowri S; Harwood, Bryna (2007). Contraception Update (2nd संस्करण). New York: स्प्रिंगर. पपृ॰ Abstract. आई॰ऍस॰बी॰ऍन॰ 978-0-387-32327-5.[मृत कड़ियाँ]
- ↑ Fortenberry, J. Dennis (2005). "The limits of abstinence-only in preventing sexually transmitted infections". Journal of Adolescent Health. 36 (4): 269–70. PMID 15780781. डीओआइ:10.1016/j.jadohealth.2005.02.001., which cites:
Brückner, Hannah; Bearman, Peter (2005). "After the promise: The STD consequences of adolescent virginity pledges". Journal of Adolescent Health. 36 (4): 271–8. PMID 15780782. डीओआइ:10.1016/j.jadohealth.2005.01.005. - ↑ Kim Best (2005). "Nonconsensual Sex Undermines Sexual Health". Network. 23 (4). मूल से 24 जुलाई 2005 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ अ आ Ott, MA (2007 Oct). "Abstinence and abstinence-only education". Current opinion in obstetrics & gynecology. 19 (5): 446–52. PMID 17885460. डीओआइ:10.1097/GCO.0b013e3282efdc0b. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Duffy, K (2008 Dec). "Government support for abstinence-only-until-marriage education". Clinical pharmacology and therapeutics. 84 (6): 746–8. PMID 18923389. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Kowal D (2007). "Abstinence and the Range of Sexual Expression". प्रकाशित Hatcher, Robert A.; एवं अन्य (संपा॰). Contraceptive Technology (19th rev. संस्करण). New York: Ardent Media. पपृ॰ 81–86. आई॰ऍस॰बी॰ऍन॰ 0-9664902-0-7. Explicit use of et al. in:
|editor=(मदद) - ↑ Feldmann, J.; Middleman, A. B. (2002). "Adolescent sexuality and sexual behavior". Current opinion in obstetrics & gynecology. 14 (5): 489–493. PMID 12401976. मूल से 30 अप्रैल 2016 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Thomas, R. Murray (2009). Sex and the American teenager seeing through the myths and confronting the issues. Lanham, Md.: Rowman & Littlefield Education. पृ॰ 81. आई॰ऍस॰बी॰ऍन॰ 9781607090182. मूल से 15 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Edlin, Gordon (2012). Health & Wellness. Jones & Bartlett Learning. पृ॰ 213. आई॰ऍस॰बी॰ऍन॰ 9781449636470. मूल से 15 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Blackburn, Susan Tucker (2007). Maternal, fetal, & neonatal physiology : a clinical perspective (3rd ed. संस्करण). St. Louis, Mo.: Saunders Elsevier. पृ॰ 157. आई॰ऍस॰बी॰ऍन॰ 9781416029441. मूल से 4 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ "WHO 10 facts on breastfeeding". World Health Organization. 2005. मूल से 23 जून 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ अ आ इ Fritz, Marc (2012). Clinical Gynecologic Endocrinology and Infertility. पृ॰ 1007-1008. आई॰ऍस॰बी॰ऍन॰ 9781451148473. मूल से 4 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Swisher, Judith Lauwers, Anna. Counseling the nursing mother a lactation consultant's guide (5th ed. संस्करण). Sudbury, MA: Jones & Bartlett Learning. पृ॰ 465-466. आई॰ऍस॰बी॰ऍन॰ 9781449619480. मूल से 4 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ अ आ इ Gizzo, S (2012 Oct). "Nowadays which emergency contraception? Comparison between past and present: latest news in terms of clinical efficacy, side effects and contraindications". Gynecological endocrinology : the official journal of the International Society of Gynecological Endocrinology. 28 (10): 758–63. PMID 22390259. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ "Fertility Control:Contraception, Sterilization, and Abortion". The Johns Hopkins Manual of Gynecology and Obstetrics (4th संस्करण). 2012. पृ॰ 391. आई॰ऍस॰बी॰ऍन॰ 9781451148015. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ अ आ इ ई Cheng, L (2012 Aug 15). "Interventions for emergency contraception". Cochrane database of systematic reviews (Online). 8: CD001324. PMID 22895920. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Richardson, AR (2012 Jan). "Ulipristal acetate: review of the efficacy and safety of a newly approved agent for emergency contraception". Clinical therapeutics. 34 (1): 24–36. PMID 22154199. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ "Update on Emergency Contraception". Association of Reproductive Health Professionals. मार्च 2011. मूल से 11 मई 2013 को पुरालेखित. अभिगमन तिथि 20 मई 2013.
- ↑ Cleland K, Zhu H, Goldstruck N, Cheng L, Trussel T (2012). "The efficacy of intrauterine devices for emergency contraception: a systematic review of 35 years of experience". Human Reproduction. 27 (7): 1994–2000. PMID 22570193. डीओआइ:10.1093/humrep/des140.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Kripke C (2007). "Advance provision for emergency oral contraception". Am Fam Physician. 76 (5): 654. PMID 17894132. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Shrader SP, Hall LN, Ragucci KR, Rafie S (2011). "Updates in hormonal emergency contraception". Pharmacotherapy. 31 (9): 887–95. PMID 21923590. डीओआइ:10.1592/phco.31.9.887. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ "Dual protection against unwanted pregnancy and HIV / STDs". Sex Health Exch (3): 8. 1998. PMID 12294688.
- ↑ अ आ Cates, W., Steiner, M. J. (2002). "Dual Protection Against Unintended Pregnancy and Sexually Transmitted Infections: What Is the Best Contraceptive Approach?". Sexually Transmitted Diseases. 29 (3): 168–174. PMID 11875378. डीओआइ:10.1097/00007435-200203000-00007. मूल से 25 जनवरी 2012 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ "Statement on Dual Protection against Unwanted Pregnancy and Sexually Transmitted Infections, including HIV" (PDF). International Planned Parenthood Federation. May 2000. मूल से 25 फ़रवरी 2012 को पुरालेखित (PDF). अभिगमन तिथि 31 जनवरी 2014.
- ↑ Gupta, Ramesh C. (25 फरवरी 2011). Reproductive and Developmental Toxicology. Academic Press. पृ॰ 105. आई॰ऍस॰बी॰ऍन॰ 978-0-12-382032-7. मूल से 9 दिसंबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Country Comparison: Maternal Mortality Rate Archived 2016-11-07 at the वेबैक मशीन in The CIA World Factbook
- ↑ अ आ Sholapurkar, SL (2010 Feb). "Is there an ideal interpregnancy interval after a live birth, miscarriage or other adverse pregnancy outcomes?". Journal of obstetrics and gynaecology : the journal of the Institute of Obstetrics and Gynaecology. 30 (2): 107–10. PMID 20143964.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Lavin, C (2012 Aug). "Teen pregnancy prevention: current perspectives". Current opinion in pediatrics. 24 (4): 462–9. PMID 22790099. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ इ Tsui AO, McDonald-Mosley R, Burke AE (2010). "Family planning and the burden of unintended pregnancies". Epidemiol Rev. 32 (1): 152–74. PMID 20570955. डीओआइ:10.1093/epirev/mxq012. पी॰एम॰सी॰ 3115338. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Carr, B (2012 Jul 14). "Giving women the power to plan their families". Lancet. 380 (9837): 80–2. PMID 22784540. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Rosenthal, Elisabeth (जून 30th,2013). "American Way of Birth, Costliest in the World". New York Times. मूल से 28 अप्रैल 2019 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ "Expenditures on Children by Families, 2011". United States Department of Agriculture, Center for Nutrition Policy and Promotion. मूल से 8 मार्च 2008 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Darney, Leon Speroff, Philip D. (2010). A clinical guide for contraception (5th संस्करण). Philadelphia, Pa.: Lippincott Williams & Wilkins. पृ॰ 315. आई॰ऍस॰बी॰ऍन॰ 1-60831-610-6.
- ↑ अ आ इ ई Naz, RK (2009 Jun). "Update on male contraception". Current opinion in obstetrics & gynecology. 21 (3): 265–9. PMID 19469045. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Cleland, JG (2011 Feb 1). "Family planning in sub-Saharan Africa: progress or stagnation?". Bulletin of the World Health Organization. 89 (2): 137–43. PMID 21346925. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Darroch, JE (2013 मई 18). "Trends in contraceptive need and use in developing countries in 2003, 2008, and 2012: an analysis of national surveys". Lancet. 381 (9879): 1756–1762. PMID 23683642. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Rasch, V (2011 Jul). "Unsafe abortion and postabortion care -an overview". Acta obstetricia et gynecologica Scandinavica. 90 (7): 692–700. PMID 21542813.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ इ ई उ ऊ Cuomo, Amy (2010). "Birth control". प्रकाशित O'Reilly, Andrea (संपा॰). Encyclopedia of motherhood. Thousand Oaks, Calif.: Sage Publications. पपृ॰ 121–126. आई॰ऍस॰बी॰ऍन॰ 9781412968461.
- ↑ Lipsey, Richard G.; Carlaw, Kenneth; Bekar, Clifford (2005). "Historical Record on the Control of Family Size". Economic Transformations: General Purpose Technologies and Long-Term Economic Growth. Oxford University Press. पपृ॰ 335–40. आई॰ऍस॰बी॰ऍन॰ 978-0-19-928564-8.
- ↑ unspecified (2001). "Herbal contraceptives and abortifacients". प्रकाशित Bullough, Vern L. (संपा॰). Encyclopedia of birth control. Santa Barbara, Calif.: ABC-CLIO. पपृ॰ 125–128. आई॰ऍस॰बी॰ऍन॰ 9781576071816. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ McTavish, Lianne (2007). "Contraception and birth control". प्रकाशित Robin, Diana (संपा॰). Encyclopedia of women in the Renaissance : Italy, France, and England. Santa Barbara, Calif.: ABC-CLIO. पपृ॰ 91–92. आई॰ऍस॰बी॰ऍन॰ 9781851097722.
- ↑ Fritz, Marc A.; Speroff, Leon (2011). "Intrauterine contraception". Clinical gynecologic endocrinology and infertility (8th संस्करण). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. पपृ॰ 1095–1098. आई॰ऍस॰बी॰ऍन॰ 978-0-7817-7968-5. मूल से 31 दिसंबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Poston, Dudley (2010). Population and Society: An Introduction to Demography. Cambridge University Press. पृ॰ 98. आई॰ऍस॰बी॰ऍन॰ 9781139489386. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Kulier, Regina; Kapp, Nathalie; Gülmezoglu, A. Metin; Hofmeyr, G. Justus; Cheng, Linan; Campana, Aldo (नवम्बर 9, 2011). "Medical methods for first trimester abortion". Cochrane Database of Systematic Reviews (11): CD002855. PMID 22071804. डीओआइ:10.1002/14651858.CD002855.pub4. मूल से 5 मार्च 2016 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Cottingham J., Germain A., Hunt P. (2012). "Use of human rights to meet the unmet need for family planning". The Lancet. 380 (9837): 172–180. PMID 22784536. डीओआइ:10.1016/S0140-6736(12)60732-6.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ "Adding It Up: Costs and Benefits of Contraceptive Services Estimates for 2012" (PDF). Guttmacher Institute and संयुक्त राष्ट्र Population Fund (UNFPA), 201. 2012. मूल से 5 अगस्त 2012 को पुरालेखित (PDF). अभिगमन तिथि 31 जनवरी 2014. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); नामालूम प्राचल|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद) - ↑ Srikanthan, A (2008 Feb). "Religious and cultural influences on contraception" (PDF). Journal of obstetrics and gynaecology Canada – Journal d'obstetrique et gynecologie du Canada (JOGC). 30 (2): 129–37. PMID 18254994. मूल (PDF) से 4 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Pope Paul VI (25 जुलाई 1968). "Humanae Vitae: Encyclical of Pope Paul VI on the Regulation of Birth". Vatican. मूल से 19 मार्च 2011 को पुरालेखित. अभिगमन तिथि 1 अक्टूबर 2006.
- ↑ Rosemary Radford Ruether (2006). "Women in North American Catholicism". प्रकाशित Rosemary Skinner Keller (संपा॰). Encyclopedia of women and religion in North America. Bloomington, Ind. [u.a.]: Indiana Univ. Press. पृ॰ [1]. आई॰ऍस॰बी॰ऍन॰ 978-0-253-34686-5. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Bob Digby; एवं अन्य (2001). Bob Digby (संपा॰). Heinemann 16-19 Geography: Global Challenges Student Book 2nd Edition. Heinemann. पृ॰ [2]. आई॰ऍस॰बी॰ऍन॰ 978-0-435-35249-3. मूल से 4 दिसंबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014. Explicit use of et al. in:
|author=(मदद) - ↑ Rengel, Marian (2000). Encyclopedia of birth control. Phoenix, Ariz: Oryx Press. पृ॰ 202. आई॰ऍस॰बी॰ऍन॰ 978-1-57356-255-3. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Bennett, Jana Marguerite (2008). Water is thicker than blood : an Augustinian theology of marriage and singleness. Oxford: Oxford University Press. पृ॰ 178. आई॰ऍस॰बी॰ऍन॰ 978-0-19-531543-1. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Feldman, David M. (1998). Birth Control in Jewish Law. Lanham, MD: Jason Aronson. आई॰ऍस॰बी॰ऍन॰ 0-7657-6058-4.
- ↑ "Hindu Beliefs and Practices Affecting Health Care". University of Virginia Health System. मूल से 15 मई 2007 को पुरालेखित. अभिगमन तिथि 6 अक्टूबर 2006.
- ↑ "More Questions & Answers on Buddhism: Birth Control and Abortion". Alan Khoo. मूल से 30 मई 2008 को पुरालेखित. अभिगमन तिथि 14 जून 2008.
- ↑ Khalid Farooq Akbar. "Family Planning and Islam: A Review". Hamdard Islamicus. XVII (3). मूल से 26 सितंबर 2006 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Yusuf Al-Qaradawi, Muhammad Saleh Al-Munajjid. "Contraception: Permissible? Archived 2010-02-09 at the वेबैक मशीन,"IslamOnline.
- ↑ अ आ "World Contraception Day". मूल से 18 अगस्त 2014 को पुरालेखित.
- ↑ Hutcherson, Hilda (2002). What your mother never told you about s.e.x (1st Perigee ed. संस्करण). New York: Perigee Book. पृ॰ 201. आई॰ऍस॰बी॰ऍन॰ 9780399528538. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Rengel, Marian (2000). Encyclopedia of birth control. Phoenix, Ariz: Oryx Press. पृ॰ 65. आई॰ऍस॰बी॰ऍन॰ 9781573562553. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Cottrell, BH (2010 Mar-Apr). "An updated review of of evidence to discourage douching". MCN. The American journal of maternal child nursing. 35 (2): 102–7, quiz 108-9. PMID 20215951.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Alexander, William (2013). New Dimensions In Women's Health - Book Alone (6th संस्करण). Jones & Bartlett Publishers. पृ॰ 105. आई॰ऍस॰बी॰ऍन॰ 9781449683757. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Sharkey, Harriet (2013). Need to Know Fertility and Conception and Pregnancy. HarperCollins. पृ॰ 17. आई॰ऍस॰बी॰ऍन॰ 9780007516865. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Strange, Mary (2011). Encyclopedia of women in today's world. Thousand Oaks, Calif.: Sage Reference. पृ॰ 928. आई॰ऍस॰बी॰ऍन॰ 9781412976855. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ अ आ इ Jensen, JT (2011 Oct). "The future of contraception: innovations in contraceptive agents: tomorrow's hormonal contraceptive agents and their clinical implications". American journal of obstetrics and gynecology. 205 (4 Suppl): S21-5. PMID 21961821.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Castaño, PM (2010 Mar). "Transcervical sterilization". Seminars in reproductive medicine. 28 (2): 103–9. PMID 20352559. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Glasier, A (2010 Nov). "Acceptability of contraception for men: a review". Contraception. 82 (5): 453–6. PMID 20933119.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Naz, RK (2011 Jul). "Antisperm contraceptive vaccines: where we are and where we are going?". American journal of reproductive immunology (New York, N.Y. : 1989). 66 (1): 5–12. PMID 21481057.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Ojeda, edited by Willaim J. Kovacs, Sergio R. (2011). Textbook of endocrine physiology (6th ed. संस्करण). Oxford: Oxford University Press. पृ॰ 262. आई॰ऍस॰बी॰ऍन॰ 9780199744121. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ: authors list (link) सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Millar, Lila (2011). Infectious Disease Management in Animal Shelters. John Wiley & Sons. आई॰ऍस॰बी॰ऍन॰ 9781119949459. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- ↑ Ackerman, [edited by] Lowell (2007). Blackwell's five-minute veterinary practice management consult (1st ed. संस्करण). Ames, Iowa: Blackwell Pub. पृ॰ 80. आई॰ऍस॰बी॰ऍन॰ 9780781759847. मूल से 16 अक्तूबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.सीएस1 रखरखाव: फालतू पाठ: authors list (link) सीएस1 रखरखाव: फालतू पाठ (link)
- ↑ Boyle, Rebecca (मार्च 3, 2009). "Birth control for animals: a scientific approach to limiting the wildlife population explosion". Popular Science. New York: [3]. मूल से 25 मई 2012 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
|publisher=में बाहरी कड़ी (मदद) - ↑ Kirkpatrick, JF (2011 Jul). "Contraceptive vaccines for wildlife: a review". American journal of reproductive immunology (New York, N.Y. : 1989). 66 (1): 40–50. PMID 21501279. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Levy, JK (2011 Jul). "Contraceptive vaccines for the humane control of community cat populations". American journal of reproductive immunology (New York, N.Y. : 1989). 66 (1): 63–70. PMID 21501281.
|date=में तिथि प्राचल का मान जाँचें (मदद)
अतिरिक्त अध्ययन[संपादित करें]
- Speroff, Leon; Darney, Philip D. (November 22, 2010). A clinical guide for contraception (5th ed.). Philadelphia, Pa.: Lippincott Williams & Wilkins. ISBN 978-1-60831-610-6.
- Stubblefield, Phillip G.; Roncari, Danielle M. (December 12, 2011). "Family Planning", pp. 211–269, in Berek, Jonathan S. (ed.) Berek & Novak's Gynecology, 15th ed. Philadelphia: Lippincott Williams & Wilkins, ISBN 978-1-4511-1433-1.
- Jensen, Jeffrey T.; Mishell, Daniel R. Jr. (March 19, 2012). "Family Planning: Contraception, Sterilization, and Pregnancy Termination", pp. 215–272, in Lentz, Gretchen M.; Lobo, Rogerio A.; Gershenson, David M.; Katz, Vern L. (eds.) Comprehensive Gynecology, 6th ed. Philadelphia: Mosby Elsevier, ISBN 978-0-323-06986-1.
External links[संपादित करें]
| Contraception से संबंधित मीडिया विकिमीडिया कॉमंस पर उपलब्ध है। |
- मुक्त निर्देशिका परियोजना पर संततिनिरोध
- Family planning : a global handbook for providers : evidence-based guidance developed through worldwide collaboration (PDF) (Rev. and Updated ed. संस्करण). Geneva, Switzerland: WHO and Center for Communication Programs. 2011. आई॰ऍस॰बी॰ऍन॰ 978-0-9788563-7-3. मूल (PDF) से 21 सितंबर 2013 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
|firstlast=missing|lastlast=in first (मदद)सीएस1 रखरखाव: फालतू पाठ (link) - Division of Reproductive Health, National Center for Chronic Disease Prevention and Health, Promotion (2013 Jun 21). "U.s. Selected practice recommendations for contraceptive use, 2013: adapted from the world health organization selected practice recommendations for contraceptive use, 2nd edition". MMWR. Recommendations and reports : Morbidity and mortality weekly report. Recommendations and reports / Centers for Disease Control. 62 (RR-05): 1–60. PMID 23784109. मूल से 10 फ़रवरी 2015 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
|date=में तिथि प्राचल का मान जाँचें (मदद) - "Birth Control Comparison Chart". Cedar River Clinics. मूल से 29 मार्च 2014 को पुरालेखित. अभिगमन तिथि 31 जनवरी 2014.
- Bulk procurement of birth conrtol by the World Health Organization