"मधुमेह टाइप 2": अवतरणों में अंतर
No edit summary |
Expand, translated by Ashtosh Mitra of Translation Without Borders |
||
| पंक्ति 22: | पंक्ति 22: | ||
{{TOC limit|3}} |
{{TOC limit|3}} |
||
==चिह्न तथा लक्षण== |
|||
=== जीवन-शैली === |
|||
[[File:Main symptoms of diabetes.png|thumb|350px|मधुमेह के सबसे महत्वपूर्ण लक्षणों का अवलोकन।]] |
|||
टाइप 2 मधुमेह की उत्पत्ति के लिये कई जीवनशैली कारकों को महत्वपूर्ण माना गया है. एक अध्ययन में पाया गया कि अधिक शारीरिक गतिविधि करने वाले, [[स्वस्थ आहार]] लेने वाले, धूम्रपान न करने वाले और नियंत्रित मात्रा में मद्यपान करने वाले लोगों में मधुमेह की दर 82% कम थी. जब [[सामान्य वजन]] वालों का इसमें समावेश किया गया तो दर 89% कम थी. इस अध्ययन में स्वस्थ आहार की परिभाषा थी, रेशे की अधिकता, उच्च बहुअसंतृप्त और संतृप्त वसा के बीच का अनुपात, और निम्न औसत रक्तशर्करा सूचकांक (ग्लाईसीमिक इंडेक्स).<ref name="Mozaffarian D, Kamineni A, Carnethon M, Djoussé L, Mukamal KJ, Siscovick D 2009 798–807">{{cite journal |author=Mozaffarian D, Kamineni A, Carnethon M, Djoussé L, Mukamal KJ, Siscovick D |title=Lifestyle risk factors and new-onset diabetes mellitus in older adults: the cardiovascular health study |journal=Archives of Internal Medicine |volume=169 |issue=8 |pages=798–807 |year=2009 |month=April |pmid=19398692 |doi=10.1001/archinternmed.2009.21 |pmc=2828342}}</ref> लगभग 55% टाइप 2 मधुमेह के रोगियों में मुख्य कारण [[मोटापा]] पाया गया<ref>{{cite journal |author= |title=Prevalence of overweight and obesity among adults with diagnosed diabetes—United States, 1988–1994 and 1999–2002 |journal=MMWR. Morbidity and Mortality Weekly Report |volume=53 |issue=45 |pages=1066–8 |year=2004 |month=November |pmid=15549021 |url=http://www.cdc.gov/mmwr/preview/mmwrhtml/mm5345a2.htm |author1= Centers for Disease Control and Prevention (CDC)}}</ref> और [[संतृप्त वसा]] व [[ट्रांस वसा अम्लों]] के सेवन को कम करके और [[असंतृप्त वसा]] की मात्रा बढ़ाकर जोखम को कम किया जा सकता है.<ref name="Fat2009" /> 1960 और 2000 के दशकों में [[बाल्यकाल के मोटापे]] की दर में हुई वृद्धि को बच्चों और किशोरों में टाइप 2 मधुमेह की वृद्धि के लिये जिम्मेदार समझा जाता है.<ref>{{cite book|last=Arlan Rosenbloom|first=Janet H Silverstein|title=Type 2 Diabetes in Children and Adolescents: A Clinician's Guide to Diagnosis, Epidemiology, Pathogenesis, Prevention, and Treatment|publisher=American Diabetes Association, U.S.|year=2003|pages=1|isbn=978-1580401555}}</ref> |
|||
[[पॉलीयूरिया]] (बार-बार मूत्र लगना), [[पॉलीडिप्सिया]] (बढ़ी हुयी प्यास),[[पॉलीफैगिया]] (बढ़ी हूयी भूख), और [[वजन कम होना]]मधुमेह के चितपरिचित लक्षण हैं।<ref name=Vij2010>{{cite journal|last=Vijan|first=S|title=Type 2 diabetes|journal=Annals of internal medicine|date=2010-03-02|volume=152|issue=5|pages=ITC31–15; quiz ITC316|pmid=20194231|doi=10.1059/0003-4819-152-5-201003020-01003}}</ref> अन्य लक्षण जो निदान के समय शामिल हैं उनमें [[धुंधला दिखना]], [[प्रूरिटस|खुजली]], [[परिधीय न्यूरोपैथी]], बार-बार होने वाली[[वॉल्वोवाजाइनाटिस|योनि के संक्रमण]] और [[थकान (चिकित्सीय)|थकान]]शामिल हैं<!-- <ref name=Green2011/> --> बहुत सारे लोगों में पहले कुछ वर्षों में कोई लक्षण नहीं होते हैं और उनका निदान नियमित परीक्षण के दौरान होता है।<!-- <ref name=Green2011/> -->टाइप 2 मधुमेह मेलिटस से पीड़ित लोगों कभी-कभार [[नॉनएकेटोटिक हाइप्रोस्मोलर कोमा]] (एक अवस्था जिसमें [[चेतना के घटे हुये स्तर]] और [[हाइपोटेन्शन|निम्न रक्तचाप]] के साथ बहुत उच्च रक्त शर्करा होती है) हो सकता है।<ref name=Green2011/> |
|||
===जटिलतायें=== |
|||
पर्यावरणीय विषाक्त पदार्थ हाल में हुई टाइप 2 मधुमेह की दर में वृद्धि के लिये जिम्मेदार हो सकते हैं. कुछ प्लास्टिकों के घटक, [[बिस्फिनॉल ए]] की मूत्र में सांद्रता और टाइप 2 मधुमेह के बीच सकारात्मक संबंध पाया गया है.<ref>{{cite journal |author=Lang IA, Galloway TS, Scarlett A, ''et al.'' |title=Association of urinary bisphenol A concentration with medical disorders and laboratory abnormalities in adults |journal=JAMA |volume=300 |issue=11 |pages=1303–10 |year=2008 |month=September |pmid=18799442 |doi=10.1001/jama.300.11.1303}}</ref> |
|||
{{Main|Complications of diabetes mellitus}} |
|||
टाइप 2 मधुमेह आम तौर पर एक जटिल रोग है, जिसमें जीवन की संभाव्यता 10 वर्ष कम हो जाती है।<ref name=Will2011/> ऐसा आंशिक रूप से उन बहुत सारी जटिलताओं से होता है जो इसके साथ जुड़ी हैं, जिनमें: [[हृदय रोग]]का दो से चार गुना जोखिम, जिसमे [[स्थानिक हृदय रोग]] और [[दौरा]]शामिल है, निचले अंग में [[अंग विच्छेदन]] की 20 गुना वृद्धि का जोखिम और अस्पताल में भर्ती होने की दर शामिल है।<ref name=Will2011/> विकसित दुनिया में और बाकी सारी जगहों पर टाइप 2 मधुमेह, गैर-अभिघातजन्य [[अंधता]] और[[जटिल गुर्दा रोग|गुर्दा विफलता]]का सबसे बड़ा कारण है।<ref name=AFP09/> यह [[अल्ज़ाइमर रोग]] और [[बहु-रोधगलितांश मनोभ्रंश |संवहनी मनोभ्रंश]]जैसी रोग प्रक्रियाओं के माध्यम से संज्ञानात्मक रोग और [[मनोभ्रंश]] के बढ़े जोखिम से जुड़ा हुआ है।<ref>{{cite journal|last=Pasquier|first=F|title=Diabetes and cognitive impairment: how to evaluate the cognitive status?|journal=Diabetes & metabolism|date=2010 Oct|volume=36 Suppl 3|pages=S100–5|pmid=21211730|doi=10.1016/S1262-3636(10)70475-4}}</ref> अन्य जटिलताओं में: [[एकेनथॉसिस नाइग्रेकन्स]](जोड़ और मोड़ वाले स्थानों पर त्वचा के रंग में गाढ़ापन), [[नपुंसकता|यौन विकार]]और बार-बार संक्रमणों का होना शामिल है।<ref name=Vij2010/> |
|||
==कारण== |
|||
=== स्वास्थ्य विकार === |
|||
टाइप 2 मधुमेह का विकास जीवनशैली और जीन संबंधी कारकों के संयोजन से होता है।<ref name=AFP09/><ref name=Fat2009>{{cite journal |author=Risérus U, [[Walter Willett|Willett WC]], Hu FB |title=Dietary fats and prevention of type 2 diabetes |journal=Progress in Lipid Research |volume=48 |issue=1 |pages=44–51 |year=2009 |month=January|pmid=19032965 |doi=10.1016/j.plipres.2008.10.002 |pmc=2654180}}</ref> जबकि कुछ अपने नियंत्रण में होते हैं जैसे आहार और [[मोटापा]] और दूसरे जैसे बढ़ती उम्र, स्त्रीलिंग और जीन संबंधी, नियंत्रण में नहीं होते हैं।<ref name=Will2011/> नींद की कमी को भी टाइप 2 मधुमेह से जोड़ा जाता है।<ref name=Sleep2011>{{cite journal|last=Touma|first=C|coauthors=Pannain, S|title=Does lack of sleep cause diabetes?|journal=Cleveland Clinic journal of medicine|date=2011 Aug|volume=78|issue=8|pages=549–58|pmid=21807927|doi=10.3949/ccjm.78a.10165}}</ref> ऐसा चपापचय पर इसके प्रभाव के कारण माना जाता है।<ref name=Sleep2011/> गर्भावस्था में बच्चे के विकास के दौरान माँ की पोषण स्थिति भी एक भूमिका निभा सकती है, जो बदले हुये [[DNA मेथिलेशन]]के कारण होने वाली क्रिया के फलस्वरूप हो सकता है।<ref>{{cite journal|last=Christian|first=P|coauthors=Stewart, CP|title=Maternal micronutrient deficiency, fetal development, and the risk of chronic disease|journal=The Journal of nutrition|date=2010 Mar|volume=140|issue=3|pages=437–45|pmid=20071652|doi=10.3945/jn.109.116327}}</ref> |
|||
ऐसे कई घटक हैं जो टाइप 2 मधुमेह को उत्पन्न या उसकी तीव्रता को बढ़ा सकते हैं. इनमें मोटापा, [[उच्च रक्तचाप]], बढ़ा हुआ [[कॉलेस्ट्रॉल]] ([[रक्त में संयुक्त वसा का आधिक्य]]), और चयापचयी [[रोगसमूह नामक विकार]] (सिंड्रोम X, रीवन्स सिंड्रोम या CHAOS) शामिल हैं. अन्य कारणों में हैं, [[एक्रोमिगेली]], [[कुशिंग्स सिंड्रोम]], [[थॉयरोटक्सिसोसिस]], [[फियोक्रोमोसाइटोमा]], दीर्घकालिक अग्न्याशयशोथ, कैंसर और दवाईयां. इनके अतिरिक्त बुढ़ापा, अधिक वसायुक्त आहार<ref>{{cite journal |author=Jack L, Boseman L, Vinicor F |title=Aging Americans and diabetes. A public health and clinical response |journal=Geriatrics |volume=59 |issue=4 |pages=14–7 |year=2004 |month=April |pmid=15086069 |accessdate=19 July 2008}}</ref> और कम सक्रिय जीवनशैली टाइप 2<ref>{{cite journal |author=Lovejoy JC |title=The influence of dietary fat on insulin resistance |journal=Curr. Diab. Rep. |volume=2 |issue=5 |pages=435–40 |year=2002 |month=October |pmid=12643169 |doi=10.1007/s11892-002-0098-y|accessdate=19 July 2008}}</ref> मधुमेह के जोखम को बढाने वाले अन्य घटक हैं.<ref>{{cite journal |author=Hu FB |title=Sedentary lifestyle and risk of obesity and type 2 diabetes |journal=Lipids |volume=38 |issue=2 |pages=103–8 |year=2003 |month=February |pmid=12733740 |doi=10.1007/s11745-003-1038-4|accessdate=19 July 2008}}</ref> |
|||
===जीवनशैली=== |
|||
अनैदानिक [[कुशिंग सिंड्रोम]] (कॉर्टीसॉल का आधिक्य) में मधुमेह टाइप 2 पाया जा सकता है.<ref name="pmid18313835">{{cite journal |author=Iwasaki Y, Takayasu S, Nishiyama M, ''et al.'' |title=Is the metabolic syndrome an intracellular Cushing state? Effects of multiple humoral factors on the transcriptional activity of the hepatic glucocorticoid-activating enzyme (11beta-hydroxysteroid dehydrogenase type 1) gene |journal=Molecular and Cellular Endocrinology |volume=285 |issue=1-2 |pages=10–8 |year=2008 |month=March |pmid=18313835 |doi=10.1016/j.mce.2008.01.012}}</ref> मधुमेह से ग्रस्त जनता में अनैदानिक कुशिंग सिंड्रोम का प्रतिशत लगभग 9 है.<ref name="pmid16322389">{{cite journal |author=Chiodini I, Torlontano M, Scillitani A, ''et al.'' |title=Association of subclinical hypercortisolism with type 2 diabetes mellitus: a case-control study in hospitalized patients |journal=European Journal of Endocrinology |volume=153 |issue=6 |pages=837–44 |year=2005 |month=December |pmid=16322389 |doi=10.1530/eje.1.02045}}</ref> [[पिट्यूटरी]] माइक्रोएडीनोमा से ग्रस्त मधुमेह के रोगियों में इन माइक्रोएडीनोमाओं को निकाल देने पर इन्सुलिन संवेदनशीलता में सुधार हो सकता है.<ref name="pmid18362453">{{cite journal |author=Taniguchi T, Hamasaki A, Okamoto M |title=Subclinical hypercortisolism in hospitalized patients with type 2 diabetes mellitus |journal=Endocrine Journal |volume=55 |issue=2 |pages=429–32 |year=2008 |month=May |pmid=18362453 |url=http://joi.jlc.jst.go.jp/JST.JSTAGE/endocrj/K07E-045?from=PubMed |doi=10.1507/endocrj.K07E-045 |format={{Dead link|date=October 2009}}}}</ref> |
|||
{{Main|Lifestyle causes of diabetes mellitus type 2}} |
|||
टाइप 2 मधुमेह के विकास के लिये महत्वपूर्ण जीवन शैली कारको में [[मोटापा]] (जिसे [[शरीर भार सूचकांक]] के 30 से अधिक होने से परिभाषित किया जाता है), शारीरिक गतिविधि की कमीं, खराब आहार, तनाव और [[शहरीकरण]]शामिल है।<ref name=Will2011/> चीनी व जापानी वंश के लोगों में 30 प्रतिशत, यूरोपीय व अफ्रीकी वंश के लोगों में 60-80 प्रतिशत और पिमा इंडियन और प्रसांत द्वीपीय निवासियों में 100 प्रतिशत मामलों में अतिरिक्त शारीरिक चर्बी संबंधित है।<ref name=Green2011/> वे जो मोटे नहीं हैं अक्सर उनका [[कमर–जंघा अनुपात]]उच्च होता है।<ref name=Green2011/> |
|||
टाइप 2 मधुमेह के विकास के जोखिम में आहार संबंधी कारक भी प्रभाव डालते हैं। [[चीनी]] से मीठे किये गये पेय की अधिक मात्रा भी बढ़े जोखिम से जुड़ी हुयी है।<ref name=SSB2010>{{cite journal|last=Malik|first=VS|coauthors=Popkin, BM, Bray, GA, Després, JP, Hu, FB|title=Sugar Sweetened Beverages, Obesity, Type 2 Diabetes and Cardiovascular Disease risk|journal=Circulation|date=2010-03-23|volume=121|issue=11|pages=1356–64|pmid=20308626|doi=10.1161/CIRCULATIONAHA.109.876185|pmc=2862465}}</ref><ref>{{cite journal|last=Malik|first=VS|coauthors=Popkin, BM, Bray, GA, Després, JP, Willett, WC, Hu, FB|title=Sugar-Sweetened Beverages and Risk of Metabolic Syndrome and Type 2 Diabetes: A meta-analysis|journal=Diabetes Care|date=2010 Nov|volume=33|issue=11|pages=2477–83|pmid=20693348|doi=10.2337/dc10-1079|pmc=2963518}}</ref> आहार में [[वसा]] का प्रकार भी महत्वपूर्ण है, जिसमें [[संतृप्त वसा]] और [[ट्रांस वसा संबंधी अम्ल]] जोखिम बढ़ाते हैं और [[पॉली असंतृप्त वसा|पॉलीअसंतृप्त]] और [[मोनो असंतृप्त वसा]] जोखिम घटाते हैं।<ref name=Fat2009 /> [[सफेद चावल]] की अधिक मात्रा का सेवन भी जोखिम बढ़ाने में भूमिका निभाता दिखता है।<ref>{{cite journal|last=Hu|first=EA|coauthors=Pan, A, Malik, V, Sun, Q|title=White rice consumption and risk of type 2 diabetes: meta-analysis and systematic review|journal=BMJ (Clinical research ed.)|date=2012-03-15|volume=344|pages=e1454|pmid=22422870|doi=10.1136/bmj.e1454|pmc=3307808}}</ref> ऐसा विश्वास किया जाता है कि व्यायाम की कमी के कारण 7 प्रतिशत मामले होते हैं।<ref>{{cite journal|last=Lee|first=I-Min|coauthors=Shiroma, Eric J; Lobelo, Felipe; Puska, Pekka; Blair, Steven N; Katzmarzyk, Peter T|title=Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy|journal=The Lancet|date=1 July 2012|doi=10.1016/S0140-6736(12)61031-9}}</ref> |
|||
[[जननांग-अल्पता]] में अकसर कॉर्टीसॉल का आधिक्य होता है, और टेस्टोस्टीरॉन की कमी में भी मधुमेह टाइप 2 देखी जाती है,<ref name="pmid19444934">{{cite journal |author=Saad F, Gooren L |title=The role of testosterone in the metabolic syndrome: a review |journal=The Journal of Steroid Biochemistry and Molecular Biology |volume=114 |issue=1-2 |pages=40–3 |year=2009 |month=March |pmid=19444934 |doi=10.1016/j.jsbmb.2008.12.022}}</ref><ref name="pmid18832284">{{cite journal |author=Farrell JB, Deshmukh A, Baghaie AA |title=Low testosterone and the association with type 2 diabetes |journal=The Diabetes Educator |volume=34 |issue=5 |pages=799–806 |year=2008 |pmid=18832284 |doi=10.1177/0145721708323100}}</ref> हालांकि यह अभी तक ज्ञात नहीं है कि [[टेस्टोस्टीरॉन]] द्वारा इन्सुलिन संवेदनशीलता में सुधार की सही प्रक्रिया क्या है. |
|||
===आनुवांशिकी=== |
|||
=== जनन विज्ञान === |
|||
{{Main|Genetic causes of diabetes mellitus type 2}} |
|||
टाइप 2 मधुमेह का प्रबल आनुवंशिक [[जननवैज्ञानिक]] संबंध है – टाइप 2 से ग्रस्त रिश्तेदार (विशेषकर प्रथम दर्जे के) होने पर टाइप 2 मधुमेह होने का जोखम काफी बढ़ जाता है. इसके अलावा, आइलेट अमिलॉइड पॉलिपेप्टाइड जीन में विकृति के कारण जल्दी शुरू होने वाली अधिक तीव्र मधुमेह हो जाती है.<ref>{{cite journal |author=Sakagashira S, Sanke T, Hanabusa T, ''et al.'' |title=Missense mutation of amylin gene (S20G) in Japanese NIDDM patients |journal=Diabetes |volume=45 |issue=9 |pages=1279–81 |year=1996 |month=September |pmid=8772735 |doi=10.2337/diabetes.45.9.1279|accessdate=19 July 2008}}</ref><ref>{{cite journal |author=Cho YM, Kim M, Park KS, Kim SY, Lee HK |title=S20G mutation of the amylin gene is associated with a lower body mass index in Korean type 2 diabetic patients |journal=Diabetes Res. Clin. Pract. |volume=60 |issue=2 |pages=125–9 |year=2003 |month=May |pmid=12706321 |doi=10.1016/S0168-8227(03)00019-6|url=http://linkinghub.elsevier.com/retrieve/pii/S0168822703000196 |accessdate=19 July 2008}}</ref> |
|||
मधुमेह के अधिकांश मामलों में बहुत सारी जीन शामिल होती हैं जिनमें से हर एक टाइप 2 मधुमेह का रोगी होने की संभाव्यता को बढ़ावा देती है।<ref name=Will2011/> यदि [[समान जुड़वां]] में से एक को मधुमेह है तो दूसरे को उसके जीवनकाल में मधुमेह के विकास की संभावना 90 प्रतिशत से भी अधिक होती है जबकि गैर समान भाई-बहनों में यह संभावना 25-30 प्रतिशत तक होती है।<ref name=Green2011/> 2011 में 36 से अधिक [[जीनों]] को टाइप 2 मधुमेह के जोखिम में योगदान करते देखा गया है।<ref name=Genetic2011>{{cite journal|last=Herder|first=C|coauthors=Roden, M|title=Genetics of type 2 diabetes: pathophysiologic and clinical relevance|journal=European journal of clinical investigation|date=2011 Jun|volume=41|issue=6|pages=679–92|pmid=21198561|doi=10.1111/j.1365-2362.2010.02454.x}}</ref> अभी भी रोग के कुल आनुवांशिक घटक में ये सारी जीन मिलकर केवल 10 प्रतिशत योगदान करती हैं।<!-- <ref name=Genetic2011/> -->उदाहरण के लिये[[TCF7L2]] [[अलेल]] मधुमेह के विकास के जोखिम को 1.5 गुना बढ़ाता है और सामान्य आनुवांशिक भिन्नरूपों का सबसे बड़ा जोखिम है।<!-- <ref name=Green2011/> --> मधुमेह से जुड़ी अधिकतर जीन बीटा कोशिका फंक्शन में शामिल होती हैं।<ref name=Green2011/> |
|||
मधुमेह के ऐसे बेहद कम मामले हैं जो किसी एक जीन में असमान्यता के कारण पैदा होते हैं (जिनको [[अनुवांशिक विकार|मोनोजेनिक]] प्रकार का मधुमेह या [[Diabetes_mellitus#Other_types|"मधुमेह के अन्य विशिष्ट प्रकार "]] कहते हैं)।<ref name=Green2011/><ref name=Will2011/> इनमें दूसरो के साथ [[युवाओं के मधुमेह की परिपक्व शुरुआत]] (MODY), [[डोनोह्यू सिन्ड्रोम]] और [[रैब्सन-मेन्डेनहॉल सिंड्रोम]] शामिल हैं।<ref name=Will2011/> युवा लोगों में मधुमेह के सभी मामलों में युवाओं के मधुमेह की परिपक्व शुरुआत 1-5 प्रतिशत तक योगदान करती है।<ref>{{cite news|first=|last=|coauthors=|title=Monogenic Forms of Diabetes: Neonatal Diabetes Mellitus and Maturity-onset Diabetes of the Young|date=|publisher=National Institute of Diabetes and Digestive and Kidney Diseases, NIH|url =http://www.diabetes.niddk.nih.gov/dm/pubs/mody/|work =National Diabetes Information Clearinghouse (NDIC)|accessdate=2008-08-04 }}</ref> |
|||
टाइप 2 के करीब 55 प्रतिशत रोगी निदान के समय [[मोटे]] होते हैं<ref>{{cite journal |last=Eberhart|first=M. S.|coauthors=Ogden, C, Engelgau, M, Cadwell, B, Hedley, A. A., Saydah, S. H., |title=Prevalence of Overweight and Obesity Among Adults with Diagnosed Diabetes --- United States, 1988--1994 and 1999--2002|journal=Morbidity and Mortality Weekly Report|publisher=Centers for Disease Control and Prevention |
|||
|volume=53 |issue=45 |pages=1066–8 |year=2004 |month=November |pmid=15549021 |url=http://www.cdc.gov/mmwr/preview/mmwrhtml/mm5345a2.htm |accessdate=19 July 2008}}</ref> – दीर्घकालिक मोटापे के कारण इन्सुलिन प्रतिरोध बढ़ जाता है जो टाइप 2 में विकसित हो सकता है, संभवतः इसलिये क्यौंकि [[एडीपोज ऊतक]] (विशेषतः पेट में आंतरिक अवयवों के चारों ओर) अन्य ऊतकों (हारमोन और [[साइटोकाइन]]) को अनेक रसायनिक संकेतों देने वाला स्रोत (हाल में पहचाना गया) है. |
|||
===चिकित्सीय स्थितियां=== |
|||
अन्य शोथ द्वारा दर्शाया गया है कि टाइप 2 मधुमेह इन्सुलिन प्रतिरोध के कारण चयापचय में आए परिवर्तनों और अन्य अव्यवस्थित कोशिका-व्यवहार के परिणाम स्वरूप मोटापा उत्पन्न करती है.<ref name="IntJObes.1999-Camastra">{{cite journal |author=Camastra S, Bonora E, Del Prato S, Rett K, Weck M, Ferrannini E |title=Effect of obesity and insulin resistance on resting and glucose-induced thermogenesis in man. EGIR (European Group for the Study of Insulin Resistance) |journal=Int. J. Obes. Relat. Metab. Disord. |volume=23 |issue=12 |pages=1307–13 |year=1999 |month=December |pmid=10643689 |doi=10.1038/sj.ijo.0801072|accessdate=19 July 2008}}</ref> |
|||
बहुत सारी ऐसी दवायें और अन्य स्वास्थ्य समस्यायें हैं जिससे मधुमेह की संभावनायें पैदा होती हैं।<ref name=BookDM2008>{{cite book|last=Bethel|first=edited by Mark N. Feinglos, M. Angelyn|title=Type 2 diabetes mellitus : an evidence-based approach to practical management|year=2008|publisher=Humana Press|location=Totowa, NJ|isbn=978-1-58829-794-5|page=462|url=http://books.google.ca/books?id=NctBmHUOV7AC&pg=PA462}}</ref> दवाओं में शामिल हैं: [[ग्लूकोकॉर्टिकॉयड]], [[थायाज़ाइड]], [[बीटाब्लॉकर]], [[अटिपिकल एंटीसायकोटिक]]s,<ref>{{cite journal|last=Izzedine|first=H|coauthors=Launay-Vacher, V, Deybach, C, Bourry, E, Barrou, B, Deray, G|title=Drug-induced diabetes mellitus|journal=Expert opinion on drug safety|date=2005 Nov|volume=4|issue=6|pages=1097–109|pmid=16255667|doi=10.1517/14740338.4.6.1097}}</ref> और [[स्टैटिन]]।<ref>{{cite journal|last=Sampson|first=UK|coauthors=Linton, MF, Fazio, S|title=Are statins diabetogenic?|journal=Current opinion in cardiology|date=2011 Jul|volume=26|issue=4|pages=342–7|pmid=21499090|doi=10.1097/HCO.0b013e3283470359|pmc=3341610}}</ref> वे महिलायें जिनको पहले [[गर्भावस्था मधुमेह]] हुआ है उनमें टाइप 2 मधुमेह होने का जोखिम अधिक है।<ref name=Vij2010/> इससे जुड़ी अन्य स्वास्थ्य समस्याओं में [[ऐक्रोमैग्ली]](महाकायता), [[कुशिंग सिंड्रोम]], [[हाइपरथायरॉडिज्म]](निदान विज्ञान की दृष्टि से थायरॉएड हार्मोन का अत्यधिक उत्पाद), [[फियोक्रोमोसाइटोमा]] और कुछ प्रकार के [[कैंसर]] जैसे [[ग्लूकागोनोमा]]।<ref name=BookDM2008/> [[टेस्टोस्टेरोन]]की कमी भी टाइप 2 मधुमेह से जुड़ी है।<ref name=pmid19444934>{{cite journal |author=Saad F, Gooren L|title=The role of testosterone in the metabolic syndrome: a review |journal=The Journal of Steroid Biochemistry and Molecular Biology |volume=114 |issue=1–2 |pages=40–3 |year=2009 |month=March |pmid=19444934|doi=10.1016/j.jsbmb.2008.12.022}}</ref><ref name=pmid18832284>{{cite journal |author=Farrell JB, Deshmukh A, Baghaie AA |title=Low testosterone and the association with type 2 diabetes |journal=The Diabetes Educator |volume=34 |issue=5|pages=799–806 |year=2008 |pmid=18832284 |doi=10.1177/0145721708323100}}</ref> |
|||
==पैथोफिज़ियोलॉजी (रोग के कारण पैदा हुए क्रियात्मक परिवर्तन)== |
|||
फिर भी, किसी भी जीन संबंधी घटक के अलावा टाइप 2 के विकास में पर्यावरण के कारक (निश्चित रूप से आहार और वजन) बड़ी भूमिका निभाते हैं. एक ही जीन पूल से भिन्न पर्यावरण में जाने वाले लोगों का टाइप 2 जानपदिकरोग प्रकार ग्रहण करने की क्रिया में यह बात देखी जा सकती है. उदाहरण के लिये, मूल देशों में कम लोगों में टाइप 2 होने की तुलना में पाश्चात्य विकसित देशों को प्रवास करने वालों में इसकी अधिकता होना.<ref>कोट्रण, कुमार, कॉलिन्स; '''रॉबिन्स पैथोलॉजिक बेसिस ऑफ़ डिज़ीज़''' , सौण्डर्स छठा संस्करण, 1999; 913-926.</ref> |
|||
टाइप 2 मधुमेह [[इंसुलिन प्रतिरोध]]की सेटिंग में [[बीटा कोशिकाओं]]से अपर्याप्त इंसुलिन उत्पादन के कारण होता है।<ref name=Green2011/> इंसुलिन प्रतिरोध जो कि [[कोशिका (जीवविज्ञान)|कोशिका]] द्वारा इंसुलिन के सामान्य स्तरों को पर्याप्त रूप से प्रतिक्रिया दे पाने की अक्षमता है, मुख्य रूप से मांसपेशियों, जिगर और वसा ऊतकों में होता है।<ref>{{cite book|title=Diabetes mellitus a guide to patient care.|year=2007|publisher=Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-1-58255-732-8|page=15|url=http://books.google.ca/books?id=fiAclxvKblkC&pg=PA15}}</ref> जिगर में आम तौर पर, इंसुलिन ग्लूकोस मुक्ति को रोकता है। हलांकि इंसुलिन प्रतिरोध की सेटिंग में जिगर असंगत रूप से ग्लूकोस को रक्त में छोड़ता है।<ref name=Will2011/> इंसुलिन प्रतिरोध बनाम बीटा कोशिका शिथिलता का अनुपात भिन्न-भिन्न लोगों में भिन्न होता है, कुछ लोगो में प्राथमिक इंसुलिन प्रतिरोध होता है और इंसुलिन निस्सरण में मात्र थोड़ी खराबी होती है जबकि दूसरो में थोड़ा इंसुलिन प्रतिरोध होता है और प्राथमिक रूप से इंसुलिन निस्सरण की कमी होती है।<ref name=Green2011/> |
|||
टाइप 2 मधुमेह और इंसुलिन प्रतिरोध के साथ जुड़े दूसरे संभावित महत्वपूर्ण तंत्रों में [[वसा कोशिकाओं]] के भीतर [[लिपिड]] बढ़ती टूटफूट, [[इनक्रेटिन]]की कमी के प्रति प्रतिरोध, रक्त में [[ग्लूकागॉन]] स्तर, गुर्दों द्वारा पानी और नमक का बढ़ा प्रतिधारण और [[केन्द्रीय तंत्रिका तंत्र]] द्वारा चपापचय का अनुपयुक्त नियंत्रण शामिल है।<ref name=Will2011/> हलांकि इंसुलिन प्रतिरोध वाले सभी लोगों में मधुमेह विकसित नहीं होता है, क्योंकि अग्नाशय संबंधी बीटा कोशिकाओं द्वारा इंसुलिन निस्सरण की क्षति भी जरूरी है।<ref name=Green2011/> |
|||
टाइप 2 मधुमेह का अधिक प्रबल आनुवंशिक पैटर्न होता है. टाइप 2 से ग्रस्त प्रथम दर्जे के संबंधियों वाले लोगों में टाइप 2 होने का काफी अधिक जोखम होता है, जो उन संबंधियों की संख्या के साथ बढ़ता है. [[मोनोजाइगोटिक जुड़वाओं]] में [[कॉनकार्डेंस]] करीब 100% होता है और रोग से ग्रस्त होने वालों के 25% तक लोगों में मधुमेह का पारिवारिक इतिहास होता है. टाइप 2 मधुमेह के विकास से मुख्य रूप से जुड़ी जीनों में ''[[TCF7L2]]'' , ''[[PPARG]]'' , ''[[FTO]]'' , ''[[KCNJ11]]'' , ''[[NOTCH2]]'' , ''[[WFS1]]'' , ''[[CDKAL1]]'' , ''[[IGF2BP2]]'' , ''[[SLC30A8]]'' , ''[[JAZF1]]'' , और ''[[HHEX]]'' शामिल हैं.<ref>{{cite journal |author=Lyssenko V, Jonsson A, Almgren P, ''et al.'' |title=Clinical risk factors, DNA variants, and the development of type 2 diabetes |journal=The New England Journal of Medicine |volume=359 |issue=21 |pages=2220–32 |year=2008 |month=November |pmid=19020324 |doi=10.1056/NEJMoa0801869}}</ref> ''KCNJ11'' ([[पोटेशियम भीतर की ओर रेक्टीफाइंग चैनल]], सबफैमिली J, सदस्य 11), आइलेट एटीपी-संवेदनशील पोटेशियम चैनल Kir6.2 को एनकोड करता है, और ''टीसीएफ7एल2'' (ट्रांसक्रिप्शन फैक्टर 7-लाइक 2) [[प्रोग्लुकोगॉन]] जीन अभिव्यक्ति और इस तरह [[ग्लुकोगॉन सदृश पेप्टाइड-1]] को नियंत्रित करता है.<ref name="Rother">{{cite journal |author=Rother KI |title=Diabetes treatment—bridging the divide |journal=The New England Journal of Medicine |volume=356 |issue=15 |pages=1499–501 |year=2007 |month=April |pmid=17429082 |doi=10.1056/NEJMp078030}}</ref> इसके अलावा मोटापा (जो टाइप 2 मधुमेह का एक स्वतंत्र जोखम कारक है) प्रबल रूप से आनुवंशिक होता है.<ref>{{cite journal |author=Walley AJ, Blakemore AI, Froguel P |title=Genetics of obesity and the prediction of risk for health |journal=Human Molecular Genetics |volume=15 Spec No 2 |issue= |pages=R124–30 |year=2006 |month=October |pmid=16987875 |doi=10.1093/hmg/ddl215}}</ref> |
|||
==निदान== |
|||
[[मोनोजेनिक]] प्रकार, उदा. [[मोडी]], सभी मामलों के 1–5 % तक होते हैं.0 |
|||
विभिन्न आनुवंशिक रोगों में मधुमेह हो सकती है, उदा. [[मयोटोनिक डिस्ट्रॉफी]] और [[फ्रेड्रीच्स एटेक्सिया]]. [[वोल्फ्राम्स सिंड्रोम]] एक [[आटोसोमल रिसेसिव]] विकार है जो सबसे पहले [[बाल्यकाल में परिलक्षित]] होता है. इसमें डायाबिटीज इनसिपिडस, डायाबिटीज मेलिटस, आप्टिक एट्रॉफी, और बहरापन (deafness) होता है, इसलिये इसे संक्षिप्त में DIDMOAD कहा जाता है.<ref name="AMN">{{cite journal |author=Barrett TG |title=Mitochondrial diabetes, DIDMOAD and other inherited diabetes syndromes |journal=Best Practice & Research. Clinical Endocrinology & Metabolism |volume=15 |issue=3 |pages=325–43 |year=2001 |month=September |pmid=11554774 |doi=10.1053/beem.2001.0149}}</ref> |
|||
वसा और ग्लुकोज युक्त आहार के द्वारा समर्थित जीन अभिव्यक्ति तथा मोटे लोगों में पाए जाने वाले शोथ-सबंधित साइटोकाइनों के उच्च स्तरों के परिणाम स्वरूप ऐसी कोशिकाओं की उत्पत्ति होती है जो "कम संख्या में और सामान्य से छोटे आकार के माइटोकॉंड्रिया का निर्माण करती हैं", और इस तरह इन्सुलिन प्रतिरोधक बन जाती हैं.<ref>{{cite news|first=|last=|coauthors=|title=The origin of diabetes Don't blame your genes They may simply be getting bad instructions—from you|year=2009|publisher=Economist|url=http://www.economist.com/sciencetechnology/displayStory.cfm?story_id=14350157}}</ref> |
|||
=== दवाईयां === |
|||
विभिन्न रोगों के उपचार के लिये प्रयुक्त कुछ दवाईयां इन्सुलिन नियंत्रण तंत्र में गतिरोध उत्पन्न कर सकती हैं और इससे संभवतः औषधि-जनित अधिकरक्तशर्करा हो सकती है. इसके कुछ उदाहरण,हर मामले में जीवरसायनिक प्रक्रिया के साथ निम्न हैं - |
|||
* एटिपिकल एंटीसाइकोटिक्स-ये ग्राहक बंधक गुणों को परिवर्तित करते हैं, जिससे इन्सुलिन प्रतिरोध बढ़ जाता है. |
|||
* बीटा-ब्लॉकर्स-ये इन्सुलिन के स्राव को कम करते हैं. |
|||
* कैल्शियम चैनल ब्लॉकर्स-ये साइटोसॉलिक कैल्शियम निकास को बाधित करके इन्सुलिन के स्राव को रोकते हैं. |
|||
* कॉर्टिकोस्टीरायड्स-ये परिधिक इन्सुलिन प्रतिरोध और ग्लुकोनियोजेनेसिस उत्पन्न करते हैं. |
|||
* फ्लोरोक्विनोलोन्स-ये एटीपी संवेदनशील पोटाशियम चैनलों को अवरूद्ध करके इन्सुलिन स्राव में कमी लाते हैं. |
|||
* नियासिन-अधिक मुक्त वसा अम्ल वहन द्वारा इन्सुलिन प्रतिरोधकता को बढ़ाता है. |
|||
* फेनोथायाज़ीन्स-इन्सुलिन स्राव को रोकते हैं. |
|||
* प्रोटियेज़ इनहिबिटर्स-प्रोइन्सुलिन का इन्सुलिन में परिवर्तन को रोकते हैं. |
|||
* सोमाट्रॉपिन-कुछ लोगों में इन्सुलिन के प्रति संवेदनशीलता को कम कर सकते हैं. |
|||
* थायाज़ाइड डाइयूरेटिक्स-हाइपोकैलिमिया के कारण होने वाले इन्सुलिन स्राव को रोकते हैं. ये मुक्त वसा अम्ल वहन द्वारा भी इन्सुलिन प्रतिरोधकता बढ़ाते हैं. |
|||
== विकारीशरीरक्रिया == |
|||
इन्सुलिन प्रतिरोध का मतलब है, इन्सुलिन की मौजूदगी में शरीर की [[कोशिकाओं]] का उचित प्रतिक्रिया न करना. टाइप 1 मधुमेह के प्रतिकूल इन्सुलिन प्रतिरोध सामान्यतः ग्राहक-पश्चात् होता है, अर्थात् यह समस्या इन्सुलिन के उत्पादन से संबंधित न होकर कोशिकाओं के इन्सुलिन के प्रति व्यवहार से संबंधित होती है. |
|||
यह टाइप 1 की अपेक्षा अधिक जटिल समस्या है, किंतु कभी-कभी इसका उपचार अधिक आसान होता है, विशेषकर प्रारंभिक वर्षों में जब इन्सुलिन का आंतरिक उत्पादन अभी भी जारी रहता है. अनुचित तरीके से उपचार की गई टाइप 2 मधुमेह में तीव्र जटिलताएं उत्पन्न हो सकती हैं जिनमें [[गुर्दे की निष्क्रियता]], [[इरेक्टाइल डिस्फंक्शन]], [[अंधापन]], जख्मों का धीरे सूखना (शल्यचिकित्सा के चीरों सहित), और [[धमनियों के रोग]] (कोरोनरी धमनी रोग सहित) शामिल हैं. टाइप 2 का प्रारंभ अधिकतर [[अधेड़ उम्र]] और [[उसके बाद]] होता है, हालांकि अब यह बाल्यकाल के मोटापे और निष्क्रियता के कारण किशोरों और युवा वयस्कों में भी होने लगी है. [[मोडी]] नामक मधुमेह के एक प्रकार को किशोरों में अधिक देखा जा रहा है, लेकिन इसका वर्गीकरण टाइप 2 मधुमेह के रूप में न करके विशिष्ट कारण से हुई मधुमेह के रूप में किया गया है. |
|||
किसी ज्ञात कारण, जैसे अन्य रोगों, ज्ञात [[जीन विकार]], चोट या शल्य चिकित्सा, या दवाईयों के प्रभाव के परिणामस्वरूप हुई मधुमेह को अधिक उपयुक्त रूप से द्वितीयक मधुमेह या विशिष्ट कारण से हुई मधुमेह कहा जाता है. उदाहरणों में शामिल हैं, मोडी या [[हीमोक्रोमेटोसिस]], अग्न्याशय की अपर्याप्तताओं, या कुछ तरह की दवाओं (उदा.लंबे अर्से तक [[स्टीरायड]] का प्रयोग) द्वारा उत्पन्न मधुमेह. |
|||
== निदान == |
|||
{{OGTT}} |
{{OGTT}} |
||
विश्व स्वास्थ्य संगठन |
[[विश्व स्वास्थ्य संगठन]] की मधुमेह (टाइप 1 और टाइप 2 दोनो) की परिभाषा लक्षणों के साथ एक बार उठायी गयी ग्लूकोस रीडिंग के लिये है या निम्नलिखित दो मौकों पर उठाये गये मानों में से एक है:<ref name=who-99>{{Cite web|url=http://www.who.int/diabetes/publications/en/ |author=World Health Organization |title=Definition, diagnosis and classification of diabetes mellitus and its complications: Report of a WHO Consultation. Part 1. Diagnosis and classification of diabetes mellitus |accessdate=29 May 2007}}</ref> |
||
* फास्टिंग प्लाज़मा ग्लूकोस ≥ 7.0 mmol/l (126 mg/dl) |
|||
* निराहार प्लाज्मा ग्लुकोज≥ 7.0 मिलीमॉल/ली (126 मिग्रा/डेली) |
|||
:या |
:या |
||
* [[ |
* [[ग्लूकोस सहिष्णुता परीक्षण]], जो प्लाज़मा ग्लूकोस की मौखिक खुराक के दो घंटे बाद का हो ≥ 11.1 mmol/l (200 mg/dl) |
||
यादृच्छिक रक्त शुगर जो कि 11.1 mmol/l (200 mg/dL) से अधिक हो तथा साथ ही विशिष्ट लक्षण भी हो <ref name=Vij2010/> या एक [[ग्लाइकेटेड हीमोग्लोबीन]] (HbA<sub>1c</sub>) का 6.5% से अधिक होना भी मधुमेह के निदान की एक और विधि है।<ref name=Will2011/> 2009 में एक अंतर्राष्ट्रीय विशेषज्ञ कमेटी जिसमें अमेरिकन डायबिटीज़ एसोसिएशन (IDA) और यूरोपियन एसोसिएशन फॉर दी स्टडी ऑफ डायबिटीज़ (EASD) के प्रतिनिधि शामिल थे, ने यह अनुशंसा की कि ≥6.5% HbA<sub>1c</sub> की सीमा को मधुमेह के निदान के लिये उपयोग किया जाना चाहिये।<!-- <ref name=Expert2009/> --> इस अनुशंसा को अमेरिकन डायबिटीज़ एसोसिएशन द्वारा 2010 में अपनाया गया था।<ref>{{cite journal|author= |title=Diagnosis and classification of diabetes mellitus |journal=Diabetes Care |volume=33 Suppl 1 |issue= Supplement_1|pages=S62–9 |year=2010 |month=January |pmid=20042775 |pmc=2797383 |doi=10.2337/dc10-S062 |url= |last1= American Diabetes |first1= Association}}</ref> सकारात्मक परीक्षणों को तब तक दोहराया जाना चाहिये जब तक कि व्यक्ति में आम लक्षण और रक्त शर्करा >11.1 mmol/l (>200 mg/dl)मात्रा में उपस्थित है।<ref name=Expert2009>{{cite journal|last=International Expert|first=Committee|title=International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes|journal=Diabetes Care|date=2009 Jul|volume=32|issue=7|pages=1327–34|pmid=19502545|doi=10.2337/dc09-9033|pmc=2699715}}</ref> |
|||
मधुमेह के लिये सीमा ग्लूकोस सहिष्णुता परीक्षणों के परिणामों फास्टिंग ग्लूकोस या HbA<sub>1c</sub> और [[रेटिनोपैथी|रेटिना संबंधी समस्याओं]] जैसी जटिलताओं के बीच संबंधों पर आधारित है।<ref name=Will2011/> फास्टिंग या यादृच्छ रक्त शर्करा को ग्लूकोस सहिष्णुता परीक्षण से अधिक वरीयता दी जाती है क्योंकि वे लोगों के लिये अधिक सुविधाजनक हैं।<ref name=Will2011/> HbA<sub>1c</sub> का लाभ यह है कि फास्टिंग की जरूरत नहीं पड़ती है और परिणाम अधिक स्थायी होते है, लेकिन दोष यह है कि परीक्षण रक्त शर्करा के मापन से अधिक महंगा है।<ref>{{cite journal |author=|title=Diagnosis and classification of diabetes mellitus |journal=Diabetes Care |volume=35 Suppl 1 |issue=|pages=S64–71 |year=2012 |month=January |pmid=22187472 |doi=10.2337/dc12-s064 |url= |last1= American Diabetes |first1= Association}}</ref> इस बात का अनुमान है कि संयुक्त राज्य अमरीका में मधुमेह से पीड़ित 20% लोगों को रोग का पता नहीं चलता हैं।<ref name=Will2011/> |
|||
=== जल्दी पहचान के टेस्टों की परिशुद्धता === |
|||
यदि ग्लुकोज के सेवन के 2 घंटों के बाद के कम से कम 11.1 मिलीमॉल/ली (200मिग्रा/डेली) ग्लुकोज स्तर को संदर्भ मानक के रूप में प्रयुक्त किया जाय तो > 7.0 मिलीमॉल/ली (126 मिग्रा/डेली) निराहार प्लाज्मा ग्लुकोज ''स्तर चालू'' मधुमेह का निम्न प्रकार से निदान करता है -<ref name="pmid12558362" /> |
|||
* करीब 50% की [[संवेदनशीलता]] |
|||
* 95% से अधिक [[विशिष्टता]] |
|||
मधुमेह मेलिटस टाइप 2 को [[इंसुलिन प्रतिरोध]] और संबंधित [[इंसुलिन]] के संदर्भ में उच्च रक्त ग्लूकोस द्वारा पहचाना जाता है।<ref name="Pathologic Basis of Disease">{{Cite book | author=Kumar, Vinay; Fausto, Nelson; Abbas, Abul K.; Cotran, Ramzi S. ; Robbins, Stanley L. | authorlink= | title=Robbins and Cotran Pathologic Basis of Disease | year=2005| edition=7th| publisher=Saunders | location=Philadelphia, Pa. | isbn=0-7216-0187-1|pages=1194–1195}}</ref> यह [[मधुमेह मेलिटस टाइप 1]] के विपरीत है जिसमें [[अग्नाशय]] में [[लैन्गरहैंस के आइलेट |आइलेट कोशिकाओं]] के विघटन के कारण पूर्ण इंसुलिन कमी होती है और [[गर्भावस्था मधुमेह]] के भी जो गर्भावस्था के साथ जुड़े उच्च रक्त शर्करा की नयी शुरुआत होता है।<ref name="Green2011"/> टाइप 1 और टाइप 2 मधुमेह में परिस्थितियों के प्रस्तुतिकरण के आधार पर अंतर किया जा सकता है।<ref name=Expert2009/> यदि निदान में किसी तरह का शक है तो [[प्रतिरक्षी]] परीक्षण, टाइप 1 मधुमेह और [[C-पेप्टाइड]] स्तर टाइप 2 मधुमेह की पुष्टि में उपयोगी हो सकती है।<ref>{{cite book|title=Diabetes mellitus a guide to patient care.|year=2007|publisher=Lippincott Williams & Wilkins|location=Philadelphia|isbn=978-1-58255-732-8|page=201|url=http://books.google.ca/books?id=fiAclxvKblkC&pg=PA201}}</ref> |
|||
> 6.7 मिलीमॉल/ली (120 मिग्रा/डेली) ''अक्रमिक'' कैपिलरी रक्त ग्लुकोज ''स्तर चालू'' मधुमेह का निदान निम्न तरह से करता है<ref name="pmid11679454">{{cite journal |author=Rolka DB, Narayan KM, Thompson TJ, ''et al.'' |title=Performance of recommended screening tests for undiagnosed diabetes and dysglycemia |journal=Diabetes Care |volume=24 |issue=11 |pages=1899–903 |year=2001 |pmid=11679454|doi=10.2337/diacare.24.11.1899}}</ref>: |
|||
* [[संवेदनशीलता]] = 75% |
|||
* [[विशिष्टता]] = 88% |
|||
==जांच== |
|||
बढ़ी हुई (5% से अधिक), लेकिन मधुमेह के दायरे से बाहर (7.0% से ऊपर नहीं) [[ग्लायकोसिलेटेड हीमोग्लोबिन]] रिपोर्टें यूएस स्त्री स्वास्थ्य पेशेवरों में ''भावी'' क्लिनिकल मधुमेह की सूचक मानी जाती हैं.<ref name="pmid17679132">{{cite journal |author=Pradhan AD, Rifai N, Buring JE, Ridker PM |title=Hemoglobin A1c predicts diabetes but not cardiovascular disease in nondiabetic women |journal=Am. J. Med. |volume=120 |issue=8 |pages=720–7 |year=2007 |pmid=17679132 |doi=10.1016/j.amjmed.2007.03.022 |pmc=2585540}}</ref> इस अध्ययन में 6% या कम ग्लाइकोसिलेटेड हीमोग्लोबिन वाले 1061 रोगियों में से 177 को 5 वर्षों के भीतर मधुमेह हो गई, जबकि 6.0% या उससे अधिक ग्लाइकोसिलेटेड हीमोग्लोबिन वाले 26281 रोगियों में से 282 को ही मधुमेह हुई. यह 6.0% से अधिक ग्लाकोसिलेटेड हीमोग्लोबिन निम्न के बराबर है - |
|||
कोई भी प्रमुख संगठन मधुमेह के लिये सार्वभौमिक जांच की सिफारिश नहीं करता है क्योंकि इस बात के कोई साक्ष्य नहीं है कि ऐसा कोई प्रोग्राम परिणामों कोबेहतर कर सकेगा।<ref name=Screen09>{{cite journal |author=Valdez R |title=Detecting Undiagnosed Type 2 Diabetes: Family History as a Risk Factor and Screening Tool |journal=J Diabetes Sci Technol |volume=3 |issue=4 |pages=722–6|year=2009 |pmid=20144319 |pmc=2769984 |doi= |url=}}</ref> बिना लक्षणों वाले वे वयस्क जिनमें 135/80 mmHg से अधिक [[रक्तचाप]] है उनमें [[यूनाइटेड स्टेट्स प्रिवेंटिव सर्विसेस टास्क फोर्स]] जांच की सिफारिश करता है।<ref name=US08>{{cite web |url=http://www.uspreventiveservicestaskforce.org/uspstf/uspsdiab.htm |title=Screening: Type 2 Diabetes Mellitus in Adults |year=2008 |work=U.S. Preventive Services Task Force |accessdate=}}</ref> जिनका रक्तचाप कम है, यह स्पष्ट है कि जांच के पक्ष या विपक्ष में सिफारिश के अपर्याप्त साक्ष्य हैं।<ref name=US08/> [[विश्व स्वास्थ्य संगठन]] केवल उन समूहों में जांच की सिफारिश करता है जिनमें उच्च जोखिम है।<ref name=Screen09/> संयुक्त राज्य अमरीका में उच्च जोखिम वाले समूहों में निम्न शामिल हैं: वे जिनकी उम्र 45 साल से अधिक है, वे जिनके [[नज़दीकी रिश्तेदारों]] को मधुमेह है, कुछ जातीय समूह जिनमें हिस्पैनिक, अफ्रीकी-अमरीकी और मूल अमरीकी शामिल हैं, वे जिनमें [[गर्भावधि मधुमेह]], [[पॉलीसिस्टिक अंडाशय सिंड्रोम]], वज़न की अधिकता का इतिहास है और वे जिनसे [[चपापचय सिंड्रोम]]से संबंधित परिस्थितियां जुड़ी हुयी हैं। <ref name="Vij2010" /> |
|||
* [[संवेदनशीलता]] = 16.7% |
|||
* [[विशिष्टता]] = 98.9% |
|||
==रोकथाम== |
|||
=== जल्दी पहचान के लाभ === |
|||
{{Main|Prevention of diabetes mellitus type 2}} |
|||
यूएसपीएसटीएफ घोषणा की प्रकाशन के बाद, एक [[अक्रमित नियंत्रित अध्ययन]] किया गया जिसमें 25 से 40 [[शरीर पिंड सूचकांक]] किलोग्राम में वजन को मीटर मे ऊंचाई के वर्ग से भाग देकर प्राप्त राशि वाले 40 से 70 वर्ष के बीच के पुरूषों और स्त्रियों की उच्च जोखम वाली जनता के रोगियों को [[एकार्बोज]] दी गई. वे अध्ययन के लिये योग्य थे यदि उन्हें [[विश्व स्वास्थ्य संगठन]] के नियमों के अनुसार [[आईजीटी]] हो और [[असामान्य निराहार ग्लुकोज]] (निराहार प्लाज्मा ग्लुकोज ''100'' और 140 मिग्रा/डीएल के बीच या 5.5 और 7.8 मिलीमॉल/ली के बीच) में [[44 लोग (3.3 वर्ष के समय में) पाए गए जिनमें कोई बड़ी हृदय-नलिका घटना]] से बचाने के लिये इलाज की आवश्यकता थी.<ref name="pmid12876091">{{cite journal |author=Chiasson JL, Josse RG, Gomis R, Hanefeld M, Karasik A, Laakso M |title=Acarbose treatment and the risk of cardiovascular disease and hypertension in patients with impaired glucose tolerance: the STOP-NIDDM trial |journal=JAMA |volume=290 |issue=4 |pages=486–94 |year=2003 |month=July |pmid=12876091 |doi=10.1001/jama.290.4.486 |url=http://jama.ama-assn.org/cgi/pmidlookup?view=long&pmid=12876091 |accessdate=19 July 2008}}</ref> |
|||
टाइप 2 मधुमेह की शुरुआत को उपयुक्त पोषकता और नियमित व्यायाम के माध्यम से विलंबित किया या रोका जा सकता है।<ref>{{cite journal|author=Raina Elley C, Kenealy T |title=Lifestyle interventions reduced the long-term risk of diabetes in adults with impaired glucose tolerance |journal=Evid Based Med |volume=13 |issue=6 |pages=173 |year=2008 |month=December|pmid=19043031 |doi=10.1136/ebm.13.6.173 }}</ref><ref>{{cite journal |author=Orozco LJ, Buchleitner AM, Gimenez-Perez G, Roqué I Figuls M, Richter B, Mauricio D |title=Exercise or exercise and diet for preventing type 2 diabetes mellitus|journal=Cochrane Database Syst Rev |volume= |issue=3 |pages=CD003054 |year=2008 |pmid=18646086|doi=10.1002/14651858.CD003054.pub3 |url= |editor1-last=Mauricio |editor1-first=Didac}}</ref> जीवन-शैली संबंधी गंभीर उपाय इसके जोखिम को आधा कर सकते हैं।<ref name=AFP09/> व्यायाम का लाभ व्यक्ति के आरंभिक वजन और व्यायाम के कारण घटे वजन से अप्रभावित रहता है।<ref>{{cite journal|last=O'Gorman|first=DJ|coauthors=Krook, A|title=Exercise and the treatment of diabetes and obesity|journal=The Medical clinics of North America|date=2011 Sep|volume=95|issue=5|pages=953–69|pmid=21855702|doi=10.1016/j.mcna.2011.06.007}}</ref> मात्र आहार संबंधी बदलावों से लाभ के साक्ष्य हलांकि सीमित हैं,<ref>{{cite journal |author=Nield L, Summerbell CD, Hooper L, Whittaker V, Moore H |title=Dietary advice for the prevention of type 2 diabetes mellitus in adults |journal=Cochrane Database Syst Rev |volume= |issue=3 |pages=CD005102 |year=2008 |pmid=18646120 |doi=10.1002/14651858.CD005102.pub2 |url=|editor1-last=Nield |editor1-first=Lucie}}</ref> हरी पत्तेदार सब्ज़ियों की आहार में अधिकता के कुछ साक्ष्य अवश्य हैं <ref>{{cite journal|last=Carter|first=P|coauthors=Gray, LJ, Troughton, J, Khunti, K, Davies, MJ|title=Fruit and vegetable intake and incidence of type 2 diabetes mellitus: systematic review and meta-analysis|journal=BMJ (Clinical research ed.)|date=2010-08-18|volume=341|pages=c4229|pmid=20724400|doi=10.1136/bmj.c4229|pmc=2924474}}</ref>और शर्करा वाले पेयों को पीना सीमित करने के लाभ के भी कुछ साक्ष्य हैं।<ref name=SSB2010/> वे जिनको [[दुर्बल ग्लूकोस सहनशीलता]]है, अकेले आहार तथा व्यायाम या [[मेटफॉर्मिन]] या [[अकार्बोस]] के साथ संयोजन, मधुमेह विकास के जोखिम को कम कर सकता है।<ref name=AFP09/><ref name=AHRQ05>{{cite journal |author=Santaguida PL, Balion C, Hunt D, ''et al.''|title=Diagnosis, prognosis, and treatment of impaired glucose tolerance and impaired fasting glucose |journal=Evid Rep Technol Assess (Summ) |issue=128 |pages=1–11 |year=2005 |month=August |pmid=16194123|url=http://www.ahrq.gov/downloads/pub/evidence/pdf/impglucose/impglucose.pdf |format=PDF}}</ref> जीवनशैली हस्तक्षेप, मेटाफॉर्मिन से अधिक प्रभावी हैं।<ref name=AFP09/> |
|||
==प्रबंधन== |
|||
अन्य अध्ययनों में दिखाया गया है कि जीवनशैली में परिवर्तन,<ref name="pmid17098085">{{cite journal |author=Lindström J, Ilanne-Parikka P, Peltonen M, ''et al.'' |title=Sustained reduction in the incidence of type 2 diabetes by lifestyle intervention: follow-up of the Finnish Diabetes Prevention Study |journal=Lancet |volume=368 |issue=9548 |pages=1673–9 |year=2006 |month=November |pmid=17098085 |doi=10.1016/S0140-6736(06)69701-8 |url=http://linkinghub.elsevier.com/retrieve/pii/S0140-6736(06)69701-8 |accessdate=19 July 2008}}</ref> [[आरलिस्टैट]]<ref>{{cite journal |author=Torgerson JS, Hauptman J, Boldrin MN, Sjöström L |title=XENical in the prevention of diabetes in obese subjects (XENDOS) study: a randomized study of orlistat as an adjunct to lifestyle changes for the prevention of type 2 diabetes in obese patients |journal=Diabetes Care |volume=27 |issue=1 |pages=155–61 |year=2004 |month=January |pmid=14693982 |doi=10.2337/diacare.27.1.155|url=http://care.diabetesjournals.org/cgi/pmidlookup?view=long&pmid=14693982 |accessdate=19 July 2008}}</ref>, और [[मेटफार्मिन]]<ref name="pmid11832527">{{cite journal |author=Knowler WC, Barrett-Connor E, Fowler SE, ''et al.'' |title=Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin |journal=N. Engl. J. Med. |volume=346 |issue=6 |pages=393–403 |year=2002 |month=February |pmid=11832527 |pmc=1370926 |doi=10.1056/NEJMoa012512 |url=http://content.nejm.org/cgi/pmidlookup?view=short&pmid=11832527&promo=ONFLNS19 |accessdate=19 July 2008}}</ref> मधुमेह के शुरू होने में देरी कर सकते हैं. |
|||
{{Further|Diabetes management}} |
|||
टाइप 2 मधुमेह का प्रबंधन जीवनशैली हस्तक्षेप, दूसरे कार्डियोवस्कुलर जोखिम कारकों को कम करने और रक्त ग्लूकोस को सामान्य सीमा में बनाये रखने पर फोकस करता है।<ref name=AFP09>{{cite journal |author=Ripsin CM, Kang H, Urban RJ|title=Management of blood glucose in type 2 diabetes mellitus |journal=Am Fam Physician |volume=79 |issue=1|pages=29–36 |year=2009 |month=January |pmid=19145963 |doi= |url=}}</ref> 2008 में ब्रिटिश [[नेशनल हेल्थ सर्विस]] द्वारा उन लोगों के लिये रक्त ग्लूकोस की स्वयं-निगरानी का सुझाव दिया था जिनमें टाइप 2 मधुमेह का नया निदान हुआ हो,<ref>{{Cite web|title=Clinical Guideline:The management of type 2 diabetes (update)|url=http://www.nice.org.uk/guidance/index.jsp?action=byID&o=11983}}</ref> हलांकि बहु-खुराक इंसुलिन का उपयोग करने वालों में स्वयं-निगरानी के लाभों पर प्रश्नचिह्न हैं।<ref name=AFP09/><ref>{{cite journal|last=Farmer|first=AJ|coauthors=Perera, R, Ward, A, Heneghan, C, Oke, J, Barnett, AH, Davidson, MB, Guerci, B, Coates, V, Schwedes, U, O'Malley, S|title=Meta-analysis of individual patient data in randomised trials of self monitoring of blood glucose in people with non-insulin treated type 2 diabetes.|journal=BMJ (Clinical research ed.)|date=2012 Feb 27|volume=344|pages=e486|pmid=22371867}}</ref> दूसरे कार्डियोवस्कुलर जोखिम कारकों जैसे [[उच्च रक्तचाप]], [[उच्च कोलेस्ट्रॉल]], और [[माइक्रोएल्बुमिनयूरिया]]का प्रबंधन, व्यक्ति के जीवन की संभावना को बढ़ाता है।<ref name=AFP09/> हलांकि, मानक रक्तचाप प्रबंधन (140-160/85-100 mmHg से कम) के विपरीत गंभीर रक्तचाप प्रबंधन (130/80 mmHg से कम) दौरे के जोखिम को थोड़ा कम करता है लेकिन मृत्यु के समग्र जोखिम पर कोई प्रभाव नहीं डालता है।<ref>{{cite journal|last=McBrien|first=K|coauthors=Rabi, DM; Campbell, N; Barnieh, L; Clement, F; Hemmelgarn, BR; Tonelli, M; Leiter, LA; Klarenbach, SW; Manns, BJ|title=Intensive and Standard Blood Pressure Targets in Patients With Type 2 Diabetes Mellitus: Systematic Review and Meta-analysis.|journal=Archives of internal medicine|date=2012 Aug 6|pages=1-8|pmid=22868819}}</ref> |
|||
मानक रक्त शर्करा कम करने (HbA1C of 7-7.9%) के विपरीत गंभीर रक्त शर्करा कम करना (HbA1C<6%) मृत्युदर पर फर्क डालता नहीं दिखता।<ref>{{cite journal|last=Boussageon|first=R|coauthors=Bejan-Angoulvant, T, Saadatian-Elahi, M, Lafont, S, Bergeonneau, C, Kassaï, B, Erpeldinger, S, Wright, JM, Gueyffier, F, Cornu, C|title=Effect of intensive glucose lowering treatment on all cause mortality, cardiovascular death, and microvascular events in type 2 diabetes: meta-analysis of randomised controlled trials|journal=BMJ (Clinical research ed.)|date=2011-07-26|volume=343|pages=d4169|pmid=21791495|doi=10.1136/bmj.d4169|pmc=3144314}}</ref><ref>{{cite journal|last=Webster|first=MW|title=Clinical practice and implications of recent diabetes trials|journal=Current opinion in cardiology|date=2011 Jul|volume=26|issue=4|pages=288–93|pmid=21577100|doi=10.1097/HCO.0b013e328347b139}}</ref> उपचार का लक्ष्य आम तौर पर HbA1C को 7% से कम करना या फास्टिंग ग्लूकोस का मान 6.7 mmol/L (120 mg/dL) से कम करना होता है हलांकि, [[हाइपोग्लाइसीमिया]] और जीवन की संभाव्यता के विशेष जोखिम को शामिल करते हुये ये लक्ष्य पेशेवर क्लीनिक सलाह के बाद बदल भी सकते है।<ref name=Vij2010/> इस बात की अनुशंसा की जाती है कि टाइप 2 मधुमेह से पीड़ित सभी लोगों को नियमित [[ऑप्थैल्मोलॉजिकल|ऑप्थैल्मोलॉजी]] परीक्षण कराने चाहिये।<ref name=Green2011/> |
|||
== जांच == |
|||
मधुमेह की जांच की सिफारिश जीवन के विभिन्न पड़ावों पर कई लोगों, और विभिन्न [[जोखम कारकों]] वालों के लिये की जाती है. स्क्रीनिंग टेस्ट अवसर के अनुसार भिन्न होते हैं और अक्रमित रक्त ग्लुकोज टेस्ट, निराहार रक्त ग्लुकोज टेस्ट, 75 ग्राम ग्लुकोज लेने के दो घंटों के बाद रक्त ग्लुकोज टेस्ट, या अधिक औपचारिक [[ग्लुकोज सह्यता टेस्ट]] हो सकता है. अनेक स्वास्थ्य कार्यकर्ता 40 या 50 वर्ष की उम्र में सभी वयस्कों के लिये और उसके बाद नियमित अवधियों पर जांच की सिफारिश करते हैं. जोखम कारकों, जैसे मोटापा, मधुमेह का [[पारिवारिक इतिहास]], उच्च जोखम वाली [[जाति]] ([[हिस्पैनिक]], [[मूल अमेरिकन]], [[अफ्रो-कैरिबियन]], [[पैसिफिक आईलैंडर]] या [[मावरी]]) के लोगों के लिये इससे भी पहले जांच की सिफारिश की जाती है.<ref name="pmid17215197">{{cite journal |author=Lee CM, Huxley RR, Lam TH, ''et al.'' |title=Prevalence of diabetes mellitus and population attributable fractions for coronary heart disease and stroke mortality in the WHO South-East Asia and Western Pacific regions |journal=Asia Pacific Journal of Clinical Nutrition |volume=16 |issue=1 |pages=187–92 |year=2007 |pmid=17215197}}</ref><ref name="pmid10889785">{{cite journal |author=Seidell JC |title=Obesity, insulin resistance and diabetes—a worldwide epidemic |journal=The British Journal of Nutrition |volume=83 Suppl 1 |issue= |pages=S5–8 |year=2000 |month=March |pmid=10889785 |doi=10.1017/S000711450000088X}}</ref> |
|||
===जीवनशैली=== |
|||
अनेक रोगों में मधुमेह होती है और उनमें जांच की जरूरत पड़ती है. एक आंशिक सूची है-अनैदानिक कुशिंग्स सिंड्रोम,<ref name="pmid18313835" /> [[टेस्टोस्टीरॉन]]<ref name="pmid19444934" /> की कमी, उच्च रक्तचाप, पश्च-गर्भकालीन मधुमेह, [[पॉलिसिस्टिक ओवरी सिंड्रोम]], दीर्घकालिक अग्न्याशयशोथ, [[वसायुक्त यकृत]], सिस्टिक फाइब्रोसिस, अनेक माइटोकांड्रियल नाड़ीविकार और पेशीविकार (जैसे [[MIDD]]), [[मयोटॉनिक डिस्ट्रॉफी]], [[फ्रेड्रिक्स एटेक्सिया]], नवजात हाइपरइनंसुलिनिज्म के कुछ आनुवंशिक प्रकार. अनेक प्रकार की औषधियों के लंबे समय तक प्रयोग से मधुमेह होने का जोखम बढ़ जाता है, जिनमें [[स्टारॉयडों का दीर्घकालिक]] प्रयोग, कुछ [[कीमोथेरेपी]] एजेंट (विशेषकर [[एस्पराजिनेज़]]), व कुछ एंटीसाइकोटिक और मूड स्टेबिलाइज़र (विशेषकर [[फेनोथायाजी़न]] और कुछ [[एटिपिकल एंटीसाइकोटिक]]) शामिल हैं. |
|||
उपयुक्त आहार और व्यायाम मधुमेह की देखभाल की नींव है <ref name=Vij2010/> जिसमें व्यायाम की मात्रा अधिक होने पर बेहतर परिणाम मिलता है।<ref name=Exercise10>{{cite journal |author=Zanuso S, Jimenez A, Pugliese G, Corigliano G, Balducci S |title=Exercise for the management of type 2 diabetes: a review of the evidence |journal=Acta Diabetol|volume=47 |issue=1 |pages=15–22 |year=2010 |month=March |pmid=19495557 |doi=10.1007/s00592-009-0126-3 |url=}}</ref>[[ऐरोबिक्स व्यायाम]] HbA1C में कमीं लाता है और इंसुलिन संवेदनशीलता को बेहतर करता है।<ref name=Exercise10/> [[प्रतिरोध प्रशिक्षण]] भी उपयोगी है और दोनो प्रकार के व्यायामों का संयोजन भी काफी प्रभावी हो सकता है।<ref name=Exercise10/> एक [[मधुमेह संबंधी आहार]] जो वजन में कमी लाने को बढ़ावा देता है महत्वपूर्ण होता है।<ref name=Diet09/> जबकि इसको हासिल करने के लिये सर्वश्रेष्ठ आहार प्रकार को लेकर विवाद है <ref name=Diet09>{{cite journal |author=Davis N, Forbes B, Wylie-Rosett J |title=Nutritional strategies in type 2 diabetes mellitus |journal=Mt. Sinai J. Med. |volume=76 |issue=3 |pages=257–68 |year=2009 |month=June|pmid=19421969 |doi=10.1002/msj.20118 |url=}}</ref> एक [[न्यून ग्लाइसेमिक सूचकांक आहार]] रक्त शर्करा नियंत्रण को बेहतर करने वाला पाया गया है।<ref>{{cite journal |author=Thomas D, Elliott EJ |title=Low glycaemic index, or low glycaemic load, diets for diabetes mellitus |journal=Cochrane Database Syst Rev |volume= |issue=1 |pages=CD006296 |year=2009 |pmid=19160276|doi=10.1002/14651858.CD006296.pub2 |url= |editor1-last=Thomas |editor1-first=Diana}}</ref> कम से कम 6 महीनों तक, सांस्कृतिक रूप से उपयुक्त शिक्षा, टाइप 2 मधुमेह से पीड़ित लोगों को उनकी रक्त शर्करा स्तरों को कम करने में सहायता कर सकती हैं।<ref>{{Cite journal | last1 = Hawthorne | first1 = K. | last2 = Robles | first2 = Y. | last3 = Cannings-John |first3 = R. | last4 = Edwards | first4 = A. G. K. | last5 = Robles | first5 = Yolanda | title = Culturally appropriate health education for Type 2 diabetes mellitus in ethnic minority groups | journal = Cochrane Database Syst Rev | year = 2008 | pages = CD006424 | issue = 3 | id = CD006424 | pmid = 18646153 | doi = 10.1002/14651858.CD006424.pub2 |editor1-last = Robles | editor1-first = Yolanda}}</ref> यदि हल्के मधुमेह से पीड़ित लोगों में जीवनशैली में बदलाव करने से 6 महीने में रक्त शर्करा बेहतर न हो तो दवाओं के उपयोग पर विचार किया जाना चाहिये।<ref name=Vij2010/> |
|||
===दवायें=== |
|||
मधुमेह के निश्चित निदान वाले लोगों की नियमित रूप से जटिलताओं के लिये परीक्षा की जाती है. इसमें [[माइक्रोअल्बूमिनूरिया]] के लिये वार्षिक मूत्र जांच और आंख की [[रेटिना]] की रेटिनोपैथी के लिये जांच शामिल है. |
|||
[[Image:Metformin 500mg Tablets.jpg|thumb|Metformin 500mg tablets]] |
|||
[[मधुमेह विरोधी दवाओं]] के बहुत से वर्ग उपलब्ध हैं। [[मेटामॉर्फिन]] को आम तौर पर प्रथम पंक्ति के उपचार के रूप में अनुशंसित किया जाता है, क्योंकि इस बात के कुछ साक्ष्य मिलते हैं कि यह मृत्यु-दर कम करती है।<ref name=AFP09/> यदि मेटामॉर्फिन पर्याप्त न हो तो, एक अन्य वर्ग का दूसरा मौखिक एजेन्ट उपयोग किया जा सकता है।<ref>{{cite journal|last=Qaseem|first=A|coauthors=Humphrey, LL, Sweet, DE, Starkey, M, Shekelle, P, Clinical Guidelines Committee of the American College of, Physicians|title=Oral pharmacologic treatment of type 2 diabetes mellitus: a clinical practice guideline from the American College of Physicians|journal=Annals of internal medicine|date=2012-02-07|volume=156|issue=3|pages=218–31|pmid=22312141|doi=10.1059/0003-4819-156-3-201202070-00011}}</ref>दवाओं के दूसरे वर्गों में निम्नलिखित शामिल है: [[सल्फोनिलयूरियास]], [[नॉन सल्फोनिलयूरियास सीक्रेटागॉग्स]], [[अल्फा ग्लूकोसिडेस इन्हेबिटर्स]], [[थायाज़ोल्डिनीयोड्स]], [[ग्लूकागॉन-लाइक पेप्टाइड-1 एनालॉग]] और [[डाइपेप्टाइडियल पेप्टिडेज़-4 इन्हेबिटर्स]]।<ref name=AFP09/><ref>{{cite journal |author= |title=Standards of medical care in diabetes--2012|journal=Diabetes Care |volume=35 Suppl 1 |issue= |pages=S11–63 |year=2012 |month=January |pmid=22187469|doi=10.2337/dc12-s011 |url= |last1= American Diabetes |first1= Association}}</ref> मेटामॉर्फिन को उन लोगो पर नहीं उपयोग किया जाना चाहिये जिनको गुर्दे या यकृत की गंभीर समस्या है।<ref name=Vij2010/> [[इंसुलिन]] के इंजेक्शन को दवाओं के साथ दिया जा सकता है या अकेले ही दिया जा सकता है।<ref name=AFP09/> |
|||
अधिकतर लोगों को आरंभिक रूप से [[इंसुलिन]]की जरूरत नहीं पड़ती है।<ref name=Green2011/> जब इसका उपयोग किया जाता है तो रात के समय एक दीर्घ समय तक काम करने वाला फॉर्म्युलेशन आम तौर पर जोड़ा जाता है, जिसके साथ मौखिक दवायें चालू रहती हैं।<ref name=Vij2010/><ref name=AFP09/> फिर खुराकों को प्रभावी होने के लिये बढ़ाया जाता है (रक्त शर्करा स्तर को सही ढ़ंग से नियंत्रित करने के लिये)।<ref name=AFP09/> जब रात को दिया जाने वाला इंसुलिन अपर्याप्त होता है तो बेहतर नियंत्रण के लिये दैनिक इंसुलिन दिन में दो-बार दिया जा सकता है।<ref name=Vij2010/> दीर्घ समय तक काम करने वाले इंसुलिन, [[इंसुलिन ग्लैरजीन|ग्लैरजीन]] और [[इंसुलिन डेटेमिर |डेटेमिर]], न्यूट्रल प्रोटामाइन हेजाडॉर्न [[NPH इंसुलिन|(NPH) इंसुलिन]] से बेहतर नहीं लगता है लेकिन इनको बनाने की लागत महत्वपूर्ण रूप से अधिक होती है, 2010 तक यह लागत प्रभावी नहीं है।<ref>{{cite journal|last=Waugh|first=N|coauthors=Cummins, E, Royle, P, Clar, C, Marien, M, Richter, B, Philip, S|title=Newer agents for blood glucose control in type 2 diabetes: systematic review and economic evaluation|journal=Health technology assessment (Winchester, England)|date=2010 Jul|volume=14|issue=36|pages=1–248|pmid=20646668|doi=10.3310/hta14360}}</ref> वे जो [[गर्भवती]] हैं, उनके लिये इंसुलिन उपचार का बेहतर उपाय है।<ref name=Vij2010/> |
|||
== रोकथाम == |
|||
टाइप 2 मधुमेह के प्रारंभ होने में अकसर उचित पोषण और नियमित व्यायाम द्वारा देरी की जा सकती है.<ref>{{cite journal |author=Raina Elley C, Kenealy T |title=Lifestyle interventions reduced the long-term risk of diabetes in adults with impaired glucose tolerance |journal=Evid Based Med |volume=13 |issue=6 |pages=173 |year=2008 |month=December |pmid=19043031 |doi=10.1136/ebm.13.6.173 }}</ref> |
|||
===शल्यक्रिया=== |
|||
प्रत्यक्ष मधुमेह होने के पहले रोगियों के उपचार से होने वाले फायदों पर शोथ के कारण मधुमेह की रोकथाम में रूचि जगी है. हालांकि [[यूएस प्रिवेंटिव सर्विसेज़ टास्क फोर्स]] ने कहा है कि बिना लक्षण वाले वयस्कों में टाइप 2 मधुमेह,असामान्य ग्लुकोज़ सह्यता या निराहार ग्लुकोज़ के लिये नियमित स्क्रीनिंग की सिफारिश के लिये<ref>[http://www.ahrq.gov/clinic/3rduspstf/ratings.htm ग्रेड I रीकमेन्डेशन]</ref> पर्याप्त सबूत नहीं हैं,<ref name="pmid12558362">{{cite journal |author=Harris R, Donahue K, Rathore SS, Frame P, Woolf SH, Lohr KN |title=Screening adults for type 2 diabetes: a review of the evidence for the U.S. Preventive Services Task Force |journal=Ann. Intern. Med. |volume=138 |issue=3 |pages=215–29 |year=2003 |month=February |pmid=12558362 |url=http://www.annals.org/cgi/pmidlookup?view=long&pmid=12558362 |accessdate=19 July 2008}}</ref><ref name="pmid12558361">{{cite journal |title=Screening for type 2 diabetes mellitus in adults: recommendations and rationale |journal=Ann. Intern. Med. |volume=138 |issue=3 |pages=212–4 |year=2003 |month=February |pmid=12558361 |url=http://www.annals.org/cgi/pmidlookup?view=long&pmid=12558361 |accessdate=19 July 2008 |author1=U.S. Preventive Services Task Force}}</ref> 2003 में प्रकाशित होने के समय यह एक ग्रेड I सिफारिश थी. फिर भी यूएसपीएसटीएफ उच्च रक्तचाप या हाइपरलिपिडीमिया से ग्रस्त वयस्कों में मधुमेह के लिये जांच की सिफारिश करता है.<ref>[http://www.ahrq.gov/clinic/3rduspstf/ratings.htm ग्रेड बी रीकमेन्डेशन]</ref> |
|||
वे लोग जो मोटे हैं उनके मधुमेह उपचार के लिये [[बैरियैट्रिक सर्जरी |वज़न घटाने वाली शल्य क्रिया]] प्रभावी उपाय है।<ref>{{cite journal|last=Picot|first=J|coauthors=Jones, J, Colquitt, JL, Gospodarevskaya, E, Loveman, E, Baxter, L, Clegg, AJ|title=The clinical effectiveness and cost-effectiveness of bariatric (weight loss) surgery for obesity: a systematic review and economic evaluation|journal=Health technology assessment (Winchester, England)|date=2009 Sep|volume=13|issue=41|pages=1–190, 215–357, iii–iv|pmid=19726018|doi=10.3310/hta13410}}</ref> बहुत से लोग शल्य क्रिया के बाद थोड़ी दवा या बिना दवा के सामान्य रक्त शर्करा स्तरों को बनाये रखने में सक्षम रहे हैं <ref>{{cite journal|last=Frachetti|first=KJ|coauthors=Goldfine, AB|title=Bariatric surgery for diabetes management|journal=Current opinion in endocrinology, diabetes, and obesity|date=2009 Apr|volume=16|issue=2|pages=119–24|pmid=19276974|doi=10.1097/MED.0b013e32832912e7}}</ref> और उनमें जीवन का खतरा भी दीर्घ अवधि में घट जाता है।<ref name=Schum2009/> हलांकि कुछ लोगों में शल्य क्रिया के कारण लघु अवधि में जीवन का खतरा 1% से कम होता है।<ref>{{cite journal|last=Colucci|first=RA|title=Bariatric surgery in patients with type 2 diabetes: a viable option|journal=Postgraduate Medicine|date=2011 Jan|volume=123|issue=1|pages=24–33|pmid=21293081|doi=10.3810/pgm.2011.01.2242}}</ref> शल्य क्रिया कब की जाये यह तय करने के लिये [[शरीर भार सूचकांक]] मान का निर्धारण अभी भी अस्पष्ट है।<ref name=Schum2009>{{cite journal|last=Schulman|first=AP|coauthors=del Genio, F, Sinha, N, Rubino, F|title="Metabolic" surgery for treatment of type 2 diabetes mellitus|journal=Endocrine practice : official journal of the American College of Endocrinology and the American Association of Clinical Endocrinologists|date=2009 Sep-Oct|volume=15|issue=6|pages=624–31|pmid=19625245|doi=10.4158/EP09170.RAR}}</ref> हलांकि इस बात की अनुशंसा की जाती है कि यह विकल्प उन लोगों के लिये चुना जाये जो अपने भार और रक्त शर्करा को नियंत्रित कर पाने में सक्षम नहीं हैं।<ref>{{cite journal|last=Dixon|first=JB|coauthors=le Roux, CW; Rubino, F; Zimmet, P|title=Bariatric surgery for type 2 diabetes.|journal=Lancet|date=2012 Jun 16|volume=379|issue=9833|pages=2300-11|pmid=22683132}}</ref> |
|||
==महामारी-विज्ञान== |
|||
2005 में [[एजेंसी फार हैल्थकेयर रिसर्च एण्ड क्वालिटी]] द्वारा प्रस्तुत एक सबूत रिपोर्ट में कहा गया कि,<ref>[http://www.ahrq.gov/clinic/epcindex.htm सबूत की रिपोर्ट]</ref> ऐसे सबूत उपलब्ध हैं जिनके अनुसार संयुक्त आहार और व्यायाम तथा औषधिक उपचार(मेटफार्मिन और एकार्बोज़)आईजीटी लोगों में मधुमेह के बढ़ने से रोकने में प्रभावशाली हो सकते हैं.<ref name="pmid16194123">{{cite journal |author=Santaguida PL, Balion C, Hunt D, ''et al.'' |title=Diagnosis, prognosis, and treatment of impaired glucose tolerance and impaired fasting glucose |journal=Evid Rep Technol Assess (Summ) |issue=128 |pages=1–11 |year=2005 |month=August |pmid=16194123 |url=http://www.ahrq.gov/downloads/pub/evidence/pdf/impglucose/impglucose.pdf |format=PDF|accessdate=19 July 2008}}</ref> |
|||
[[File:Diabetes world map - 2000.svg|thumb|250px|2000 में पूरी दुनिया में (प्रति 1000 निवासियों पर) मधुमेह की उपस्थिति। वैश्विक औसत 2.8% थी। |
|||
{{Multicol}} |
|||
{{legend|#b3b3b3|no data}} |
|||
{{legend|#ffff65|≤ 7.5}} |
|||
{{legend|#fff200|7.5–15}} |
|||
{{legend|#ffdc00|15–22.5}} |
|||
{{legend|#ffc600|22.5–30}} |
|||
{{legend|#ffb000|30–37.5}} |
|||
{{legend|#ff9a00|37.5–45}} |
|||
{{Multicol-break}} |
|||
{{legend|#ff8400|45–52.5}} |
|||
{{legend|#ff6e00|52.5–60}} |
|||
{{legend|#ff5800|60–67.5}} |
|||
{{legend|#ff4200|67.5–75}} |
|||
{{legend|#ff2c00|75–82.5}} |
|||
{{legend|#cb0000|≥ 82.5}} |
|||
{{Multicol-end}} ]] |
|||
2010 में वैश्विक रूप से यह अनुमान था कि 285 मिलियन लोगों को टाइप 2 मधुमेह था जो कुल मधुमेह मामलों का 90% था।<ref name=Will2011>{{cite book|title=Williams textbook of endocrinology.|publisher=Elsevier/Saunders|location=Philadelphia|isbn=978-1-4377-0324-5|pages=1371–1435|edition=12th}}</ref>यह पूरी दुनिया की वयस्क जनसंख्या का लगभग 6% है।<ref name=Mee2007>{{cite journal|last=Meetoo|first=D|coauthors=McGovern, P, Safadi, R|title=An epidemiological overview of diabetes across the world|journal=British journal of nursing (Mark Allen Publishing)|date=2007 Sep 13-27|volume=16|issue=16|pages=1002–7|pmid=18026039}}</ref> मधुमेह [[विकसित दुनिया|विकसित]] और [[विकासशील]] दुनिया, दोनो में आम है।<ref name=Will2011/> हलांकि अविकसित दुनिया में यह आम नहीं है।<ref name=Green2011/> |
|||
कुछ जातीय समूहों में महिलायें अधिक जोखिम वाली स्थिति में होती हैं,<ref name=Will2011/><ref>{{cite journal |author=Abate N, Chandalia M |title=Ethnicity and type 2 diabetes: focus on Asian Indians |journal=J. Diabetes Complicat. |volume=15|issue=6 |pages=320–7 |year=2001 |pmid=11711326 |doi= 10.1016/S1056-8727(01)00161-1|url=}}</ref> जैसे [[दक्षिण एशियाई जातीय समूह|दक्षिण एशियाई]], [[प्रशांत द्वीपवासी]], [[लैटिनोस]] और [[अमरीकी महाद्वीपों के मूल निवासी|मूल अमरीकी]]।<ref name=Vij2010/> ऐसा कुछ जातीय समूहों में [[पश्चिमी जीवनशैली]] के प्रति बढ़ी हुयी संवेदनशीलता के कारण हो सकता है।<ref>{{cite journal|last=Carulli|first=L|coauthors=Rondinella, S, Lombardini, S, Canedi, I, Loria, P, Carulli, N|title=Review article: diabetes, genetics and ethnicity|journal=Alimentary pharmacology & therapeutics|date=2005 Nov|volume=22 Suppl 2|pages=16–9|pmid=16225465|doi=10.1111/j.1365-2036.2005.02588.x}}</ref> पारंपरिक रूप से वयस्कों का रोग माना जाने वाला टाइप 2 मधुमेह का अब बच्चों में निदान बढ़ रहा है ऐसा [[बचपन के मोटापे|मोटापे]] की दरों में वृद्धि के समांतर हो रहा है।<ref name=Will2011/> संयुक्त राज्य अमरीका में किशोरों में अक्सर टाइप 2 मधुमेह का टाइप 1 मधुमेह के रूप में निदान हो रहा है।<ref name=Green2011/> |
|||
[[दूध]] का संबंध भी मधुमेह की रोकथाम से दर्शाया गया है. चोइ और अन्य द्वारा 41,254 पुरूषों में किये गए एक प्रश्नावली अध्ययन,जिसमें 12 वर्ष तक अनुसरण भी किया गया,में यह संबंध देखा गया. इस अध्ययन में यह पाया गया कम वसा युक्त [[दुग्ध-उत्पाद]] में प्रचुर आहार पुरूषों में टाइप 2 मधुमेह के जोखम को कम कर सकता है. हालांकि इन फायदों को दूध के उपयोग से जोड़ा जा रहा है,फिर भी आहार का प्रभाव शरीर के समूचे स्वास्थ्य को प्रभावित करने वाला केवल एक कारक है.<ref> |
|||
{{cite journal |
|||
|author = Choi HK, Willett WC, Stampfer P, Vasson MP, Maubois JL, Beaufrere B |
|||
|title = Dairy consumption and risk of type 2 diabetes mellitus in men |
|||
|journal = Archives of Internal Medicine |
|||
|volume = 165 |
|||
|pages = 997–1003 |
|||
|year = 2005 |
|||
|accessdate = 2009-10-29 |
|||
|doi = 10.1001/archinte.165.9.997 |
|||
|pmid = 15883237 |
|||
|issue = 9 |
|||
}}</ref> |
|||
1985 में मधुमेह पीड़ितों की संख्या का अनुमान 30 मिलियन था जो कि 1995 में बढ़कर 135 मिलियन हो गया और 2005 में 217 मिलियन।<ref name=Epi2006>{{cite journal|last=Smyth|first=S|coauthors=Heron, A|title=Diabetes and obesity: the twin epidemics|journal=Nature Medicine|date=2006 Jan|volume=12|issue=1|pages=75–80|pmid=16397575|doi=10.1038/nm0106-75}}</ref> ऐसा विश्वास है कि यह वृद्धि मुख्य रूप से वैश्विक रूप से उम्र में वृद्धि, व्यायाम में कमीं और मोटापे की दर में वृद्धि के कारण है।<ref name=Epi2006/> वे पांच देश जहां पर 2000 में मधुमेह के सबसे अधिक रोगी थे वे हैं: भारत 31.7 मिलियन, चीन 20.8 मिलियन, संयुक्त राज्य अमरीका 17.7 मिलियन, इंडोनेशिया 8.4 मिलियन और जापान 6.8 मिलियन।<ref name = "Wild 2004">{{cite journal |author=Wild S, Roglic G, Green A, Sicree R, King H |title=Global prevalence of diabetes: estimates for the year 2000 and projections for 2030 |journal=Diabetes Care |volume=27 |issue=5|pages=1047–53 |year=2004 |month=May |pmid=15111519|doi= 10.2337/diacare.27.5.1047|url=}}</ref> इसको [[विश्व स्वास्थ्य संगठन]] द्वारा वैश्विक [[महामारी]] के रूप में मान्यता दी गयी है।<ref>{{cite web|title=Diabetes Fact sheet N°312|url=http://www.who.int/mediacentre/factsheets/fs312/en/|work=World Health Organization|accessdate=9 January 2012|month=Aug|year=2011}}</ref> |
|||
=== जीवनशैली === |
|||
कई मामलों में टाइप 2 मधुमेह का जोखम आहार में परिवर्तन और शारीरिक व्यायाम बढ़ाकर कम किया जा सकता है.<ref name="pmid17098085">{{cite journal |author=Lindström J, Ilanne-Parikka P, Peltonen M, ''et al.'' |title=Sustained reduction in the incidence of type 2 diabetes by lifestyle intervention: follow-up of the Finnish Diabetes Prevention Study |journal=Lancet |volume=368 |issue=9548 |pages=1673–9 |year=2006 |month=November |pmid=17098085 |doi=10.1016/S0140-6736(06)69701-8}}</ref><ref name="Knowler">{{cite journal |author=Knowler WC, Barrett-Connor E, Fowler SE, ''et al.'' |title=Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin |journal=The New England Journal of Medicine |volume=346 |issue=6 |pages=393–403 |year=2002 |month=February |pmid=11832527 |pmc=1370926 |doi=10.1056/NEJMoa012512}}</ref><ref>{{cite doi|10.1016/S0140-6736(09)61457-4}}</ref> [[अमेरिकन डायाबिटीज एसोसियेशन]] स्वस्थ वजन बनाए रखने,प्रति सप्ताह कम से कम 2½ घंटे व्यायाम करने(अनेक बार तेजी से चलना काफी है),नियंत्रित मात्रा में वसा का प्रयोग,और पर्याप्त रेशा(उदा.संपूर्ण अनाज से) खाने की सिफारिश करता है. |
|||
==इतिहास== |
|||
इस विषय में अपर्याप्त सबूत है कि कम [[ग्लाइसीमिक इंडेक्स]] वाले आहार खाने से लाभ होता है,यद्यपि इस बारे में सिफारिशें की गई हैं और आहार बतलाए गए हैं.<ref>{{cite journal |author=Bantle JP, Wylie-Rosett J, Albright AL, ''et al.'' |title=Nutrition recommendations and interventions for diabetes—2006: a position statement of the American Diabetes Association |journal=Diabetes Care |volume=29 |issue=9 |pages=2140–57 |year=2006 |month=September |pmid=16936169 |doi=10.2337/dc06-9914}}</ref> |
|||
{{Main|History of diabetes}} |
|||
मधुमेह उन पहले रोगों में से एक है जिनका वर्णन <ref>{{cite book|last=Ripoll|first=Brian C. Leutholtz, Ignacio|title=Exercise and disease management|publisher=CRC Press|location=Boca Raton|isbn=978-1-4398-2759-8|page=25|url=http://books.google.ca/books?id=eAn9-bm_pi8C&pg=PA25|edition=2nd|date=2011-04-25}}</ref> [[सिरका|c.]] [[आम युग|BCE]] 1500 की मिस्री पांडुलिपि में “अत्यधिक मूत्र विसर्जन” के रूप में किया गया है।"<ref name=History2010/> ऐसा विश्वास है कि पहले वर्णित मामले टाइप 1 मधुमेह के हैं।<ref name=History2010>{{cite book|last=editor|first=Leonid Poretsky,|title=Principles of diabetes mellitus|year=2009|publisher=Springer|location=New York|isbn=978-0-387-09840-1|page=3|url=http://books.google.ca/books?id=i0qojvF1SpUC&pg=PA3|edition=2nd}}</ref> लगभग इसी समय भारतीय चिकित्सकों नें भी इस रोग की पहचान की थी और इसे “मधुमेह” या “हनी यूरिन” के रूप में वर्गीकृत किया था ऐसा यह देखने का बाद किया था कि रोगी के मूत्र के पास चीटिंयां एकत्र हो रही थीं।<ref name=History2010/> शब्द "डायबिटीज़" या "गुज़र जाना" को सबसे पहले 230 BCE में ग्रीक [[अपोलोनियस (चिकित्सक)|मेम्फिज़ के पोलोनियस]]द्वारा इस्तेमाल किया गया था।<ref name=History2010/> यह रोग [[रोमन साम्राज्य के दौरान]] बेहद कम होता था और [[गालेन]] ने कहा कि उन्होने अपने पूरे कैरियर के दौरान ऐस रोग से पीड़ित सिर्फ दो लोगों को देखा था।<ref name=History2010/> |
|||
टाइप 1 और टाइप 2 मधुमेह को सबसे पहले भारतीय चिकित्सक सुश्रुत और चरक द्वारा 400-500 ईस्वी में पहचाना गया था जिसमें से टाइप 1 युवाओं से और टाइप 2 अधिक वजन से संबंधित था।<ref name=History2010/> शब्द "मेलिटस" या "शहद से" सबसे पहले ब्रिंटन जॉन रोल द्वारा 1700 के अंत में [[डायबेटस इन्सिपिडस]] से अंतर करने के लिये उपयोग किया गया था जो कि बार-बार मूत्र उत्सर्जन से संबंधित है।<ref name=History2010/>प्रभावी उपचार बीसवी सदी के शुरुआती हिस्से तक विकसित नहीं किया जा सका था। जब कनेडियाई [[फ्रेडरिक बैन्टिंग]]और [[चार्ल्स हरबर्ट बेस्ट|चार्ल्स बेस्ट]] ने इंसुलिन को 1921 तथा 1922 में खोजा था।<ref name=History2010/> इसके बाद दीर्घ प्रभावी NPH इंसुलिन को 1940 में विकसित किया गया था।<ref name=History2010/> |
|||
बहुत कम संतृप्त वसा वाले आहार इन्सुलिन प्रतिरोधक और मधुमेह से ग्रस्त होने के जोखम को कम करते हैं.<ref name="Barnard 2007">{{cite book|last=Barnard|first=Neal|coauthors=|year=2007|chapter=13|title=Dr. Neal Barnard's Program for Reversing Diabetes: The Scientifically Proven System for Reversing Diabetes Without Drugs|publisher=Rodale/Holtzbrinck Publishers|location=New York, NY|isbn=978-1-59486-528-2|isbn-status=May be invalid – please double check}}</ref><ref name="pmid19386029">{{cite journal |author=Barnard ND, Katcher HI, Jenkins DJ, Cohen J, Turner-McGrievy G |title=Vegetarian and vegan diets in type 2 diabetes management |journal=Nutrition Reviews |volume=67 |issue=5 |pages=255–63 |year=2009 |month=May |pmid=19386029 |doi=10.1111/j.1753-4887.2009.00198.x}}</ref> ऐसे अध्ययन समूह भागीदार जिनके शारीरिक गतिविधि स्तर और आहार,धूम्रपान,और मद्यपान की आदतें कम जोखम वाले समूह में थीं,उनमें मधुमेह 82% कम पाया गया.<ref name="Mozaffarian D, Kamineni A, Carnethon M, Djoussé L, Mukamal KJ, Siscovick D 2009 798–807" /> आहार-चलन और मधुमेह की घटना के एक और अध्ययन के अनुसार,मांस के संतप्त वसा और वसा-प्रचुर दुग्ध उत्पादों से भरपूर आहारों की जगह अहाइड्रोजनित मार्गरीन,फलियों और बीजों सहित वनस्पति तेलों से प्रचुर आहारों का सेवन करना चाहिये. आंशिक रूप से हाइड्रोजनित वसाओं का सेवन कम से कम करना चाहिये.<ref name="Fat2009" /> |
|||
==संदर्भ== |
|||
अनेक अध्ययनों में कतिपय आहारों के सेवन या कुछ दवाईयों और टाइप 2 मधुमेह के कुछ पहलुओं के बीच संबंधों को दर्शाया गया है. माताओं में रोग के टाइप 2 की रोकथाम का संबंध स्तनपान से भी हो सकता है.<ref name="JAMA2005-Stuebe">{{cite journal |author=Stuebe AM, Rich-Edwards JW, [[Walter Willett|Willett WC]], [[JoAnn E. Manson|Manson JE]], Michels KB |title=Duration of lactation and incidence of type 2 diabetes |journal=JAMA |volume=294 |issue=20 |pages=2601–10 |year=2005 |month=November |pmid=16304074 |doi=10.1001/jama.294.20.2601}}</ref> |
|||
{{Reflist|30em}} |
|||
==बाहरी कड़ियां== |
|||
=== दवाईयां === |
|||
<!--========================({{No More Links}})============================ |
|||
कुछ अध्ययनों में पूर्वाग्रही रोगियों में [[मेटफार्मिन]],<ref name="Knowler" />[[रोज़िग्लिटाज़ोन]]<ref>{{cite journal |author=Gerstein HC, Yusuf S, Bosch J, ''et al.'' |title=Effect of rosiglitazone on the frequency of diabetes in patients with impaired glucose tolerance or impaired fasting glucose: a randomised controlled trial |journal=Lancet |volume=368 |issue=9541 |pages=1096–105 |year=2006 |month=September |pmid=16997664 |doi=10.1016/S0140-6736(06)69420-8}}</ref> या [[वलसार्टान]] के रोकथामक प्रयोग द्वारा मधुमेह के विकास को धीमा होते दर्शाया गया है.<ref>{{cite journal |author=Kjeldsen SE, Julius S, Mancia G, ''et al.'' |title=Effects of valsartan compared to amlodipine on preventing type 2 diabetes in high-risk hypertensive patients: the VALUE trial |journal=Journal of Hypertension |volume=24 |issue=7 |pages=1405–12 |year=2006 |month=July |pmid=16794491 |doi=10.1097/01.hjh.0000234122.55895.5b}}</ref> [[हाइड्रॉक्सीक्लोरोक्विन]] पा रहे [[गठिया से पीड़ित]] रोगियों में मधुमेह की घटना 77% कम पाई गई,हालांकि इसकी प्रक्रिया स्पष्ट नहीं है.<ref>{{cite journal |author=Wasko MC, Hubert HB, Lingala VB, ''et al.'' |title=Hydroxychloroquine and risk of diabetes in patients with rheumatoid arthritis |journal=JAMA |volume=298 |issue=2 |pages=187–93 |year=2007 |month=July |pmid=17622600 |doi=10.1001/jama.298.2.187}}</ref> वजन की कमी होने या न होने पर भी मेटफार्मिन की अपेक्षा जीवनशैली परिवर्तन मधुमेह की रोकथाम में अधिक प्रभावशाली हैं.<ref>{{cite journal |author=Knowler WC, Fowler SE, Hamman RF, ''et al.'' |title=10-year follow-up of diabetes incidence and weight loss in the Diabetes Prevention Program Outcomes Study |journal=Lancet |volume=374 |issue=9702 |pages=1677–86 |year=2009 |month=November |pmid=19878986 |doi=10.1016/S0140-6736(09)61457-4 |url=}}</ref> |
|||
| PLEASE BE CAUTIOUS IN ADDING MORE LINKS TO THIS ARTICLE. WIKIPEDIA | |
|||
| IS NOT A COLLECTION OF LINKS NOR SHOULD IT BE USED FOR ADVERTISING. | |
|||
== उपचार == |
|||
| | |
|||
{{Main|Diabetes management}} |
|||
| Excessive or inappropriate links WILL BE DELETED. | |
|||
उपचार न करने पर मधुमेह टाइप 2 एक दीर्घकालिक,वर्धमान रोग होता है,लेकिन ऐसे अच्छे उपचार अब उपलब्ध हैं जो इस रोग के अब तक टाले न जा सकने वाले परिणामों को धीमा या पूरी तरह से होने से रोक सकते हैं. अकसर,इस रोग को वर्धमान माना जाता है क्यौंकि रक्त शर्करा के गलत उपचार के कारण अनेक बिगड़ने वाली समस्याएं उत्पन्न हो सकती हैं. लेकिन यदि रक्त शर्करा को उचित प्रकार से नियंत्रित किया गया तो यह रोग,एक सीमित हद तक, ठीक हो सकता है-यानी,रोगियों को [[नाड़ीविकार]],[[अंधेपन]],या कोई और उच्च रक्त शर्करा से संबंधित समस्या का अधिक जोखम नहीं होता,हालांकि इसमें निहित मुद्दे, रक्तशर्करा-आधिक्य को सीधे तरीके से निपटाया नहीं गया है. 2005 में [[यूसीएलए]] में किये गए एक अध्ययन में दिखाया गया कि आहार और व्यायाम के [[प्रितकिन कार्यक्रम]] ने मधुमेह और पूर्वमधुमेह से ग्रस्त लोगों को एक समूह में केवल तीन हफ्तों में नाटकीय सुधार लाया,जिससे करीब आधे लोगों में रोग के सबूत खत्म हो गए.<ref> |
|||
| See [[Wikipedia:External links]] & [[Wikipedia:Spam]] for details. | |
|||
[http://jap.physiology.org/cgi/content/full/100/5/1439 "शारीरिक गतिविधि और पुराने रोगों के लिए पथ्य हस्तक्षेप: जल्द ही पक्का हो पाएगा?"], फ्रैंक डब्लू. बूथ और मनु वी. चक्रवर्ती, जे एपेल साइओल, 1 मई 2006; 100(5): 1439-1440.</ref> |
|||
| | |
|||
<ref>रॉबर्ट्स सीके, वोन डी, प्रूथी एस, कर्टोविक एस, सिंधु आरके, वज़ीरी एनडी और बर्नार्ड आरजे. [http://jap.physiology.org/cgi/content/abstract/100/5/1657 "][http://jap.physiology.org/cgi/content/abstract/100/5/1657 इफेक्ट ऑफ़ अ शॉर्ट-टर्म डाइट एण्ड एक्सरसाइज़ इंटरवेंशन ऑन ऑक्सीडेटिव स्ट्रेस, इन्फ्लेमेशन, एमएमपी-9 (MMP-9) और मोनोसाईट केमोटैटिक एक्टिविटी इन मेन विथ मेटलिक सिन्ड्रम फैक्टर्स"], जे ऐपल साइओल 100: 1657-1665, 2006. 15 दिसंबर 2005 में पहला प्रकाशित</ref> |
|||
| If there are already plentiful links, please propose additions or | |
|||
<ref>[http://www.newscientist.com/article/dn8577-threeweek-diet-curbs-diabetes.html "तीन सप्ताह के आहार नियंत्रण डायबटीज़"], [[न्यू साइंटिस्ट]], शायोनी भट्टाचार्य द्वारा 13 जनवरी 2006.</ref> |
|||
| replacements on this article's discussion page, or submit your link | |
|||
| to the relevant category at the Open Directory Project (dmoz.org) | |
|||
उपचार के दो मुख्य लक्ष्य हैं - |
|||
| and link back to that category using the {{dmoz}} template. | |
|||
# मृत्यु दर और रूग्णता(चुनी हुई मधुमेह की समस्याओं से) में कमी लाना |
|||
=======================({{No More Links}})=============================--> |
|||
# जीवन की गुणवत्ता का संरक्षण |
|||
{{Sister project links|display=Diabetes mellitus}} |
|||
पहले लक्ष्य को अच्छे रक्तशर्करा नियंत्रण द्वारा प्राप्त किया जा सकता है(अर्थात्,सामान्य रक्त स्तरों के पास); मधुमेह के दुष्प्रभावों की तीव्रता में कमी को कई बड़े [[चिकित्सकीय अध्ययनों]] में बहुत अच्छी तरह से दर्शाया गया है और निर्विवाद रूप से स्थापित किया जा चुका है. दूसरे लक्ष्य को अकसर (विकसित देशों में)मधुमेह के स्वास्थ्य कार्यकर्ताओं की टीमों(सामान्यतः चिकित्सक,पीए,नर्स,आहार विशेषज्ञ या प्रमाणित मधुमेह शिक्षक) के समर्थन और ध्यान द्वारा संभाला जाता है. एंडोक्रिनोलाजिस्ट,पारिवारिक चिकित्सक और जनरल इंटर्निस्ट ऐसे विशेषज्ञ चिकित्सक हैं जो मधुमेह से ग्रस्त लोगों का इलाज करते हैं. जानकार रोगी सहभागिता चिकित्सकीय सफलता के महत्वपूर्ण है और इसलिये रोगी शिक्षा इस प्रयत्न का विशिष्ट पहलू है. |
|||
*{{dmoz|Health/Conditions_and_Diseases/Endocrine_Disorders/Pancreas/Diabetes/Type_2}} |
|||
* [http://diabetes.niddk.nih.gov/ National Diabetes Information Clearinghouse] |
|||
टाइप 2 का शुरू में आहार में परिवर्तन और व्यायाम,और विशेषकर मोटे रोगियों में वजन में कमी लाकर उपचार किया जाता है. चिकित्सकीय दृष्य को सुधारने के लिये आवश्यक वजन में कमी की मात्रा अकसर जरा सी होती है (2-5 किग्रा या 4.4-11पौंड); यह अवश्य रूप से अभी कम समझे गए वसा ऊतक गतिविधि के पहलुओं के कारम होता है, जैसे रसायनिक संकेत (विशेषकर पेट के अवयवों के भीतर और उनके चारों ओर के वसा ऊतक में). अनेक मामलों में,ऐसे प्रारंभिक प्रयास इन्सुलिन संवेदनशीलता को काफी हद तक वापस ला सकते हैं. कुछ मामलों में कड़ा आहार नियंत्रण पर्याप्त रूप से रक्तशर्करा स्तरों को नियंत्रित कर सकता है. |
|||
* [http://www.cdc.gov/diabetes/ Centers for Disease Control (Endocrine pathology)] |
|||
मधुमेह की शिक्षा चिकित्सकीय सुश्रूषा का अनिवार्य घटक है. |
|||
=== लक्ष्य === |
|||
टाइप 2 मधुमेह के रोगियों के उपचार के लक्ष्य [[रक्त ग्लुकोज]],[[रक्तचाप]] और [[वसापदार्थों]] के प्रभावशाली नियंत्रण से संबंध रखते हैं जिससे मधुमेह से संबंधित दीर्घकालिक परिणामों के जोखम को न्यूनतम किया जा सके. इनके विषय में विभिन्न राष्ट्रीय और अंतर्राष्ट्रीय मधुमेह एजेंसियों द्वारा निर्गमित [[क्लिनिकल प्रैक्टिस मार्गदर्शिका]] में बतलाया गया है. |
|||
ये लक्ष्य हैं - |
|||
* Hb<sub>A1c</sub> of 6%<ref name="pmid16373931">{{cite journal |title=Standards of medical care in diabetes--2006 |journal=Diabetes Care |volume=29 Suppl 1 |pages=S4–42 |year=2006 |month=January |pmid=16373931 |url=http://care.diabetesjournals.org/cgi/pmidlookup?view=long&pmid=16373931 |accessdate=19 July 2008 |author1=American Diabetes}}</ref> to 7.0%<ref name="pmidpending">{{cite journal |author=Qaseem A, Vijan S, Snow V, Cross JT, Weiss KB, Owens DK |title=Glycemic control and type 2 diabetes mellitus: the optimal hemoglobin A1c targets. A guidance statement from the American College of Physicians |journal=Ann. Intern. Med. |volume=147 |issue=6 |pages=417–22 |year=2007 |month=September |pmid=17876024 |url=http://www.annals.org/cgi/content/full/147/6/417 |accessdate=19 July 2008}}</ref> |
|||
* [[भोजन के पहले का रक्त]] ग्लुकोज-4.0 से 6.0 मिलीमॉल/ली(72 से 108 मिग्रा/डीएल)<ref name="CanadianDiabetesGuidelines">{{cite web |url=http://www.diabetes.ca/cpg2003/chapters.aspx |title=Clinical Practice Guidelines |accessdate=19 July 2008}}</ref> |
|||
* [[भोजन के 2-घंटे बाद का रक्त]] ग्लुकोज-5.0 से 8.0 मिलीमॉल/ली(90 से 144 मिग्रा/डीएल)<ref name="CanadianDiabetesGuidelines" /> |
|||
अधिक उम्र वाले रोगियों में [[अमेरिकन जीरियाट्रिक सोसाइटी]] द्वारा दी गई [[क्लिनिकल प्रैक्टिस मार्गदर्शन]] के अनुसार-कमजोर बूढ़े वयस्कों के लिये,जिनकी जीने की अपेक्षा 5 वर्ष से कम हो और जिनमें तीव्र रक्तशर्करा नियंत्रण के जोखम फायदों से अधिक महत्व रखते हों,Hb<sub>A1c</sub> का कम कड़ा 8% का लक्ष्य उचित है.<ref name="pmid12694461">{{cite journal |author=Brown AF, Mangione CM, Saliba D, Sarkisian CA |title=Guidelines for improving the care of the older person with diabetes mellitus |journal=J Am Geriatr Soc |volume=51 |issue=5 Suppl Guidelines |pages=S265–80 |year=2003 |month=May |pmid=12694461 |doi=10.1046/j.1532-5415.51.5s.1.x |url=http://www.blackwell-synergy.com/openurl?genre=article&sid=nlm:pubmed&issn=00028614&date=2003&volume=51&issue=5%20Suppl%20Guidelines&spage=S265 |accessdate=19 July 2008}}</ref> |
|||
=== जीवनशैली परिवर्तन === |
|||
;व्यायाम |
|||
सितंबर 2007 में,[[युनिवर्सिटी आफ कैल्गेरी]] और [[युनिवर्सिटी आप ओटावा]] द्वारा किये गए एक संयुक्त [[अक्रमीकृत नियंत्रित अध्ययन]] में पाया गया कि - टाइप 2 मधुमेह में केवल एयरोबिक या प्रतिरोधी ट्रेनिंग रक्तशर्करा नियंत्रण में सुधार लाती है,लेकिन सुधार सबसे अधिक दोनो की संयुक्त ट्रेनिंग में ही होता है.<ref name="pmid17876019">{{cite journal |author=Sigal RJ, Kenny GP, Boulé NG, ''et al.'' |title=Effects of aerobic training, resistance training, or both on glycemic control in type 2 diabetes: a randomized trial |journal=Ann. Intern. Med. |volume=147 |issue=6 |pages=357–69 |year=2007 |pmid=17876019 |url=http://www.annals.org/cgi/content/full/147/6/357}} [http://www.annals.org/cgi/content/summary/147/6/357 गैर-तकनीकी सारांश]</ref><ref>{{cite news |url=http://www.time.com/time/health/article/0,8599,1662683,00.html?xid=newsletter-weekly |title=Study: The Best Exercise for Diabetes|publisher=Time Inc|author=Song S|accessdate=28 September 2007 | date=17 September 2007}}</ref> संयुक्त कार्यक्रम द्वारा एचबीए1सी में 0.5 प्रतिशत बिंदु की कमी आई. अन्य अध्ययनों में यह सिद्ध हुआ कि व्यायाम की आवश्यक मात्रा बड़ी या तीव्र होना आवश्यक नहीं है बल्कि नियमित और लगातार होनी चाहिये. उदा.हर दूसरे दिन तेजी से 45 मिनट पैदल चलना. |
|||
सैद्धांतिक रूप से,व्यायाम लाभदायक है क्यौंकि व्यायाम से कतिपय [[लाइगैंडों]] का निर्गम होता है जिनके कारण आंतरिक [[एंडोसोमों]] से जीएलयूटी4 का कोशिका झिल्ली में निर्गम होता है. इन्सुलिन,जो टाइप 2 मधमेह के रोगियों में प्रभावकारी रूप से कार्य नहीं करता,जीएलयूटी4 को झिल्ली में रखने में सहायक होता है. व्यायाम एड्रीनलीन द्वारा ग्लुकोज के अंतर्ग्रहण में,इन्सुलिन से स्वतंत्र,मदद भी करता है. |
|||
;आहार प्रबंधन |
|||
{{Main|Diabetic diet}} |
|||
आहार में ग्लुकोज सेवन को सीमित और नियंत्रित करके,और इस तरह रक्त ग्लुकोज स्तरों का नियंत्रण करने से टाइप 2 के रोगियों को,विशेषकर रोग के विकास प्रारंभिक चरण में, राहत मिलती है. इसके अलावा,वजन में कमी लाने की सलाह दी जाती है और टाइप 2 मधुमेह के रोगियों के लिये अकसर मददगार होती है. डायबिटीज के उपचार [[अलसी]] बहुत कारगर है। |
|||
=== रक्त ग्लुकोज का नियंत्रण === |
|||
{{Main|Blood glucose monitoring}} |
|||
रक्त ग्लुकोज का स्वतःपरीक्षण शायद कुछ मामलों,यानी टाइप 2 मधुमेह के बिना इन्सुलिन के उपचार के अच्छी तरह से नियंत्रित रोगियों में, परिणामों को सुधार नहीं सकता है.<ref name="pmid17591623">{{cite journal |author=Farmer A, Wade A, Goyder E, ''et al.'' |title=Impact of self monitoring of blood glucose in the management of patients with non-insulin treated diabetes: open parallel group randomised trial |journal=BMJ|volume=335|issue=7611|pages=132|year=2007 |pmid=17591623 |doi=10.1136/bmj.39247.447431.BE |pmc=1925177}}</ref> फिर भी, ऐसे रोगियों में जिनमें यह उचित रक्त शर्करा नियंत्रण में मदद कर सकता है, इसकी प्रबल सिफारिश की जाती है और यदि ऐसा होता है तो यह खर्च व्यर्थ नहीं जाता. शरीर की रक्तशर्करा दशा के बारे में ताजा जानकारी का यह एकमात्र स्रोत है,क्यौंकि भोजन,व्यायाम और दवाई(आहार और व्यायाम दोनों के अनुसार मात्रा और लेने का समय),और दूसरी ओर,दिन का समय,दबाव (मानसिक और शारीरिक),संक्रमण,आदि पर निर्भर परिवर्तन तेजी से और कई बार होते हैं. |
|||
[[नेशनल इंस्टीट्यूट फार हैल्थ ऐण्ड क्लिनिकल एक्सेलैंस]](नाइस),यूके ने 30 मई 2008 को मधुमेह के लिये ताजी सिफारिशें प्रस्तुत की हैं. उनके अनुसार नए निदान किये गए टाइप 2 मधुमेह के लोगों को एक रचनात्मक स्व-प्रबंधित शिक्षा योजना का हिस्सा होना चाहिये.<ref>{{cite web|title=Clinical Guideline:The management of type 2 diabetes (update)|url=http://www.nice.org.uk/guidance/index.jsp?action=byID&o=11983}}</ref> लेकिन हाल में किये गए एक अध्ययन में पाया गया कि अतिरिक्त [[हृदयनलिका रोग]] के जोखम वाले रोगियों में तेजी से रक्त ग्लुकोज को कम (6% से कम) करने की उपचार विधि लाभ से अधिक हानि पहुंचा सकती है,और कुछ रोगियों में गहन रक्त ग्लुकोज नियंत्रण के लाभ सीमित महसूस होते हैं.<ref>{{cite journal|author=Gerstein, H. C., M. E. Miller, ''et al.'' |title=Effects of intensive glucose lowering in type 2 diabetes.|journal=New England Journal of Medicine, the |issue=358(24) |pages=2545–59 |year=2008 |pmid=18539917|volume=358|doi=10.1056/NEJMoa0802743}}</ref><ref>http://www.cdc.gov/diabetes/pubs/pdf/ndfs_2007.pdf</ref> |
|||
=== दवाएँ === |
|||
टाइप 2 मधुमेह के लिये कई दवाईयां उपलब्ध हैं-अधिकांश टाइप 1 मधुमेह के रोगियों के लिये अनुपयुक्त या खतरनाक हैं. वे विभिन्न वर्गों में बंटी हैं और समान नहीं हैं,न ही वे एक दूसरे की जगह सरलता से इस्तेमाल की जा सकती हैं. सभी चिकित्सक की सिफारिश पर ही खरीदी जा सकती हैं. |
|||
आजकल टाइप 2 मधुमेह के लिये प्रयुक्त दवाईयों में से एक, [[बाइगुओनाइड]] [[मेटफार्मिन]] है;यह प्राथमिक रूप से ग्लाइकोजन भंडारों से रक्त ग्लुकोज के निर्गम को कम करके और द्वितीयक तौर पर शरीर के ऊतकों में कोशिकाओं में ग्लुकोज ग्रहण को थोड़ा बढ़ा कर काम करता है. ऐतिहासिक और वर्तमान रूप में सबसे अधिक प्रयुक्त दवाएं [[सल्फोनिलयूरिया]] समूह की हैं,जिनके कई सदस्यों([[ग्लाईबेनक्लेमाइड]] और [[ग्लिक्लाजाइड]] सहित) को बड़े पैमाने पर प्रयोग किया जाता है;ये अग्न्याशय द्वारा ग्लुकोज-उत्तेजित इन्सुलिन स्राव बढ़ाती हैं और इस तरह [[इन्सुलिन प्रतिरोध]] होने पर भी रक्त ग्लुकोज को कम करती हैं. |
|||
नए औषधि वर्गों में शामिल हैं - |
|||
* [[थायाजोलिडीनडयोन]]([[टीज़ेडडी]])([[रोज़िग्लिटाजोन]],[[पयोग्लिटाज़ोन]],और [[ट्रोग्लिटाज़ोन]]—अंतिम दवा को यूएस बाजार से सिस्टेमिक एसिडोसिस के अधिक जोखम के कारण निकाल लिया गया था). ये जीन एक्सप्रेशन को प्रभावित करके ऊतकों की इन्सुलिन संवेदनशीलता को बढ़ाते हैं. |
|||
* [[α-ग्लुकोसिडेज़ इनहिबिटर्स]]([[एकार्बोज़]] और [[मिग्लिटॉल]])जो ग्लकोज युक्त पोषजों के अवशोषम में बाधा डालते हैं,जिससे अवशोषित ग्लुकोज की मात्रा में कमी(या कम से कम धीमापन) आती है. |
|||
* [[मेग्लिटिनाइड्स]],जो इन्सुलिन निर्गम को तेजी से उत्तेजित करते हैं ([[नैटीग्लाइनाइड]],[[रिपाग्लाइनाइड]],और उनके एनालॉग) ; ये भोजन के साथ लिये जा सकते हैं-सल्फोनिलयूरियाओं के विपरीत,जो कि भोजन के पहले(कभी-कभी दवा के अनुसार कुछ घंटे पहले) लेने होते हैं. |
|||
* पेप्टाइड एनालॉग जो विभिन्न तरीकों से कार्य करते हैं - |
|||
** o इनक्रेटिन मिमेटिक्स जो अन्य प्रभावों के अलावा बीटा कोशिकाओं से इन्सुलिन उत्पादन को बढ़ाते हैं. इनमें ग्लुकागॉन सदृश पेप्टाइड(जीएलपी) एनालॉग [[एक्सीनाटाइड]] शामिल है,जिसे कभी-कभी ''छिपकली का थूक'' कहा जाता है क्यौंकि यह पहली बार [[गिला मॉन्स्टर]] की लार में पाया गया था. |
|||
** o [[डाईपेप्टिडाइल पेप्टिडेज़]]-4(डीपीपी-4)[[इनहिबिटर्स]]([[सिटाग्लिप्टिन]]) इनक्रेटिन स्तरों को उनके निष्क्रियीकरण दर को कम करके बढ़ाते हैं. |
|||
** o एमाइलिन एगोनिस्ट एनालॉग,जो आमाशय के खाली होने की दर को घटाता है और ग्लुकागॉन को दबाता है([[प्रैमलिनटाइड]]). |
|||
==== मौखिक ==== |
|||
अक्रमित नियंत्रित अध्ययनों के पुनरावलोकन में याया गया कि [[मेटफार्मिन]] और द्वितीय पीढ़ी के सल्फोनिलयूरिया टाइप 2 मधुमेह के अधिकांश रोगियों द्वारा पसंद की जाने वाली दवाईयां हैं,विशेषकर उनके लिये,जो रोग की शुरूआती दशा में होते हैं.<ref>बोलेन एस एट अल. व्यवस्थित की समीक्षा करें: [http://www.annals.org/cgi/content/full/0000605-200709180-00178v1 तुलनात्मक प्रभावशीलता और टाइप 2 डायबटीज़ मेलिटस के लिए मौखिक दवाओं की सुरक्षा]. एन इन्टर्न मेड 2007; 147:6 |
|||
</ref> इनमें से अधिकांश एजेंटों के प्रति क्रिया का कुछ समय बाद फेल हो जाना भी अज्ञात नहीं है-एक [[अक्रमित नियमित अध्ययन]] में मधुमेह विरोधी दवा के प्रारंभिक चुनाव की तुलना की गई है जिसमें पाया गया कि-5 वर्षों के बाद मोनोथेरेपी के फेल होने की घटना रोजिग्लिटाजोन के साथ 15%,मेटफार्मिन के साथ 21%,और ग्लाईबुराइड के साथ 34% है.<ref name="pmid17145742"> |
|||
{{cite journal |author=Kahn SE, Haffner SM, Heise MA, ''et al.'' |title=Glycemic durability of rosiglitazone, metformin, or glyburide monotherapy |journal=N. Engl. J. Med. |volume=355 |issue=23 |pages=2427–43 |year=2006 |pmid=17145742 |doi=10.1056/NEJMoa066224}} |
|||
</ref> इनमें से रोजिग्लिटाजोन के प्रयोग करने वालों में वजन में अधिक वृद्धि और सूजन दर्शाई गई.<ref name="pmid17145742" /> रोजिग्लिटाजोन हदय-नलिका के रोगों से मत्यु का जोखम बढा सकती है,हालांकि इसके कारण स्पष्ट नहीं हैं.<ref name="nejm-rosiglitazone"> |
|||
{{cite web |url=http://content.nejm.org/cgi/content/full/NEJMoa072761 |title=NEJM -- Effect of Rosiglitazone on the Risk of Myocardial Infarction and Death from Cardiovascular Causes |accessdate=21 May 2007}} |
|||
</ref> पयोग्लिटाजोन और रोजिग्लिटाजोन हड्डियों के टूटने का जोखम भी बढ़ा सकते हैं.<ref name="fda-actos"> |
|||
{{cite web |url=http://www.fda.gov/medwatch/safety/2007/safety07.htm#actos |title=MedWatch - 2007 Safety Information Alerts (Actos (pioglitazone))|accessdate=21 May 2007}} |
|||
</ref><ref name="fda-rosiglitazone">{{cite web |url=http://www.fda.gov/medwatch/safety/2007/safety07.htm#rosiglitazone |title=MedWatch - 2007 Safety Information Alerts (Rosiglitazone) |accessdate=21 May 2007}} |
|||
</ref> |
|||
हृदय की निष्क्रियता से ग्रस्त रोगियों में भी [[मेटफार्मिन]] सबसे सह्य दवा है.<ref name="pmid17761999">{{cite journal |author=Eurich DT, McAlister FA, Blackburn DF, ''et al.'' |title=Benefits and harms of antidiabetic agents in patients with diabetes and heart failure: systematic review |journal=BMJ |volume=335 |issue=7618 |pages=497 |year=2007 |pmid=17761999 |doi=10.1136/bmj.39314.620174.80 |pmc=1971204}}</ref> |
|||
उपलब्ध दवाईयों की भिन्नता से असमंजस हो सकता है और टाइप 2 मधुमेह के रोगियों में रोग की भिन्नता इस समस्या को बढ़ा सकती है. वर्तमान में,टाइप 2 मधुमेह के रोगियों के लिये दवाईयों का चुनाव सीधा-साधा नहीं है और अधिकतर मामलों में बार-बार प्रयोग और समायोजन के तत्व होते हैं. |
|||
==== इंजेक्शन द्वारा दिये जाने वाले पेप्टाइड एनालॉग ==== |
|||
[[डीपीपी-4 इनहिबिटर्स]] अन्य मधुमेह-विरोधी दवाओं की तुलना में एचबीए1सी को 0.74%(बिंदु) तक कम करते हैं.<ref name="pmid17622601">{{cite journal |author=Amori RE, Lau J, Pittas AG |title=Efficacy and safety of incretin therapy in type 2 diabetes: systematic review and meta-analysis |journal=JAMA |volume=298 |issue=2 |pages=194–206 |year=2007 |pmid=17622601 |doi=10.1001/jama.298.2.194 |url=http://jama.ama-assn.org/cgi/pmidlookup?view=long&pmid=17622601}}</ref> जीएलपी-1 एनालॉगों से वजन में कमी आई और अधिक पेट के दुष्प्रभाव हुए,जबकि डीपीपी-4 इनहिबिटरों से वजन में कोई अंतर नहीं आया और संक्रमण व सिरदर्द का जोखम बढ़ा,लेकिन दोनो ही वर्ग अन्य मधुमेह विरोधी दवाईयों के लिये विकल्प प्रस्तुत करते नजर आते हैं. |
|||
==== इन्सुलिन ==== |
|||
विरल मामलों में,यदि [[मधुमेह विरोधी दवाईयां]] काम न करें(अर्थात् चिकित्सकीय लाभ रूक जाए),तो इन्सुलिन उपचार सामान्य या उसके करीब ग्लुकोज स्तर बनाए रखने के लिये -सामान्यतः मौखिक दवा उपचार के अतिरिक्त-आवश्यक हो सकता है.<ref>{{cite report|title=Diabetes|publisher=MyOptumHealth|url= http://www.myoptumhealth.com/portal/Information/item/Insulin+and+Diabetes+Q_and_A?archiveChannel=Home%2FArticle&clicked=true | accessdate=Jan 21, 2010 }}</ref><ref>{{cite report|title=Diabetes and Medication|publisher=Diabetes New Zealand|url=http://www.diabetes.org.nz/living_with_diabetes/type_2_diabetes/medication | accessdate=Jan 21, 2010 }}</ref> |
|||
इन्सुलिन की कुल दैनिक आवश्यक मात्रा 0.6 यूनिट/किग्रा है.<ref name="pmid10068412" /> लेकिन,सर्वोत्तम समय और कुल मात्रा आहार(रचना,मात्रा और समय) और इन्सुलिन प्रतिरोध के स्तर पर निर्भर करती है. इन्सुलिन की प्रारंभिक मात्रा के मार्गदर्शन के लिये अधिक जटिल आकलन निम्न हैं:<ref name="pmid2951066">{{cite journal |author=Holman RR, Turner RC |title=A practical guide to basal and prandial insulin therapy |journal=Diabet. Med. |volume=2 |issue=1 |pages=45–53 |year=1985 |month=January |pmid=2951066 |doi=10.1111/j.1464-5491.1985.tb00592.x|accessdate=19 July 2008}}</ref> |
|||
* पुरूषों के लिये,(निराहार प्लाज्मा ग्लुकोज(मिलीमॉल/ली)-5) x2) x(वजन(किग्रा) ÷(14.3xऊंचाई(मी)—ऊंचाई(मी) |
|||
* स्त्रियों के लिये,(निराहार प्लाज्मा ग्लुकोज(मिलीमॉल/ली)-5) x2) x(वजन(किग्रा) ÷(13.2xऊंचाई(मी)—ऊंचाई(मी) |
|||
प्रारंभिक इंसुलिन पद्धति अकसर रोगी को रक्त ग्लुकोज प्रोफाइल पर निर्भर होती है.<ref name="pmid16847295">{{cite journal |author=Mooradian AD, Bernbaum M, Albert SG |title=Narrative review: a rational approach to starting insulin therapy |journal=Ann. Intern. Med. |volume=145 |issue=2 |pages=125–34 |year=2006 |month=July |pmid=16847295 |accessdate=19 July 2008}}</ref> शुरू में मौखिक दवाईयों से ठीक न हो रहे मरीजों को रात में इंसुलिन दी जाती है.<ref name="pmid1406860">{{cite journal |author=Yki-Järvinen H, Kauppila M, Kujansuu E, ''et al.'' |title=Comparison of insulin regimens in patients with non-insulin-dependent diabetes mellitus |journal=N. Engl. J. Med. |volume=327 |issue=20 |pages=1426–33 |year=1992 |month=November |pmid=1406860 |accessdate=19 July 2008}}</ref> रात की इंसुलिन [[सल्फोनिलयूरिया]] की अपेक्षा [[मेटफार्मिन]] के साथ बेहतर काम करती है.<ref name="pmid10068412">{{cite journal |author=Yki-Järvinen H, Ryysy L, Nikkilä K, Tulokas T, Vanamo R, Heikkilä M |title=Comparison of bedtime insulin regimens in patients with type 2 diabetes mellitus. A randomized, controlled trial |journal=Ann. Intern. Med. |volume=130 |issue=5 |pages=389–96 |year=1999 |month=March |pmid=10068412 |url=http://www.annals.org/cgi/pmidlookup?view=long&pmid=10068412 |accessdate=19 July 2008}}</ref> रात की इन्सुलिन की मात्रा(आईयू/प्रतिदिन) निराहार रक्त ग्लुकोज स्तर(मिलीमॉल/ली) के बराबर होनी चाहिये. यदि निराहार ग्लुकोज मिग्रा/डीएल में हो तो उसे मिलीमॉल में बदलने के लिये 0.05551 से गुणा करें.<ref name="pmid9761809">{{cite journal |author=Kratz A, Lewandrowski KB |title=Case records of the Massachusetts General Hospital. Weekly clinicopathological exercises. Normal reference laboratory values |journal=N. Engl. J. Med. |volume=339 |issue=15 |pages=1063–72 |year=1998 |month=October |pmid=9761809 |doi=10.1056/NEJM199810083391508|url=http://content.nejm.org/cgi/pmidlookup?view=short&pmid=9761809&promo=ONFLNS19 |accessdate=19 July 2008}}</ref> |
|||
जब रात में दी गई इन्सुलिन अपर्याप्त हो तो निम्न विकल्प उपलब्ध हैं - |
|||
* • लघु और मध्यम क्रियाशील इनंसुलिन के निश्चित अनुपात वाली पूर्वमिश्रित इन्सुलिन;यह दीर्घ क्रिया वाली इन्सुलिन से अधिक असरकारी होती है,लेकिन इससे अधिक अल्परक्तशर्करा होती है.<ref name="pmid17890232">{{cite journal |author=Holman RR, Thorne KI, Farmer AJ, ''et al.'' |title=Addition of biphasic, prandial, or basal insulin to oral therapy in type 2 diabetes |journal=N. Engl. J. Med. |volume=357 |issue=17 |pages=1716–30 |year=2007 |month=October |pmid=17890232 |doi=10.1056/NEJMoa075392 |url=http://content.nejm.org/cgi/pmidlookup?view=short&pmid=17890232&promo=ONFLNS19 |accessdate=19 July 2008}}</ref><ref name="pmid15677776">{{cite journal |author=Raskin P, Allen E, Hollander P, ''et al.'' |title=Initiating insulin therapy in type 2 Diabetes: a comparison of biphasic and basal insulin analogs |journal=Diabetes Care |volume=28 |issue=2 |pages=260–5 |year=2005 |month=February |pmid=15677776 |doi=10.2337/diacare.28.2.260|url=http://care.diabetesjournals.org/cgi/pmidlookup?view=long&pmid=15677776 |accessdate=19 July 2008}}</ref>.<ref name="pmid15823767">{{cite journal |author=Malone JK, Kerr LF, Campaigne BN, Sachson RA, Holcombe JH |title=Combined therapy with insulin lispro Mix 75/25 plus metformin or insulin glargine plus metformin: a 16-week, randomized, open-label, crossover study in patients with type 2 diabetes beginning insulin therapy |journal=Clin Ther |volume=26 |issue=12 |pages=2034–44 |year=2004 |month=December |pmid=15823767 |doi=10.1016/j.clinthera.2004.12.015 |url=http://linkinghub.elsevier.com/retrieve/pii/S0149-2918(04)00085-2 |accessdate=19 July 2008}}</ref> बाईफेजिक इन्सुलिन की प्रारंभिक कुल दैनिक मात्रा 10 यूनिट हो सकती है अगर निराहार प्लाज्मा ग्लुकोज स्तर 180 मिग्रा/डीएल हों और 12 यूनिट,अगर निराहार प्लाज्मा ग्लुकोज 180मिग्रा/डीएल से ऊपर हो.<ref name="pmid15677776" /> निश्चित अनुपात के इन्सुलिन के अनुमापन के लिये एक गाइड उपलब्ध है.<ref name="pmid16847295" /> |
|||
* • दीर्घ प्रभाव वाले [[इन्सुलिन जैसे ग्लार्जीन]] और [[इन्सुलिन डेटेमिर]]. [[कॉक्रेन कोलाबोरेशन]] द्वारा [[अक्रमित नियमित]] [[अध्ययनों के विश्लेषण]] में टाइप 2 मधुमेह के रोगियों में दीर्घ प्रभाव वाले इन्सुलिन एनालॉगों के उपचार से बहुत कम नैदानिक लाभ पाया गया.<ref name="pmid17443605">{{cite journal |author=Horvath K, Jeitler K, Berghold A, ''et al.'' |title=Long-acting insulin analogues versus NPH insulin (human isophane insulin) for type 2 diabetes mellitus |journal=Cochrane Database Syst Rev |issue=2 |pages=CD005613 |year=2007 |pmid=17443605 |doi=10.1002/14651858.CD005613.pub3 |accessdate=19 July 2008}}</ref> हाल में ही ,एक अक्रमित नियमित अध्ययन में पाया गया कि यद्यपि दीर्घ प्रभाव वाले इन्सुलिन कम असरकारी होते हैं,फिर भी उनके साथ अल्परक्तशर्करा की घटनाएं भी कम होती हैं.<ref name="pmid17890232" /> |
|||
* • टाइप 2 मधुमेह में इन्सुलिन पम्प उपचार शनै-शनै लोकप्रिय होता जा रहा है.एक मौलिक प्रकाशित अध्ययन में रक्त शर्करा की कमी के अलावा लाइलाज नाड़ीविकार दर्द में गहन लाभ और यौन कर्म में भी सुधार का सबूत देखा गया है.<ref name="pmid19698065">{{cite journal |author=Jothydev Kesavadev, Shyam Balakrishnan, Ahammed S,Sunitha Jothydev, ''et al.'' |title=Reduction of glycosylated hemoglobin following 6 months of continuous subcutaneous insulin infusion in an Indian population with type 2 diabetes|journal=Diabetes Technol Ther |volume=11 |issue=8 |pages=517–521|year=2009 |pmid=19698065|accessdate=2 November 2009 |doi=10.1089/dia.2008.0128}}</ref> |
|||
=== गैस्ट्रिक बाईपास सर्जरी === |
|||
[[गैस्ट्रिक बाईपास]] प्रक्रियाएं आजकल एक [[पूर्वनिश्चित पद्धति]] के रूप में किये जा रहे है और कोई विश्वभर में स्वीकृत एल्गोरिदम नहीं है जिससे यह निश्चित किया जा सके कि कौन शल्यचिकित्सा के उपयुक्त है. मधुमेह के रोगी में,कुछ प्रकारों में इन्सुलिन प्रतिरोध की रोकथाम 99-100% होती है और टाइप 2 मधुमेह में 80-90 % नैदानिक सुधार या कमी आती है. 1991 में [[एनआईएच]] (नैशनल इंस्टीट्यूट्स आफ हैल्थ)कन्सेन्सस डेवलपमेंट कान्फ्रेंस आन गैस्ट्रोइंटेस्टिनल सर्जरी फार ओबेसिटी ने प्रस्तावित किया कि उचित रोगी में शल्य चिकित्सा के लिये [[शरीर पिंड सूचकांक]](बीएमआई) की सीमा को 40 से घटा कर 35 कर देनी चाहिये. हाल ही में,[[अमेरिकन सोसाइटी आफ बेरियाट्रिक सर्जरी]](एएसबीएस)और एएसबीएस फाइंडेशन ने सलाह दी है कि तीव्र सहरूग्णताओं की उपस्थिति में बीएमआई की सीमा 30 कर देनी चाहिये.<ref name="pmid18212321">{{cite journal |author=Cummings DE, Flum DR |title=Gastrointestinal surgery as a treatment for diabetes |journal=JAMA |volume=299 |issue=3 |pages=341–3 |year=2008 |pmid=18212321 |doi=10.1001/jama.299.3.341 |url=http://jama.ama-assn.org/cgi/pmidlookup?view=long&pmid=18212321}}</ref> स्वीडिश ओबीज़ सब्जेक्ट्स स्टडी के प्रकाशन के बाद से टाइप 2 मधुमेह में गैस्ट्रिक बाईपास सर्जरी के पात्र के बारे में विवाद उठ खड़ा हुआ है. सबसे बड़ी प्रत्याशित श्रेणी में गैस्ट्रिक बाइपास के बाद के रोगी में टाइप 2 मधुमेह की घटना में कमी 2 वर्षों(असमानता अनुपात 0.14 था) और 10 वर्षों([[असमानता अनुपात]] 0.25 था) पर दिखाया गया है.<ref name="pmid17509385">{{cite journal |author=Folli F, Pontiroli AE, Schwesinger WH |title=Metabolic aspects of bariatric surgery |journal=Med. Clin. North Am. |volume=91 |issue=3 |pages=393–414, x |year=2007 |pmid=17509385 |doi=10.1016/j.mcna.2007.01.005 |url=http://linkinghub.elsevier.com/retrieve/pii/S0025-7125(07)00006-5}}</ref> |
|||
ग्रीनविले (यूएस) के गैस्ट्रिक बाईपास रोगियों के 20 वर्षों के अध्ययन में पाया गया कि सर्जरी के पहले टाइप 2 मधुमेह से ग्रस्त लोगों को सामान्य ग्लुकोज स्तर बनाए रखने के लिये अब इन्सुलिन या मौखिक औषधियों की जरूरत नहीं थी. सर्जरी करवाने वाले कई लोगों के वजन में तेजी से कमी आई. जिन 20% में बाईपास सर्जरी से लाभ नहीं हुआ,वे अधिक उम्र के थे और उन्हें मधुमेह 20 साल पहले हुई थी.<ref>[http://www.diabeteshealth.com/read/2005/04/01/4261.html गैस्ट्रिक बाईपास सर्जरी - डायबटीज़ स्वास्थ्य]</ref> |
|||
जनवरी 2008 में,जरनल आफ [[अमेरिकन मेडिकल एसोसियेशन]](जामा) ने टाइप 2 मधुमेह वाले मोटे रोगी में लैपरोस्कोपिक एडजस्टेबल [[गैस्ट्रिक बैंडिंग]] और परम्परागत मेडिकल उपचार की तुलना के लिये किये गए एक अक्रमित नियंत्रित अध्ययन का प्रकाशन किया. एक अक्रमित नियंत्रित अध्ययन के अनुसार पिछले दो वर्षों में निदान किये गए रोगियों में लैपरोस्कोपिक गैस्ट्रिक बैंडिंग से टाइप 2 मधुमेह से छुटकारा मिल गया.<ref name="pmid18212316">{{cite journal |author=Dixon JB, O'Brien PE, Playfair J, ''et al.'' |title=Adjustable gastric banding and conventional therapy for type 2 diabetes: a randomized controlled trial |journal=JAMA |volume=299 |issue=3 |pages=316–23 |year=2008 |pmid=18212316 |doi=10.1001/jama.299.3.316 |url=http://jama.ama-assn.org/cgi/pmidlookup?view=long&pmid=18212316}}</ref> [[अपेक्षित जोखम कमी]] 69.0%. इस अध्ययन में शामिल लोगों के समान जोखम वाले रोगियों के लिये इससे [[जोखम में कमी]] 60% होती है. एक को लाभ मिलने के लिये 1.7 रोगियों का उपचार होना चाहिये.([[उपचार के लिये आवश्यक संख्या]] = 1.7). इन परिणामों को टाइप 2 मधुमेह के अधिक या कम जोखम वाले रोगियों के लिये समायोजित करने के लिये यहां [http://medinformatics.uthscsa.edu/calculator/calc.shtml?calc_rx_rates.shtml?eer=27.0&cer=87.0 क्लिक करें]. |
|||
इन परिणामों से अभी तक टाइप 2 मधुमेह के रोगियों के सर्जिकल उपचार के लिये नैदानिक आदर्श उत्पन्न नहीं हुआ है,क्यौंकि इसकी क्रियाविधि अभी स्पष्ट नहीं है. परिणामस्वरूप,टाइप 2 मधुमेह के सर्जिकल इलाज को अभी प्रायोगिक स्तर पर ही समझा जाना चाहिये. |
|||
== जानपदिकरोगविज्ञान == |
|||
[[युनाइटेड स्टेट्स]] में मधुमेह से ग्रस्त 23.6 मिलियन लोगों के होने का अनुमान है जिनमें से 17.9मिलियन लोगों का निदान हो चुका है,<ref>अमेरिकन डायबिटीज एसोसिएशन शीर्षक = डायबटीज़ की व्याप्तता और पूर्व डायबटीज़ कुल =http://www.diabetes.org/diabetes-statistics/prevalence.jsp | accessdate =2008-11-29</ref> जिनमें से 90% लोगों को टाइप 2 है.<ref>इन्ज़ुच्ची एसई, शेर्विन आरएस, टाइप 2 डायबटीज़ मेलिटस की सुरक्षा. एंडोक्रिनोल मेटाब क्लीन एन ऐम 34 (2205) 199-219.</ref> 1990 से 2005 में प्रसार दर के दोगुना होने से [[सीडीसी]] ने इसे [[महामारी]] की संज्ञा दी है.<ref>{{Cite book | last =Gerberding | first =Julie Louise | title =Diabetes | date =2007-05-24 | publisher =Centres for Disease Control | place=Atlanta | url =http://www.cdc.gov/nccdphp/publications/aag/ddt.htm | accessdate =2007-09-14}}</ref> |
|||
परम्परागत रूप से वयस्कों का रोग मानी जाने वाली टाइप 2 मधुमेह का निदान बच्चों में आहार के ढंग<ref>[http://www.nih.gov/news/pr/nov2007/niddk-13.htm डायबटीज़ दरों युवाओं में बढ़ रही हैं] [[NIH]], 13 नवंबर 2007</ref> व बचपन की जीवनशैली में बदलाव के कारण बढ़ती मोटापे की दर के समानांतर ही होने लगा है.<ref>स्टेनबर्गर जे. मौरन ए, होंग सीपी, डॉ याकूब जूनियर, सिनैको एआर: बचपन में मोटापन के वयस्कता इंसुलिन प्रतिरोध और युवा में भविष्यवाणी का मोटापा. जे पेडाइटर 138:469-473, 2001</ref> |
|||
मधुमेह के सभी उत्तर अमेरिकी मामलों में से लगभग 90-95% टाइप 2 हैं और 65 वर्ष से अधिक की जनता का करीब 20% मधुमेह टाइप 2 से ग्रस्त है.<ref name="nature">{{cite journal |author=Zimmet P, Alberti KG, Shaw J |title=Global and societal implications of the diabetes epidemic |journal=Nature |volume=414 |issue=6865 |pages=782–7 |year=2001 |month=December |pmid=11742409 |doi=10.1038/414782a |url=http://www.nature.com/nature/journal/v414/n6865/abs/414782a.html |accessdate=19 July 2008}}</ref> विश्व के अन्य भागों में अवश्य ही पर्यावरणीय और जीवनशैली के कारणों से,टाइप 2 मधुमेह का अंश काफी भिन्नता लिये हुए है,हालांकि इनके बारे में विस्तृत जानकारी नहीं हैं. विश्वभर में मधुमेह 150 मिलियन से भी अधिक लोगों को प्रभावित करती है और यह संख्या 2025 तक दोगुनी हो जाने की संभावना है.<ref name="nature" /> |
|||
== संदर्भ == |
|||
{{reflist|2}} |
|||
{{Main|Diabetes mellitus}} |
|||
== बाहरी लिंक्स == |
|||
* {{dmoz|Health/Conditions_and_Diseases/Endocrine_Disorders/Pancreas/Diabetes/Type_2}} |
|||
* [http://www.healthplus24.com/Diseases_and_Conditions1/Diabetes.aspx डायबटीज़ मेलिटस प्रकार 2] |
|||
* [http://www.diabetes.co.uk/type2-diabetes.html टाइप 2 डायबटीज़ - सामान्य जानकारी] |
|||
* [http://flaxindia.blogspot.in/2011/11/diabetes-terminator-flaxseed_28.html डायबिटीज और उसके दुष्प्रभावों का सफल उपचार - अलसी] |
|||
=== संगठन === |
|||
* [http://www.diabetesatlas.org/ आईडिऍफ़ (IDF) डायबटीज़ एटलस] |
|||
* [http://www.idf.org/ अंतर्राष्ट्रीय डायबटीज़ फेडरेशन] |
|||
* [http://www.worlddiabetesday.org/ विश्व डायबटीज़ दिवस (अंतर्राष्ट्रीय डायबटीज़ फेडरेशन)] |
|||
* [http://www.diabetes.org.uk/ डायबटीज़ ब्रिटेन - ब्रिटेन में सबसे बड़ा संगठन डायबटीज़ के साथ लोगों के लिए काम करना] |
|||
* [http://www.diabetes.org/home.jsp अमेरिकन डायबिटीज एसोसिएशन] |
|||
=== प्राधिकारी === |
|||
* [http://diabetes.niddk.nih.gov/ नैशनल डायबिटीज़ इनफोर्मेशन क्लीरिंगहाउस.] |
|||
* [http://www.cdc.gov/diabetes/ रोग नियंत्रण के लिए केंद्र (एंडोक्राइन विकृति विज्ञान)] |
|||
=== आगे पढ़ें === |
|||
{{Further Reading}} |
|||
* [http://www.seasonalmagazine.com/2009/07/diabetes-symptoms-revisited-are-they.html डायबटीज़ के लक्षण दोबारा गौर किया गया: क्या वे बहुत अस्पष्ट है और बहुत देर हो चुकी है?] |
|||
* [http://www.abc.net.au/rn/scienceshow/stories/2009/2554683.htm अवधारणा हैतुकी पर एबीसी रेडियो नैशनल ट्रांसक्रिप्ट गट हारमोन के साथ शामिल] |
|||
* [http://iwanttobemad.com/Diabetes_-_Type_2_diets.html क्या हम टाइप 2 डायबटीज़ के प्रभावी रूप से प्रबंधित खाते हैं? ] |
|||
{{Endocrine pathology}} |
|||
{{diabetes}} |
|||
{{DEFAULTSORT:Diabetes Mellitus Type 2}} |
|||
{{DEFAULTSORT:Diabetes Mellitus Type 2}} |
{{DEFAULTSORT:Diabetes Mellitus Type 2}} |
||
[[Category:उम्र बढ़ने से जुड़े रोग]] |
[[Category:उम्र बढ़ने से जुड़े रोग]] |
||
[[Category:मधुमेह]] |
[[Category:मधुमेह]] |
||
[[Category:मोटापे से जुड़ी चिकित्सीय स्थितियां |
[[Category:मोटापे से जुड़ी चिकित्सीय स्थितियां] |
||
[[ar:سكري النمط الثاني]] |
[[ar:سكري النمط الثاني]] |
||
13:58, 23 मार्च 2013 का अवतरण
| मधुमेह टाइप 2 वर्गीकरण एवं बाह्य साधन | |
 | |
|---|---|
| Universal blue circle symbol for diabetes.[1] | |
| आईसीडी-१० | E11. |
| आईसीडी-९ | 250.00, 250.02 |
| ओएमआईएम | 125853 |
| डिज़ीज़-डीबी | 3661 |
| मेडलाइन प्लस | 000313 |
| ईमेडिसिन | article/117853 |
| एम.ईएसएच | D003924 |
मधुमेह मेलिटस टाइप 2 – जिसे पहले गैर-इंसुलिन-निर्भर मधुमेह मेलिटस (NIDDM) यावयस्कता में शुरु होने वाला मधुमेह – कहा जाता था, एक चपापचय विकार है, जिसे इंसुलिन प्रतिरोध और सापेक्ष इंसुलिन कमी के संदर्भ में उच्च रक्त ग्लूकोसद्वारा पहचाना जाता है।[2]यह मधुमेह मेलिटस टाइप 1 के विपरीत होता है जिसमें अग्नाशयमें आइलेट कोशिकाओं के विघटन के कारण पूर्ण इंसुलिन कमी होती है।[3] अधिक प्यास लगना, बार-बार मूत्र लगना और लगातार भूख लगनाकुछ चितपरिचित लक्षण हैं। मधुमेह के 90 प्रतिशत मामले टाइप 2 मधुमेह के होते हैं जबकि शेष 10 प्रतिशत प्राथमिक रूप से मधुमेह मेलिटस टाइप 1 और गर्भावस्था मधुमेहके होते हैं। आनुवांशिक रूप से रोग के प्रति अधिक संवेदनशील लोगों में टाइप 2 मधुमेह का मुख्य कारण मोटापे को माना जाता है।
मधुमेह टाइप 2 का आरंभिक प्रबंधन व्यायाम और आहार संबंधी सुधारको बढ़ा कर किया जाता है। यदि इन उपायों से रक्त ग्लूकोस स्तर पर्याप्त रूप से कम नहीं होते हैं तो मेटफॉर्मिनया इंसुलीन जैसी दवाओं की जरूरत हो सकती है। वे लोग जो इंसुलिन पर हैं, उनमें रक्त शर्करास्तरों की नियमित जांच की आवश्यकता होती है।
<!—रोग का निदान तथा महामारी विज्ञान --> मधुमेह की दर, मोटापे की दर के सामान पिछले 50 वर्षों में समांतर रूप से बढ़ी है। 2010 में लगभग 285 मिलियन लोग इस रोग से पीड़ित हैं, जबकि 1985 में इनकी संख्या लगभग 30 मिलियन थी। उच्च रक्त शर्करा से दीर्घावधि में होने वाली जटिलताओं में हृदय रोग, दौरे, मधुमेह रैटिनोपैथी जिसमें आंखो की देखने की क्षमता प्रभावित होती है, गुर्दे की विफलता जिसमें डायलिसिसकी जरूरत पड़ सकती है और अंगों में खराब संचरण के कारण अंग विच्छेदनशामिल हो सकता है। हलांकि मधुमेह टाइप 1 का गुण जो कि कीटोन बॉडी की अधिकताकी गंभीर जटिलता है, असमान्य है।[4] हलांकि, नॉनएकेटोटिक हाइप्रोस्मोलर कोमाहो सकता है।
चिह्न तथा लक्षण
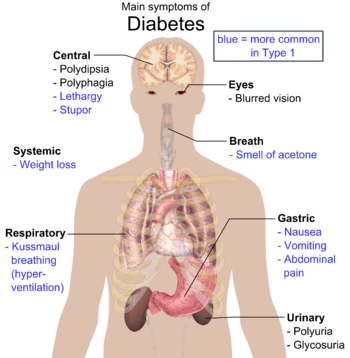
पॉलीयूरिया (बार-बार मूत्र लगना), पॉलीडिप्सिया (बढ़ी हुयी प्यास),पॉलीफैगिया (बढ़ी हूयी भूख), और वजन कम होनामधुमेह के चितपरिचित लक्षण हैं।[5] अन्य लक्षण जो निदान के समय शामिल हैं उनमें धुंधला दिखना, खुजली, परिधीय न्यूरोपैथी, बार-बार होने वालीयोनि के संक्रमण और थकानशामिल हैं बहुत सारे लोगों में पहले कुछ वर्षों में कोई लक्षण नहीं होते हैं और उनका निदान नियमित परीक्षण के दौरान होता है।टाइप 2 मधुमेह मेलिटस से पीड़ित लोगों कभी-कभार नॉनएकेटोटिक हाइप्रोस्मोलर कोमा (एक अवस्था जिसमें चेतना के घटे हुये स्तर और निम्न रक्तचाप के साथ बहुत उच्च रक्त शर्करा होती है) हो सकता है।[3]
जटिलतायें
टाइप 2 मधुमेह आम तौर पर एक जटिल रोग है, जिसमें जीवन की संभाव्यता 10 वर्ष कम हो जाती है।[6] ऐसा आंशिक रूप से उन बहुत सारी जटिलताओं से होता है जो इसके साथ जुड़ी हैं, जिनमें: हृदय रोगका दो से चार गुना जोखिम, जिसमे स्थानिक हृदय रोग और दौराशामिल है, निचले अंग में अंग विच्छेदन की 20 गुना वृद्धि का जोखिम और अस्पताल में भर्ती होने की दर शामिल है।[6] विकसित दुनिया में और बाकी सारी जगहों पर टाइप 2 मधुमेह, गैर-अभिघातजन्य अंधता औरगुर्दा विफलताका सबसे बड़ा कारण है।[7] यह अल्ज़ाइमर रोग और संवहनी मनोभ्रंशजैसी रोग प्रक्रियाओं के माध्यम से संज्ञानात्मक रोग और मनोभ्रंश के बढ़े जोखिम से जुड़ा हुआ है।[8] अन्य जटिलताओं में: एकेनथॉसिस नाइग्रेकन्स(जोड़ और मोड़ वाले स्थानों पर त्वचा के रंग में गाढ़ापन), यौन विकारऔर बार-बार संक्रमणों का होना शामिल है।[5]
कारण
टाइप 2 मधुमेह का विकास जीवनशैली और जीन संबंधी कारकों के संयोजन से होता है।[7][9] जबकि कुछ अपने नियंत्रण में होते हैं जैसे आहार और मोटापा और दूसरे जैसे बढ़ती उम्र, स्त्रीलिंग और जीन संबंधी, नियंत्रण में नहीं होते हैं।[6] नींद की कमी को भी टाइप 2 मधुमेह से जोड़ा जाता है।[10] ऐसा चपापचय पर इसके प्रभाव के कारण माना जाता है।[10] गर्भावस्था में बच्चे के विकास के दौरान माँ की पोषण स्थिति भी एक भूमिका निभा सकती है, जो बदले हुये DNA मेथिलेशनके कारण होने वाली क्रिया के फलस्वरूप हो सकता है।[11]
जीवनशैली
टाइप 2 मधुमेह के विकास के लिये महत्वपूर्ण जीवन शैली कारको में मोटापा (जिसे शरीर भार सूचकांक के 30 से अधिक होने से परिभाषित किया जाता है), शारीरिक गतिविधि की कमीं, खराब आहार, तनाव और शहरीकरणशामिल है।[6] चीनी व जापानी वंश के लोगों में 30 प्रतिशत, यूरोपीय व अफ्रीकी वंश के लोगों में 60-80 प्रतिशत और पिमा इंडियन और प्रसांत द्वीपीय निवासियों में 100 प्रतिशत मामलों में अतिरिक्त शारीरिक चर्बी संबंधित है।[3] वे जो मोटे नहीं हैं अक्सर उनका कमर–जंघा अनुपातउच्च होता है।[3]
टाइप 2 मधुमेह के विकास के जोखिम में आहार संबंधी कारक भी प्रभाव डालते हैं। चीनी से मीठे किये गये पेय की अधिक मात्रा भी बढ़े जोखिम से जुड़ी हुयी है।[12][13] आहार में वसा का प्रकार भी महत्वपूर्ण है, जिसमें संतृप्त वसा और ट्रांस वसा संबंधी अम्ल जोखिम बढ़ाते हैं और पॉलीअसंतृप्त और मोनो असंतृप्त वसा जोखिम घटाते हैं।[9] सफेद चावल की अधिक मात्रा का सेवन भी जोखिम बढ़ाने में भूमिका निभाता दिखता है।[14] ऐसा विश्वास किया जाता है कि व्यायाम की कमी के कारण 7 प्रतिशत मामले होते हैं।[15]
आनुवांशिकी
मधुमेह के अधिकांश मामलों में बहुत सारी जीन शामिल होती हैं जिनमें से हर एक टाइप 2 मधुमेह का रोगी होने की संभाव्यता को बढ़ावा देती है।[6] यदि समान जुड़वां में से एक को मधुमेह है तो दूसरे को उसके जीवनकाल में मधुमेह के विकास की संभावना 90 प्रतिशत से भी अधिक होती है जबकि गैर समान भाई-बहनों में यह संभावना 25-30 प्रतिशत तक होती है।[3] 2011 में 36 से अधिक जीनों को टाइप 2 मधुमेह के जोखिम में योगदान करते देखा गया है।[16] अभी भी रोग के कुल आनुवांशिक घटक में ये सारी जीन मिलकर केवल 10 प्रतिशत योगदान करती हैं।उदाहरण के लियेTCF7L2 अलेल मधुमेह के विकास के जोखिम को 1.5 गुना बढ़ाता है और सामान्य आनुवांशिक भिन्नरूपों का सबसे बड़ा जोखिम है। मधुमेह से जुड़ी अधिकतर जीन बीटा कोशिका फंक्शन में शामिल होती हैं।[3]
मधुमेह के ऐसे बेहद कम मामले हैं जो किसी एक जीन में असमान्यता के कारण पैदा होते हैं (जिनको मोनोजेनिक प्रकार का मधुमेह या "मधुमेह के अन्य विशिष्ट प्रकार " कहते हैं)।[3][6] इनमें दूसरो के साथ युवाओं के मधुमेह की परिपक्व शुरुआत (MODY), डोनोह्यू सिन्ड्रोम और रैब्सन-मेन्डेनहॉल सिंड्रोम शामिल हैं।[6] युवा लोगों में मधुमेह के सभी मामलों में युवाओं के मधुमेह की परिपक्व शुरुआत 1-5 प्रतिशत तक योगदान करती है।[17]
चिकित्सीय स्थितियां
बहुत सारी ऐसी दवायें और अन्य स्वास्थ्य समस्यायें हैं जिससे मधुमेह की संभावनायें पैदा होती हैं।[18] दवाओं में शामिल हैं: ग्लूकोकॉर्टिकॉयड, थायाज़ाइड, बीटाब्लॉकर, अटिपिकल एंटीसायकोटिकs,[19] और स्टैटिन।[20] वे महिलायें जिनको पहले गर्भावस्था मधुमेह हुआ है उनमें टाइप 2 मधुमेह होने का जोखिम अधिक है।[5] इससे जुड़ी अन्य स्वास्थ्य समस्याओं में ऐक्रोमैग्ली(महाकायता), कुशिंग सिंड्रोम, हाइपरथायरॉडिज्म(निदान विज्ञान की दृष्टि से थायरॉएड हार्मोन का अत्यधिक उत्पाद), फियोक्रोमोसाइटोमा और कुछ प्रकार के कैंसर जैसे ग्लूकागोनोमा।[18] टेस्टोस्टेरोनकी कमी भी टाइप 2 मधुमेह से जुड़ी है।[21][22]
पैथोफिज़ियोलॉजी (रोग के कारण पैदा हुए क्रियात्मक परिवर्तन)
टाइप 2 मधुमेह इंसुलिन प्रतिरोधकी सेटिंग में बीटा कोशिकाओंसे अपर्याप्त इंसुलिन उत्पादन के कारण होता है।[3] इंसुलिन प्रतिरोध जो कि कोशिका द्वारा इंसुलिन के सामान्य स्तरों को पर्याप्त रूप से प्रतिक्रिया दे पाने की अक्षमता है, मुख्य रूप से मांसपेशियों, जिगर और वसा ऊतकों में होता है।[23] जिगर में आम तौर पर, इंसुलिन ग्लूकोस मुक्ति को रोकता है। हलांकि इंसुलिन प्रतिरोध की सेटिंग में जिगर असंगत रूप से ग्लूकोस को रक्त में छोड़ता है।[6] इंसुलिन प्रतिरोध बनाम बीटा कोशिका शिथिलता का अनुपात भिन्न-भिन्न लोगों में भिन्न होता है, कुछ लोगो में प्राथमिक इंसुलिन प्रतिरोध होता है और इंसुलिन निस्सरण में मात्र थोड़ी खराबी होती है जबकि दूसरो में थोड़ा इंसुलिन प्रतिरोध होता है और प्राथमिक रूप से इंसुलिन निस्सरण की कमी होती है।[3]
टाइप 2 मधुमेह और इंसुलिन प्रतिरोध के साथ जुड़े दूसरे संभावित महत्वपूर्ण तंत्रों में वसा कोशिकाओं के भीतर लिपिड बढ़ती टूटफूट, इनक्रेटिनकी कमी के प्रति प्रतिरोध, रक्त में ग्लूकागॉन स्तर, गुर्दों द्वारा पानी और नमक का बढ़ा प्रतिधारण और केन्द्रीय तंत्रिका तंत्र द्वारा चपापचय का अनुपयुक्त नियंत्रण शामिल है।[6] हलांकि इंसुलिन प्रतिरोध वाले सभी लोगों में मधुमेह विकसित नहीं होता है, क्योंकि अग्नाशय संबंधी बीटा कोशिकाओं द्वारा इंसुलिन निस्सरण की क्षति भी जरूरी है।[3]
निदान
| Condition | 2 hour glucose | Fasting glucose |
|---|---|---|
| mmol/l(mg/dl) | mmol/l(mg/dl) | |
| Normal | <7.8 (<140) | <6.1 (<110) |
| Impaired fasting glycaemia | <7.8 (<140) | ≥ 6.1(≥110) & <7.0(<126) |
| Impaired glucose tolerance | ≥7.8 (≥140) | <7.0 (<126) |
| Diabetes mellitus | ≥11.1 (≥200) | ≥7.0 (≥126) |
विश्व स्वास्थ्य संगठन की मधुमेह (टाइप 1 और टाइप 2 दोनो) की परिभाषा लक्षणों के साथ एक बार उठायी गयी ग्लूकोस रीडिंग के लिये है या निम्नलिखित दो मौकों पर उठाये गये मानों में से एक है:[25]
- फास्टिंग प्लाज़मा ग्लूकोस ≥ 7.0 mmol/l (126 mg/dl)
- या
- ग्लूकोस सहिष्णुता परीक्षण, जो प्लाज़मा ग्लूकोस की मौखिक खुराक के दो घंटे बाद का हो ≥ 11.1 mmol/l (200 mg/dl)
यादृच्छिक रक्त शुगर जो कि 11.1 mmol/l (200 mg/dL) से अधिक हो तथा साथ ही विशिष्ट लक्षण भी हो [5] या एक ग्लाइकेटेड हीमोग्लोबीन (HbA1c) का 6.5% से अधिक होना भी मधुमेह के निदान की एक और विधि है।[6] 2009 में एक अंतर्राष्ट्रीय विशेषज्ञ कमेटी जिसमें अमेरिकन डायबिटीज़ एसोसिएशन (IDA) और यूरोपियन एसोसिएशन फॉर दी स्टडी ऑफ डायबिटीज़ (EASD) के प्रतिनिधि शामिल थे, ने यह अनुशंसा की कि ≥6.5% HbA1c की सीमा को मधुमेह के निदान के लिये उपयोग किया जाना चाहिये। इस अनुशंसा को अमेरिकन डायबिटीज़ एसोसिएशन द्वारा 2010 में अपनाया गया था।[26] सकारात्मक परीक्षणों को तब तक दोहराया जाना चाहिये जब तक कि व्यक्ति में आम लक्षण और रक्त शर्करा >11.1 mmol/l (>200 mg/dl)मात्रा में उपस्थित है।[27]
मधुमेह के लिये सीमा ग्लूकोस सहिष्णुता परीक्षणों के परिणामों फास्टिंग ग्लूकोस या HbA1c और रेटिना संबंधी समस्याओं जैसी जटिलताओं के बीच संबंधों पर आधारित है।[6] फास्टिंग या यादृच्छ रक्त शर्करा को ग्लूकोस सहिष्णुता परीक्षण से अधिक वरीयता दी जाती है क्योंकि वे लोगों के लिये अधिक सुविधाजनक हैं।[6] HbA1c का लाभ यह है कि फास्टिंग की जरूरत नहीं पड़ती है और परिणाम अधिक स्थायी होते है, लेकिन दोष यह है कि परीक्षण रक्त शर्करा के मापन से अधिक महंगा है।[28] इस बात का अनुमान है कि संयुक्त राज्य अमरीका में मधुमेह से पीड़ित 20% लोगों को रोग का पता नहीं चलता हैं।[6]
मधुमेह मेलिटस टाइप 2 को इंसुलिन प्रतिरोध और संबंधित इंसुलिन के संदर्भ में उच्च रक्त ग्लूकोस द्वारा पहचाना जाता है।[2] यह मधुमेह मेलिटस टाइप 1 के विपरीत है जिसमें अग्नाशय में आइलेट कोशिकाओं के विघटन के कारण पूर्ण इंसुलिन कमी होती है और गर्भावस्था मधुमेह के भी जो गर्भावस्था के साथ जुड़े उच्च रक्त शर्करा की नयी शुरुआत होता है।[3] टाइप 1 और टाइप 2 मधुमेह में परिस्थितियों के प्रस्तुतिकरण के आधार पर अंतर किया जा सकता है।[27] यदि निदान में किसी तरह का शक है तो प्रतिरक्षी परीक्षण, टाइप 1 मधुमेह और C-पेप्टाइड स्तर टाइप 2 मधुमेह की पुष्टि में उपयोगी हो सकती है।[29]
जांच
कोई भी प्रमुख संगठन मधुमेह के लिये सार्वभौमिक जांच की सिफारिश नहीं करता है क्योंकि इस बात के कोई साक्ष्य नहीं है कि ऐसा कोई प्रोग्राम परिणामों कोबेहतर कर सकेगा।[30] बिना लक्षणों वाले वे वयस्क जिनमें 135/80 mmHg से अधिक रक्तचाप है उनमें यूनाइटेड स्टेट्स प्रिवेंटिव सर्विसेस टास्क फोर्स जांच की सिफारिश करता है।[31] जिनका रक्तचाप कम है, यह स्पष्ट है कि जांच के पक्ष या विपक्ष में सिफारिश के अपर्याप्त साक्ष्य हैं।[31] विश्व स्वास्थ्य संगठन केवल उन समूहों में जांच की सिफारिश करता है जिनमें उच्च जोखिम है।[30] संयुक्त राज्य अमरीका में उच्च जोखिम वाले समूहों में निम्न शामिल हैं: वे जिनकी उम्र 45 साल से अधिक है, वे जिनके नज़दीकी रिश्तेदारों को मधुमेह है, कुछ जातीय समूह जिनमें हिस्पैनिक, अफ्रीकी-अमरीकी और मूल अमरीकी शामिल हैं, वे जिनमें गर्भावधि मधुमेह, पॉलीसिस्टिक अंडाशय सिंड्रोम, वज़न की अधिकता का इतिहास है और वे जिनसे चपापचय सिंड्रोमसे संबंधित परिस्थितियां जुड़ी हुयी हैं। [5]
रोकथाम
टाइप 2 मधुमेह की शुरुआत को उपयुक्त पोषकता और नियमित व्यायाम के माध्यम से विलंबित किया या रोका जा सकता है।[32][33] जीवन-शैली संबंधी गंभीर उपाय इसके जोखिम को आधा कर सकते हैं।[7] व्यायाम का लाभ व्यक्ति के आरंभिक वजन और व्यायाम के कारण घटे वजन से अप्रभावित रहता है।[34] मात्र आहार संबंधी बदलावों से लाभ के साक्ष्य हलांकि सीमित हैं,[35] हरी पत्तेदार सब्ज़ियों की आहार में अधिकता के कुछ साक्ष्य अवश्य हैं [36]और शर्करा वाले पेयों को पीना सीमित करने के लाभ के भी कुछ साक्ष्य हैं।[12] वे जिनको दुर्बल ग्लूकोस सहनशीलताहै, अकेले आहार तथा व्यायाम या मेटफॉर्मिन या अकार्बोस के साथ संयोजन, मधुमेह विकास के जोखिम को कम कर सकता है।[7][37] जीवनशैली हस्तक्षेप, मेटाफॉर्मिन से अधिक प्रभावी हैं।[7]
प्रबंधन
टाइप 2 मधुमेह का प्रबंधन जीवनशैली हस्तक्षेप, दूसरे कार्डियोवस्कुलर जोखिम कारकों को कम करने और रक्त ग्लूकोस को सामान्य सीमा में बनाये रखने पर फोकस करता है।[7] 2008 में ब्रिटिश नेशनल हेल्थ सर्विस द्वारा उन लोगों के लिये रक्त ग्लूकोस की स्वयं-निगरानी का सुझाव दिया था जिनमें टाइप 2 मधुमेह का नया निदान हुआ हो,[38] हलांकि बहु-खुराक इंसुलिन का उपयोग करने वालों में स्वयं-निगरानी के लाभों पर प्रश्नचिह्न हैं।[7][39] दूसरे कार्डियोवस्कुलर जोखिम कारकों जैसे उच्च रक्तचाप, उच्च कोलेस्ट्रॉल, और माइक्रोएल्बुमिनयूरियाका प्रबंधन, व्यक्ति के जीवन की संभावना को बढ़ाता है।[7] हलांकि, मानक रक्तचाप प्रबंधन (140-160/85-100 mmHg से कम) के विपरीत गंभीर रक्तचाप प्रबंधन (130/80 mmHg से कम) दौरे के जोखिम को थोड़ा कम करता है लेकिन मृत्यु के समग्र जोखिम पर कोई प्रभाव नहीं डालता है।[40]
मानक रक्त शर्करा कम करने (HbA1C of 7-7.9%) के विपरीत गंभीर रक्त शर्करा कम करना (HbA1C<6%) मृत्युदर पर फर्क डालता नहीं दिखता।[41][42] उपचार का लक्ष्य आम तौर पर HbA1C को 7% से कम करना या फास्टिंग ग्लूकोस का मान 6.7 mmol/L (120 mg/dL) से कम करना होता है हलांकि, हाइपोग्लाइसीमिया और जीवन की संभाव्यता के विशेष जोखिम को शामिल करते हुये ये लक्ष्य पेशेवर क्लीनिक सलाह के बाद बदल भी सकते है।[5] इस बात की अनुशंसा की जाती है कि टाइप 2 मधुमेह से पीड़ित सभी लोगों को नियमित ऑप्थैल्मोलॉजी परीक्षण कराने चाहिये।[3]
जीवनशैली
उपयुक्त आहार और व्यायाम मधुमेह की देखभाल की नींव है [5] जिसमें व्यायाम की मात्रा अधिक होने पर बेहतर परिणाम मिलता है।[43]ऐरोबिक्स व्यायाम HbA1C में कमीं लाता है और इंसुलिन संवेदनशीलता को बेहतर करता है।[43] प्रतिरोध प्रशिक्षण भी उपयोगी है और दोनो प्रकार के व्यायामों का संयोजन भी काफी प्रभावी हो सकता है।[43] एक मधुमेह संबंधी आहार जो वजन में कमी लाने को बढ़ावा देता है महत्वपूर्ण होता है।[44] जबकि इसको हासिल करने के लिये सर्वश्रेष्ठ आहार प्रकार को लेकर विवाद है [44] एक न्यून ग्लाइसेमिक सूचकांक आहार रक्त शर्करा नियंत्रण को बेहतर करने वाला पाया गया है।[45] कम से कम 6 महीनों तक, सांस्कृतिक रूप से उपयुक्त शिक्षा, टाइप 2 मधुमेह से पीड़ित लोगों को उनकी रक्त शर्करा स्तरों को कम करने में सहायता कर सकती हैं।[46] यदि हल्के मधुमेह से पीड़ित लोगों में जीवनशैली में बदलाव करने से 6 महीने में रक्त शर्करा बेहतर न हो तो दवाओं के उपयोग पर विचार किया जाना चाहिये।[5]
दवायें

मधुमेह विरोधी दवाओं के बहुत से वर्ग उपलब्ध हैं। मेटामॉर्फिन को आम तौर पर प्रथम पंक्ति के उपचार के रूप में अनुशंसित किया जाता है, क्योंकि इस बात के कुछ साक्ष्य मिलते हैं कि यह मृत्यु-दर कम करती है।[7] यदि मेटामॉर्फिन पर्याप्त न हो तो, एक अन्य वर्ग का दूसरा मौखिक एजेन्ट उपयोग किया जा सकता है।[47]दवाओं के दूसरे वर्गों में निम्नलिखित शामिल है: सल्फोनिलयूरियास, नॉन सल्फोनिलयूरियास सीक्रेटागॉग्स, अल्फा ग्लूकोसिडेस इन्हेबिटर्स, थायाज़ोल्डिनीयोड्स, ग्लूकागॉन-लाइक पेप्टाइड-1 एनालॉग और डाइपेप्टाइडियल पेप्टिडेज़-4 इन्हेबिटर्स।[7][48] मेटामॉर्फिन को उन लोगो पर नहीं उपयोग किया जाना चाहिये जिनको गुर्दे या यकृत की गंभीर समस्या है।[5] इंसुलिन के इंजेक्शन को दवाओं के साथ दिया जा सकता है या अकेले ही दिया जा सकता है।[7]
अधिकतर लोगों को आरंभिक रूप से इंसुलिनकी जरूरत नहीं पड़ती है।[3] जब इसका उपयोग किया जाता है तो रात के समय एक दीर्घ समय तक काम करने वाला फॉर्म्युलेशन आम तौर पर जोड़ा जाता है, जिसके साथ मौखिक दवायें चालू रहती हैं।[5][7] फिर खुराकों को प्रभावी होने के लिये बढ़ाया जाता है (रक्त शर्करा स्तर को सही ढ़ंग से नियंत्रित करने के लिये)।[7] जब रात को दिया जाने वाला इंसुलिन अपर्याप्त होता है तो बेहतर नियंत्रण के लिये दैनिक इंसुलिन दिन में दो-बार दिया जा सकता है।[5] दीर्घ समय तक काम करने वाले इंसुलिन, ग्लैरजीन और डेटेमिर, न्यूट्रल प्रोटामाइन हेजाडॉर्न (NPH) इंसुलिन से बेहतर नहीं लगता है लेकिन इनको बनाने की लागत महत्वपूर्ण रूप से अधिक होती है, 2010 तक यह लागत प्रभावी नहीं है।[49] वे जो गर्भवती हैं, उनके लिये इंसुलिन उपचार का बेहतर उपाय है।[5]
शल्यक्रिया
वे लोग जो मोटे हैं उनके मधुमेह उपचार के लिये वज़न घटाने वाली शल्य क्रिया प्रभावी उपाय है।[50] बहुत से लोग शल्य क्रिया के बाद थोड़ी दवा या बिना दवा के सामान्य रक्त शर्करा स्तरों को बनाये रखने में सक्षम रहे हैं [51] और उनमें जीवन का खतरा भी दीर्घ अवधि में घट जाता है।[52] हलांकि कुछ लोगों में शल्य क्रिया के कारण लघु अवधि में जीवन का खतरा 1% से कम होता है।[53] शल्य क्रिया कब की जाये यह तय करने के लिये शरीर भार सूचकांक मान का निर्धारण अभी भी अस्पष्ट है।[52] हलांकि इस बात की अनुशंसा की जाती है कि यह विकल्प उन लोगों के लिये चुना जाये जो अपने भार और रक्त शर्करा को नियंत्रित कर पाने में सक्षम नहीं हैं।[54]
महामारी-विज्ञान

██ no data ██ ≤ 7.5 ██ 7.5–15 ██ 15–22.5 ██ 22.5–30 ██ 30–37.5 ██ 37.5–45 | ██ 45–52.5 ██ 52.5–60 ██ 60–67.5 ██ 67.5–75 ██ 75–82.5 ██ ≥ 82.5 |
2010 में वैश्विक रूप से यह अनुमान था कि 285 मिलियन लोगों को टाइप 2 मधुमेह था जो कुल मधुमेह मामलों का 90% था।[6]यह पूरी दुनिया की वयस्क जनसंख्या का लगभग 6% है।[55] मधुमेह विकसित और विकासशील दुनिया, दोनो में आम है।[6] हलांकि अविकसित दुनिया में यह आम नहीं है।[3]
कुछ जातीय समूहों में महिलायें अधिक जोखिम वाली स्थिति में होती हैं,[6][56] जैसे दक्षिण एशियाई, प्रशांत द्वीपवासी, लैटिनोस और मूल अमरीकी।[5] ऐसा कुछ जातीय समूहों में पश्चिमी जीवनशैली के प्रति बढ़ी हुयी संवेदनशीलता के कारण हो सकता है।[57] पारंपरिक रूप से वयस्कों का रोग माना जाने वाला टाइप 2 मधुमेह का अब बच्चों में निदान बढ़ रहा है ऐसा मोटापे की दरों में वृद्धि के समांतर हो रहा है।[6] संयुक्त राज्य अमरीका में किशोरों में अक्सर टाइप 2 मधुमेह का टाइप 1 मधुमेह के रूप में निदान हो रहा है।[3]
1985 में मधुमेह पीड़ितों की संख्या का अनुमान 30 मिलियन था जो कि 1995 में बढ़कर 135 मिलियन हो गया और 2005 में 217 मिलियन।[58] ऐसा विश्वास है कि यह वृद्धि मुख्य रूप से वैश्विक रूप से उम्र में वृद्धि, व्यायाम में कमीं और मोटापे की दर में वृद्धि के कारण है।[58] वे पांच देश जहां पर 2000 में मधुमेह के सबसे अधिक रोगी थे वे हैं: भारत 31.7 मिलियन, चीन 20.8 मिलियन, संयुक्त राज्य अमरीका 17.7 मिलियन, इंडोनेशिया 8.4 मिलियन और जापान 6.8 मिलियन।[59] इसको विश्व स्वास्थ्य संगठन द्वारा वैश्विक महामारी के रूप में मान्यता दी गयी है।[60]
इतिहास
मधुमेह उन पहले रोगों में से एक है जिनका वर्णन [61] c. BCE 1500 की मिस्री पांडुलिपि में “अत्यधिक मूत्र विसर्जन” के रूप में किया गया है।"[62] ऐसा विश्वास है कि पहले वर्णित मामले टाइप 1 मधुमेह के हैं।[62] लगभग इसी समय भारतीय चिकित्सकों नें भी इस रोग की पहचान की थी और इसे “मधुमेह” या “हनी यूरिन” के रूप में वर्गीकृत किया था ऐसा यह देखने का बाद किया था कि रोगी के मूत्र के पास चीटिंयां एकत्र हो रही थीं।[62] शब्द "डायबिटीज़" या "गुज़र जाना" को सबसे पहले 230 BCE में ग्रीक मेम्फिज़ के पोलोनियसद्वारा इस्तेमाल किया गया था।[62] यह रोग रोमन साम्राज्य के दौरान बेहद कम होता था और गालेन ने कहा कि उन्होने अपने पूरे कैरियर के दौरान ऐस रोग से पीड़ित सिर्फ दो लोगों को देखा था।[62]
टाइप 1 और टाइप 2 मधुमेह को सबसे पहले भारतीय चिकित्सक सुश्रुत और चरक द्वारा 400-500 ईस्वी में पहचाना गया था जिसमें से टाइप 1 युवाओं से और टाइप 2 अधिक वजन से संबंधित था।[62] शब्द "मेलिटस" या "शहद से" सबसे पहले ब्रिंटन जॉन रोल द्वारा 1700 के अंत में डायबेटस इन्सिपिडस से अंतर करने के लिये उपयोग किया गया था जो कि बार-बार मूत्र उत्सर्जन से संबंधित है।[62]प्रभावी उपचार बीसवी सदी के शुरुआती हिस्से तक विकसित नहीं किया जा सका था। जब कनेडियाई फ्रेडरिक बैन्टिंगऔर चार्ल्स बेस्ट ने इंसुलिन को 1921 तथा 1922 में खोजा था।[62] इसके बाद दीर्घ प्रभावी NPH इंसुलिन को 1940 में विकसित किया गया था।[62]
संदर्भ
- ↑ "Diabetes Blue Circle Symbol". International Diabetes Federation. 17 March 2006.
- ↑ अ आ Kumar, Vinay; Fausto, Nelson; Abbas, Abul K.; Cotran, Ramzi S. ; Robbins, Stanley L. (2005). Robbins and Cotran Pathologic Basis of Disease (7th संस्करण). Philadelphia, Pa.: Saunders. पपृ॰ 1194–1195. आई॰ऍस॰बी॰ऍन॰ 0-7216-0187-1.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग घ ङ Shoback, edited by David G. Gardner, Dolores (2011). Greenspan's basic & clinical endocrinology (9th संस्करण). New York: McGraw-Hill Medical. पपृ॰ Chapter 17. आई॰ऍस॰बी॰ऍन॰ 0-07-162243-8.सीएस1 रखरखाव: फालतू पाठ: authors list (link)
- ↑ Fasanmade, OA (2008 Jun). "Diabetic ketoacidosis: diagnosis and management". African journal of medicine and medical sciences. 37 (2): 99–105. PMID 18939392. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग Vijan, S (2010-03-02). "Type 2 diabetes". Annals of internal medicine. 152 (5): ITC31–15, quiz ITC316. PMID 20194231. डीओआइ:10.1059/0003-4819-152-5-201003020-01003.
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग घ ङ च छ Williams textbook of endocrinology (12th संस्करण). Philadelphia: Elsevier/Saunders. पपृ॰ 1371–1435. आई॰ऍस॰बी॰ऍन॰ 978-1-4377-0324-5.
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग Ripsin CM, Kang H, Urban RJ (2009). "Management of blood glucose in type 2 diabetes mellitus". Am Fam Physician. 79 (1): 29–36. PMID 19145963. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Pasquier, F (2010 Oct). "Diabetes and cognitive impairment: how to evaluate the cognitive status?". Diabetes & metabolism. 36 Suppl 3: S100–5. PMID 21211730. डीओआइ:10.1016/S1262-3636(10)70475-4.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Risérus U, Willett WC, Hu FB (2009). "Dietary fats and prevention of type 2 diabetes". Progress in Lipid Research. 48 (1): 44–51. PMID 19032965. डीओआइ:10.1016/j.plipres.2008.10.002. पी॰एम॰सी॰ 2654180. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ अ आ Touma, C (2011 Aug). "Does lack of sleep cause diabetes?". Cleveland Clinic journal of medicine. 78 (8): 549–58. PMID 21807927. डीओआइ:10.3949/ccjm.78a.10165. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Christian, P (2010 Mar). "Maternal micronutrient deficiency, fetal development, and the risk of chronic disease". The Journal of nutrition. 140 (3): 437–45. PMID 20071652. डीओआइ:10.3945/jn.109.116327. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Malik, VS (2010-03-23). "Sugar Sweetened Beverages, Obesity, Type 2 Diabetes and Cardiovascular Disease risk". Circulation. 121 (11): 1356–64. PMID 20308626. डीओआइ:10.1161/CIRCULATIONAHA.109.876185. पी॰एम॰सी॰ 2862465. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद) - ↑ Malik, VS (2010 Nov). "Sugar-Sweetened Beverages and Risk of Metabolic Syndrome and Type 2 Diabetes: A meta-analysis". Diabetes Care. 33 (11): 2477–83. PMID 20693348. डीओआइ:10.2337/dc10-1079. पी॰एम॰सी॰ 2963518. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Hu, EA (2012-03-15). "White rice consumption and risk of type 2 diabetes: meta-analysis and systematic review". BMJ (Clinical research ed.). 344: e1454. PMID 22422870. डीओआइ:10.1136/bmj.e1454. पी॰एम॰सी॰ 3307808. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद) - ↑ Lee, I-Min (1 July 2012). "Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy". The Lancet. डीओआइ:10.1016/S0140-6736(12)61031-9. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद) - ↑ Herder, C (2011 Jun). "Genetics of type 2 diabetes: pathophysiologic and clinical relevance". European journal of clinical investigation. 41 (6): 679–92. PMID 21198561. डीओआइ:10.1111/j.1365-2362.2010.02454.x. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ "Monogenic Forms of Diabetes: Neonatal Diabetes Mellitus and Maturity-onset Diabetes of the Young". National Diabetes Information Clearinghouse (NDIC). National Institute of Diabetes and Digestive and Kidney Diseases, NIH. अभिगमन तिथि 2008-08-04.
- ↑ अ आ Bethel, edited by Mark N. Feinglos, M. Angelyn (2008). Type 2 diabetes mellitus : an evidence-based approach to practical management. Totowa, NJ: Humana Press. पृ॰ 462. आई॰ऍस॰बी॰ऍन॰ 978-1-58829-794-5.सीएस1 रखरखाव: फालतू पाठ: authors list (link)
- ↑ Izzedine, H (2005 Nov). "Drug-induced diabetes mellitus". Expert opinion on drug safety. 4 (6): 1097–109. PMID 16255667. डीओआइ:10.1517/14740338.4.6.1097. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Sampson, UK (2011 Jul). "Are statins diabetogenic?". Current opinion in cardiology. 26 (4): 342–7. PMID 21499090. डीओआइ:10.1097/HCO.0b013e3283470359. पी॰एम॰सी॰ 3341610. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Saad F, Gooren L (2009). "The role of testosterone in the metabolic syndrome: a review". The Journal of Steroid Biochemistry and Molecular Biology. 114 (1–2): 40–3. PMID 19444934. डीओआइ:10.1016/j.jsbmb.2008.12.022. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Farrell JB, Deshmukh A, Baghaie AA (2008). "Low testosterone and the association with type 2 diabetes". The Diabetes Educator. 34 (5): 799–806. PMID 18832284. डीओआइ:10.1177/0145721708323100.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Diabetes mellitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. 2007. पृ॰ 15. आई॰ऍस॰बी॰ऍन॰ 978-1-58255-732-8.
- ↑ "Definition and Diagnosis of Diabetes Mellitus and Intermediate Hyperglycemia" (pdf). World Health Organization. www.who.int. 2006. अभिगमन तिथि 2011-02-20.
- ↑ World Health Organization. "Definition, diagnosis and classification of diabetes mellitus and its complications: Report of a WHO Consultation. Part 1. Diagnosis and classification of diabetes mellitus". अभिगमन तिथि 29 May 2007.
- ↑ American Diabetes, Association (2010). "Diagnosis and classification of diabetes mellitus". Diabetes Care. 33 Suppl 1 (Supplement_1): S62–9. PMID 20042775. डीओआइ:10.2337/dc10-S062. पी॰एम॰सी॰ 2797383. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ अ आ International Expert, Committee (2009 Jul). "International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes". Diabetes Care. 32 (7): 1327–34. PMID 19502545. डीओआइ:10.2337/dc09-9033. पी॰एम॰सी॰ 2699715.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ American Diabetes, Association (2012). "Diagnosis and classification of diabetes mellitus". Diabetes Care. 35 Suppl 1: S64–71. PMID 22187472. डीओआइ:10.2337/dc12-s064. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Diabetes mellitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. 2007. पृ॰ 201. आई॰ऍस॰बी॰ऍन॰ 978-1-58255-732-8.
- ↑ अ आ Valdez R (2009). "Detecting Undiagnosed Type 2 Diabetes: Family History as a Risk Factor and Screening Tool". J Diabetes Sci Technol. 3 (4): 722–6. PMID 20144319. पी॰एम॰सी॰ 2769984.
- ↑ अ आ "Screening: Type 2 Diabetes Mellitus in Adults". U.S. Preventive Services Task Force. 2008.
- ↑ Raina Elley C, Kenealy T (2008). "Lifestyle interventions reduced the long-term risk of diabetes in adults with impaired glucose tolerance". Evid Based Med. 13 (6): 173. PMID 19043031. डीओआइ:10.1136/ebm.13.6.173. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Orozco LJ, Buchleitner AM, Gimenez-Perez G, Roqué I Figuls M, Richter B, Mauricio D (2008). Mauricio, Didac (संपा॰). "Exercise or exercise and diet for preventing type 2 diabetes mellitus". Cochrane Database Syst Rev (3): CD003054. PMID 18646086. डीओआइ:10.1002/14651858.CD003054.pub3.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ O'Gorman, DJ (2011 Sep). "Exercise and the treatment of diabetes and obesity". The Medical clinics of North America. 95 (5): 953–69. PMID 21855702. डीओआइ:10.1016/j.mcna.2011.06.007. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Nield L, Summerbell CD, Hooper L, Whittaker V, Moore H (2008). Nield, Lucie (संपा॰). "Dietary advice for the prevention of type 2 diabetes mellitus in adults". Cochrane Database Syst Rev (3): CD005102. PMID 18646120. डीओआइ:10.1002/14651858.CD005102.pub2.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Carter, P (2010-08-18). "Fruit and vegetable intake and incidence of type 2 diabetes mellitus: systematic review and meta-analysis". BMJ (Clinical research ed.). 341: c4229. PMID 20724400. डीओआइ:10.1136/bmj.c4229. पी॰एम॰सी॰ 2924474. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद) - ↑ Santaguida PL, Balion C, Hunt D; एवं अन्य (2005). "Diagnosis, prognosis, and treatment of impaired glucose tolerance and impaired fasting glucose" (PDF). Evid Rep Technol Assess (Summ) (128): 1–11. PMID 16194123. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ "Clinical Guideline:The management of type 2 diabetes (update)".
- ↑ Farmer, AJ (2012 Feb 27). "Meta-analysis of individual patient data in randomised trials of self monitoring of blood glucose in people with non-insulin treated type 2 diabetes". BMJ (Clinical research ed.). 344: e486. PMID 22371867. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ McBrien, K (2012 Aug 6). "Intensive and Standard Blood Pressure Targets in Patients With Type 2 Diabetes Mellitus: Systematic Review and Meta-analysis". Archives of internal medicine: 1–8. PMID 22868819. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Boussageon, R (2011-07-26). "Effect of intensive glucose lowering treatment on all cause mortality, cardiovascular death, and microvascular events in type 2 diabetes: meta-analysis of randomised controlled trials". BMJ (Clinical research ed.). 343: d4169. PMID 21791495. डीओआइ:10.1136/bmj.d4169. पी॰एम॰सी॰ 3144314. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद) - ↑ Webster, MW (2011 Jul). "Clinical practice and implications of recent diabetes trials". Current opinion in cardiology. 26 (4): 288–93. PMID 21577100. डीओआइ:10.1097/HCO.0b013e328347b139.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ इ Zanuso S, Jimenez A, Pugliese G, Corigliano G, Balducci S (2010). "Exercise for the management of type 2 diabetes: a review of the evidence". Acta Diabetol. 47 (1): 15–22. PMID 19495557. डीओआइ:10.1007/s00592-009-0126-3. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ अ आ Davis N, Forbes B, Wylie-Rosett J (2009). "Nutritional strategies in type 2 diabetes mellitus". Mt. Sinai J. Med. 76 (3): 257–68. PMID 19421969. डीओआइ:10.1002/msj.20118. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Thomas D, Elliott EJ (2009). Thomas, Diana (संपा॰). "Low glycaemic index, or low glycaemic load, diets for diabetes mellitus". Cochrane Database Syst Rev (1): CD006296. PMID 19160276. डीओआइ:10.1002/14651858.CD006296.pub2.
- ↑ Hawthorne, K.; Robles, Y.; Cannings-John, R.; Edwards, A. G. K.; Robles, Yolanda (2008). Robles, Yolanda (संपा॰). "Culturally appropriate health education for Type 2 diabetes mellitus in ethnic minority groups". Cochrane Database Syst Rev (3): CD006424. PMID 18646153. डीओआइ:10.1002/14651858.CD006424.pub2. CD006424.
- ↑ Qaseem, A (2012-02-07). "Oral pharmacologic treatment of type 2 diabetes mellitus: a clinical practice guideline from the American College of Physicians". Annals of internal medicine. 156 (3): 218–31. PMID 22312141. डीओआइ:10.1059/0003-4819-156-3-201202070-00011. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद) - ↑ American Diabetes, Association (2012). "Standards of medical care in diabetes--2012". Diabetes Care. 35 Suppl 1: S11–63. PMID 22187469. डीओआइ:10.2337/dc12-s011. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Waugh, N (2010 Jul). "Newer agents for blood glucose control in type 2 diabetes: systematic review and economic evaluation". Health technology assessment (Winchester, England). 14 (36): 1–248. PMID 20646668. डीओआइ:10.3310/hta14360. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Picot, J (2009 Sep). "The clinical effectiveness and cost-effectiveness of bariatric (weight loss) surgery for obesity: a systematic review and economic evaluation". Health technology assessment (Winchester, England). 13 (41): 1–190, 215–357, iii–iv. PMID 19726018. डीओआइ:10.3310/hta13410. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Frachetti, KJ (2009 Apr). "Bariatric surgery for diabetes management". Current opinion in endocrinology, diabetes, and obesity. 16 (2): 119–24. PMID 19276974. डीओआइ:10.1097/MED.0b013e32832912e7. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Schulman, AP (2009 Sep-Oct). ""Metabolic" surgery for treatment of type 2 diabetes mellitus". Endocrine practice : official journal of the American College of Endocrinology and the American Association of Clinical Endocrinologists. 15 (6): 624–31. PMID 19625245. डीओआइ:10.4158/EP09170.RAR. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Colucci, RA (2011 Jan). "Bariatric surgery in patients with type 2 diabetes: a viable option". Postgraduate Medicine. 123 (1): 24–33. PMID 21293081. डीओआइ:10.3810/pgm.2011.01.2242.
|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Dixon, JB (2012 Jun 16). "Bariatric surgery for type 2 diabetes". Lancet. 379 (9833): 2300–11. PMID 22683132. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Meetoo, D (2007 Sep 13-27). "An epidemiological overview of diabetes across the world". British journal of nursing (Mark Allen Publishing). 16 (16): 1002–7. PMID 18026039. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Abate N, Chandalia M (2001). "Ethnicity and type 2 diabetes: focus on Asian Indians". J. Diabetes Complicat. 15 (6): 320–7. PMID 11711326. डीओआइ:10.1016/S1056-8727(01)00161-1.
- ↑ Carulli, L (2005 Nov). "Review article: diabetes, genetics and ethnicity". Alimentary pharmacology & therapeutics. 22 Suppl 2: 16–9. PMID 16225465. डीओआइ:10.1111/j.1365-2036.2005.02588.x. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ अ आ Smyth, S (2006 Jan). "Diabetes and obesity: the twin epidemics". Nature Medicine. 12 (1): 75–80. PMID 16397575. डीओआइ:10.1038/nm0106-75. नामालूम प्राचल
|coauthors=की उपेक्षा की गयी (|author=सुझावित है) (मदद);|date=में तिथि प्राचल का मान जाँचें (मदद) - ↑ Wild S, Roglic G, Green A, Sicree R, King H (2004). "Global prevalence of diabetes: estimates for the year 2000 and projections for 2030". Diabetes Care. 27 (5): 1047–53. PMID 15111519. डीओआइ:10.2337/diacare.27.5.1047. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ "Diabetes Fact sheet N°312". World Health Organization. 2011. अभिगमन तिथि 9 January 2012. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद) - ↑ Ripoll, Brian C. Leutholtz, Ignacio (2011-04-25). Exercise and disease management (2nd संस्करण). Boca Raton: CRC Press. पृ॰ 25. आई॰ऍस॰बी॰ऍन॰ 978-1-4398-2759-8.
- ↑ अ आ इ ई उ ऊ ए ऐ ओ editor, Leonid Poretsky, (2009). Principles of diabetes mellitus (2nd संस्करण). New York: Springer. पृ॰ 3. आई॰ऍस॰बी॰ऍन॰ 978-0-387-09840-1.सीएस1 रखरखाव: फालतू चिह्न (link) सीएस1 रखरखाव: फालतू पाठ: authors list (link)
बाहरी कड़ियां
| मधुमेह टाइप 2 के बारे में, विकिपीडिया के बन्धुप्रकल्पों पर और जाने: | |
|---|---|
| शब्दकोषीय परिभाषाएं | |
| पाठ्य पुस्तकें | |
| उद्धरण | |
| मुक्त स्रोत | |
| चित्र एवं मीडिया | |
| समाचार कथाएं | |
| ज्ञान साधन | |
- मुक्त निर्देशिका परियोजना पर मधुमेह टाइप 2
- National Diabetes Information Clearinghouse
- Centers for Disease Control (Endocrine pathology)
[[Category:मोटापे से जुड़ी चिकित्सीय स्थितियां] hi:मधुमेह टाइप 2
