स्टीवेंस-जॉन्सन सिंड्रोम
| Stevens–Johnson syndrome वर्गीकरण एवं बाह्य साधन | |
| Person with Stevens–Johnson syndrome | |
| आईसीडी-१० | L51.1 |
|---|---|
| आईसीडी-९ | 695.13 |
| ओएमआईएम | 608579 |
| डिज़ीज़-डीबी | 4450 |
| मेडलाइन प्लस | 000851 |
| ईमेडिसिन | emerg/555 derm/405 |
| एम.ईएसएच | D013262 |
स्टीवेंस-जॉन्सन सिंड्रोम (एसजेएस) तथा टॉक्सिक एपीडर्मल नेक्रोलिसिस (टीईएन)[1] त्वचा को प्रभावित करने वाली प्राण-घातक स्थिति के दो प्रकार हैं जिसमें कोशिकाओं की मृत्यु के कारण एपीडर्मिस, डर्मिस से अलग होने लगती है। यह सिंड्रोम एक हाइपरसेंस्टिविटी समष्टि माना जाता है जिससे त्वचा एवं म्यूकस मेम्ब्रेन प्रभावित होते हैं। हालांकि अधिकांश मामलों में कारण इडियोपैथी होता है, ज्ञात कारणों में मुख्य श्रेणी के अंतर्गत औषधियां आती हैं, जिसके पश्चात संक्रमण तथा (दुर्लभ रूप से) कैंसर होता हैं।
वर्गीकरण[संपादित करें]
चिकित्सा साहित्य में इस धारणा से सभी सहमत हैं कि स्टीवेंस-जॉन्सन सिंड्रोम (एसजेएस) टॉक्सिक एपीडर्मल नेक्रोलिसिस (टीईएन) का ही एक हल्का रूप है। इन स्थितियों को सर्वप्रथम 1922 में पहचाना गया था।[2]
दोनों रोगों को भूलवश इरीदेमा मल्टीफॉर्म समझा जा सकता है। कुछ मामलों में इरीदेमा मल्टीफॉर्म किसी औषधि की प्रतिक्रियास्वरुप हो जाता है परन्तु अक्सर यह किसी संक्रमण के प्रति टाइप III हाइपरसेंस्टिविटी प्रतिक्रिया होती है (अधिकतर यह हर्पस सिम्प्लेक्स से होती है) तथा अपेक्षाकृत सुसाध्य होती है। हालांकि एसजेएस (SJS) तथा टीईएन (TEN) दोनों ही, संक्रमण के कारण हो सकते हैं, फिर भी अधिकांशतः वे औषधियों के प्रतिकूल प्रभाव के कारण पैदा होते हैं। इन दोनों के परिणाम इरीदेमा मल्टीफॉर्म की तुलना में अधिक खतरनाक हैं।
संकेत व लक्षण[संपादित करें]
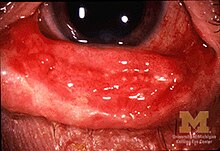
एसजेएस (SJS) आमतौर पर बुखार, गले में ख़राश और थकान के साथ प्रारंभ होता है जिसे गलत पहचान कर इसका निदान आमतौर पर एंटीबायोटिक दवाओं के साथ प्रारंभ किया जाता है। म्यूकस मेम्ब्रेन में अल्सर और अन्य घाव दिखाई देने लगते हैं, मुंह और होंठ में हमेशा तथा कभी कभी जननांग और गुदा क्षेत्रों में भी ये लक्षण दिखते हैं। आम तौर पर मुंह में वे बेहद कष्ट देते हैं तथा मरीज की खाने या पीने की क्षमता को कम कर देते हैं। जिन बच्चों में एसजेएस (SJS) विकसित होता है, उनमें से लगभग 30% को आंखों में कन्जक्टिवाइटिस हो जाता है। लगभग एक इंच का गोल फोड़ा चेहरे, धड़, भुजाओं व टांगों तथा पैर के तलुवों में हो जाता है, आमतौर से यह खोपड़ी की खाल में नहीं होता.[3]
कारण[संपादित करें]
एसजेएस (SJS) को प्रतिरक्षा प्रणाली में आये विकार से उत्पन्न हुआ माना जाता है।[3]
संक्रमण[संपादित करें]
यह संक्रमण के कारण हो सकता है (आमतौर पर हर्पीज़ सिम्प्लेक्स वायरस, इन्फ़्लुएन्ज़ा, मम्स, कैट-स्क्रैच बुखार, हिस्टोप्लास्मोसिस, एप्सटेन-बार वायरस, माइकोप्लाज्मा न्युमोनि अथवा अन्य संक्रमणों के पश्चात).
दवाएं/औषधियां[संपादित करें]
यह कई औषधियों के विपरीत प्रभाव के कारण भी हो सकता है (ऐलोप्युरीनौल, डिक्लोफेनैक, एट्रावाईरिन, आइसोट्रेटिनोइन उर्फ़ ऐक्युटेन, फ्लुकनाज़ोल,[4] वाल्डेकौक्सिब, सिटेगलिप्तिन, औसेल्टामाइविर, पेंसिलिन, बार्बीट्युरेट्स, सल्फोनामाइड्स, फेनीटोईन, एज़िथ्रोमाइसिन, औक्सकारबेज़ेपाइन, ज़ोनिसामाईड, मोडाफिनिल,[5] लैमोट्रीजिन, नेविरापाइन, पाइरीमेथामाइन, आइबुप्रोफेन,[6] एथोसुक्सीमाईड, कार्बामेज़ेपाइन, नाईसटेटिन तथा गठिया की दवाएं).[7][8]
यद्यपि स्टीवेंस-जॉन्सन सिंड्रोम वायरस-जनित संक्रमण, असाध्यता अथवा दवाओं से होने वाली गंभीर एलर्जी प्रतिक्रिया से हो सकता है, फिर भी इसका प्रधान कारण एंटीबायोटिक व सल्फा औषधियों का प्रयोग होता है।
वे दवाएं जिन्हें परंपरागत रूप से एसजेएस (SJS), एरीदेमा मल्टीफॉर्म तथा टॉक्सिक एपीडर्मल नेक्रोलिसिस के होने का कारण माना जाता है, उनमें सल्फोनामाईड (एंटीबायोटिक), पेंसिलिन (एंटीबायोटिक), बार्बीट्युरेट्स (सीडेटिव), लैमोट्राइजिन व फेनीटोईन (उदाहरण के लिये डाईलैन्टिन) (एंटीकन्व्यूसैंट्स) सम्मिलित हैं। लैमोट्राईजिन के साथ सोडियम वैल्प्रोएट के संयोजन से एसजेएस (SJS) का जोखिम बढ़ जाता है।
वयस्कों में बिना स्टेरायड वाली एंटी-इनफ्लैमेटरी औषधियों का प्रयोग एसजेएस (SJS) का दुर्लभ कारण है; हालांकि अधिक उम्र वाले मरीजों, महिलाओं तथा इलाज प्रारंभ करा रहे लोगों के लिये खतरा अधिक होता है।[2] आमतौर पर, दवा से प्रेरित एसजेएस (SJS) के लक्षण दवा प्रारंभ करने के एक सप्ताह के भीतर उत्पन्न होने लगते हैं। ऐसे व्यक्ति जो सिस्टेमिक ल्यूपस एरीदेमेटोसस अथवा एचआईवी से पीड़ित होते हैं उन्हें दवा से प्रेरित एसजेएस (SJS) का खतरा अधिक होता है।[3]
जड़ी बूटी सम्बन्धी अनुपूरक, जिनमें जिनसेंग पाया जाता है, को निरंतर एसजेएस (SJS) का असामान्य कारण माना जाता रहा है। एसजेएस कोकीन के सेवन की वजह से भी हो सकता है।[9]
आनुवांशिकी[संपादित करें]
अध्ययन की गयी कुछ पूर्व एशियाई जनसंख्या में (हान चीनी तथा थाई) कार्बामेज़ेपाइन व फेनीटोईन से होने वाला एसजेएस (SJS), जो कि HLA-B15 के HLA-B का सेरोटाइप है, HLA-B*1502 (HLA-B75) से महत्त्वपूर्ण रूप से सम्बंधित है।[10][11][12] यूरोप में किये गए एक अध्ययन का निष्कर्ष है कि जीन मार्कर सिर्फ पूर्व एशियाई लोगों के लिए ही प्रासंगिक है।[13][14] एशियाई निष्कर्ष के आधार पर, इसी तरह के अध्ययन यूरोप में भी किये गए, जिनसे पता चला ऐलोप्यूरिनौल प्रेरित एसजेएस/टीईएन के मरीजों में HLA-B58 (B*5801 ऐलेले फेनोटाइप की आवृत्ति यूरोपियों में सिर्फ 3% ही है) पाया गया. एक अध्ययन से यह निष्कर्ष निकला कि "यद्यपि HLA-B ऐलेल इस रोग के लिये प्रबल जोखिम कारक के रूप में कार्य करता है, जैसे कि ऐलोप्युरीनौल के लिये, फिर भी इस रोग की व्याख्या करने के लिये वे ना तो पर्याप्त हैं, ना ही आवश्यक".[15]
उपचार[संपादित करें]
एसजेएस (SJS) एक त्वचा सम्बन्धी आपात-स्थिति प्रस्तुत करता है। सभी दवाएं, विशेष रूप से वे जो एसजेएस प्रतिक्रियाओं का ज्ञात कारण हैं, बंद कर दी जानी चाहिए. ऐसे मरीज जिनमें ज्ञात रूप से माइकोप्लाज़्मा संक्रमण हैं, का उपचार मुख से दिए जाने वाले मैक्रोलाइड अथवा मुख से दिए जाने वाले डौक्सीसाइक्लिन से किया जा सकता है।[3]
प्रारंभ में, उपचार जले हुए रोगियों के सामान ही किया जाता है, तथा निरंतर देखभाल सहयोग देनेवाली (supportive) (उदाहरण के लिये इंट्रावेनस तरल व नैसोगैस्ट्रिक तथा पोषक तत्वों को पेरेंटेरल रूप से दिया जाना) तथा लक्षणानुसार (उदाहरण के लिये मुंह के छालों के लिये दर्द निवारक औषधियों के कुल्ले) ही होती है। त्वचा-रोग विशेषज्ञ और शल्य-चिकित्सक अक्सर त्वचा के डिब्राइडमेंट (क्षतिग्रस्त ऊतकों को हटाया जाना) के विषय में असहमत होते हैं।[3]
सहयोग देनेवाली देखभाल के अतिरिक्त एसजेएस का कोई अन्य स्वीकृत उपचार नहीं है। कौर्टिकोस्टेरौइड के द्वारा इसका उपचार विवाद का विषय है। शुरुआती पूर्वव्यापी अध्ययन से पता चलता है कि कौर्टिकोस्टेरायड से उपचार करने से अस्पताल में रहने का समय के साथ ही जटिलताओं की दर भी बढ़ जाती है। एसजेएस (SJS) के लिये कौर्टिकोस्टेरायड के सहसा परीक्षण नहीं किये गए हैं, तथा यह उनके बिना भी सफलतापूर्वक उपचारित किया जा सकता है।[3]
इसके उपचार में कई अन्य पदार्थों का भी प्रयोग किया गया है, जिसमें साइक्लोफॉस्फेमाईड व साइक्लोस्पोरिन सम्मिलित हैं, लेकिन कोई विशेष चिकित्सकीय सफलता प्राप्त नहीं हो पायी. इंट्रावेनस इम्यूनोग्लोब्लिन से उपचार ने प्रतिक्रिया की अवधि कम करने तथा लक्षणों को सुधारने की बेहतर संभाना प्रकट की है। अन्य सहयोग देनेवाले उपचारों में स्थानिक दर्द-निवारकों तथा एंटीसेप्टिक का प्रयोग, वातावरण को गर्म रखना, तथा इंट्रावेनस एनाल्जेसिक सम्मिलित हैं। किसी नेत्र रोग विशेषज्ञ से तुरंत सलाह ली जानी चाहिए, एसजेएस के कारण अक्सर आखों की पलकों के भीतर घाव के ऊतक विकसित होने लगते हैं जिसके कारण कोर्नियल वास्कुलराईज़ेशन, दृष्टि दोष तथा अनेक अन्य दृष्टि सम्बन्धी समस्याएं हो सकती हैं। अब, एक उपचार सामने आया है जो दृष्टि सम्बन्धी प्रतिक्रियाओं को न सिर्फ रोक सकता है बल्कि इसके परिणामस्वरूप होने वाली सभी, या अधिकांश समस्याओं को होने से बचा सकता है। इस उपचार में पूरी आंखों तथा पलकों की आतंरिक सतहों पर एमनियोटिक झिल्ली का प्रयोग एक्यूट चरण के दौरान शीघ्रातिशीघ्र किया जाना चाहिए. आदर्श रूप से, एमनियोटिक झिल्ली का प्रयोग इस प्रतिक्रिया के शुरूआती कुछ दिनों के भीतर ही किया जाना चाहिए. लेकिन, इसके एंटीइनफ्लैमेटरी तथा विकास सम्बन्धी कारकों के कारण, एमनियोटिक झिल्ली का प्रत्यारोपण प्रारंभ के 7-10 दिनों के अन्दर (<14 दिन) करने का भी लाभ है। रोगी को अस्पताल से छुट्टी मिलने के पश्चात भी गहन शारीरिक उपचार कार्यक्रम चलना चाहिए.
पूर्वानुमान[संपादित करें]
एसजेएस प्रौपर (जहां शारीरिक सतह का 10% से कम भाग प्रभावित हो) में लगभग 5% की मृत्युदर होती है। मृत्यु जोखिम का अनुमान स्कॉर्टेन (SCORTEN) स्केल की सहायता से लगाया जा सकता है, जो कई भविष्यसूचक संकेतों के आधार पर गणना करता है।[9] इससे प्राप्त अन्य परिणामों में अंग क्षति/खराबी, कॉर्निया में खंरोच और अंधापन भी शामिल है।
जानपदिक रोग विज्ञान[संपादित करें]
स्टीवेंस-जॉनसन सिंड्रोम एक दुर्लभ स्थिति है, प्रतिवर्ष १० लाख लोगों में इसके होने का आंकड़ा लगभग 2.6[3] से 6.1[2] होता है। संयुक्त राज्य अमेरिका में, प्रति वर्ष लगभग 300 नए मामले प्रकाश में आते हैं। यह स्थिति बच्चों की तुलना में वयस्कों में अधिक पायी जाती है। महिलाएं पुरुषों की तुलना में अधिक प्रभावित होती हैं, महिलों में ऐसे मामलों का अनुपात पुरुषों की तुलना में तीन से छह गुना होता है।[2]
इतिहास[संपादित करें]
स्टीवेंस-जॉनसन सिंड्रोम का नाम अमेरिकन बाल-रोग विशेषज्ञों अल्बर्ट मेसन स्टेवेंस तथा फ्रैंक कैम्बलिस जॉन्सन के नाम पर पड़ा, जिन्होंने 1922 में संयुक्त रूप से इस रोग का विवरण अमेरिकन जर्नल ऑफ डिज़ीसेज़ ऑफ चिल्ड्रेन में प्रकाशित करवाया था।[16][17][18][19]
उल्लेखनीय मामले[संपादित करें]
- वूड्रो एलेन बौयर, लेखक, प्रसारक, उद्यमी और लेक्चर सर्किट व्यक्तित्व. इन्होंने टॉक्सिक एपीडर्मल नेक्रोलिसिस से पीड़ित होकर अपनी त्वचा का 75% भाग खो दिया जिसके परिणामस्वरूप इनके कई अंग निष्क्रिय हो गए, परन्तु ये बच गए। डब्ल्यू. ए. बौयर की पुस्तक एसजेएस व टीईएन पर उपलब्ध एकमात्र पुस्तक है जिसे चिकित्सकों व रोगियों द्वारा सामान रूप से प्रयोग किया जाता है। <https://web.archive.org/web/20110901211114/http://waboyer.com/SJS.aspx>
- पद्मा लक्ष्मी अभिनेत्री, मॉडल, टेलीविजन व्यक्तित्व और पाक-कला पुस्तक की लेखिका;[20]
- एमटीवी के कार्यक्रम लैगूना बीच की टेसा केलर;[21]
- सबरीना ब्रियरटन जॉनसन, जिनके परिवार ने बच्चों के मोत्रिन के निर्माता जॉनसन एंड जॉनसन पर एक असफल अभियोग चलाया, जिसमें एसजेएस (SJS) की स्थिति के कारण उसकी आंखें चली गयीं थीं।[22]
- मनुटे बोल, पूर्व पेशेवर बास्केटबॉल खिलाड़ी और एनबीए की वॉशिंगटन बुलेट, गोल्डन स्टेट वारियर्स, फिलाडेल्फिया 76अर्स तथा मियामी हीट के सदस्य जिनकी जटिलताओं के कारण मृत्यु हो गई।[23]
- जूली मैक्कॉले, एसजेएस (SJS) से पीड़ित होकर बचने वाली तथा स्टीवेंस-जॉनसन सिंड्रोम प्रतिष्ठान के संस्थापक जीन मैक्कॉले की पुत्री.[24]
- नारीमिची कवाबाता, जापानी वायोलिन वादक, जिन्होंने लंदन में रॉयल एकैडमी ऑफ म्यूज़िक से स्नातक किया था।
इन्हें भी देखें[संपादित करें]
- अरुणिका मल्टीफार्मी
- एसजेएस (SJS) उत्प्रेरण पदार्थ की सूची
- त्वचा संबंधी दशाओं की सूची
- विषाक्त अधिचर्मिक निक्रॉलाइसिस
बाहरी कड़ियाँ[संपादित करें]
- स्टीवेंस जॉनसन सिंड्रोम फाउंडेशन (आधिकारिक साइट)
- दवाओं के शिकार के एसोसिएशन (एवीएमएडीआई (AVIMEDI))
- [1] (ऑपथैल्मोलॉजी के अमेरिकी अकादमी)
सन्दर्भ[संपादित करें]
- ↑ "मर्क मैनुअल: स्टीवेंस-जॉनसन सिंड्रोम". मूल से 5 नवंबर 2010 को पुरालेखित. अभिगमन तिथि 21 जनवरी 2011.
- ↑ अ आ इ ई PMID 20101062 (PubMed)
Citation will be completed automatically in a few minutes. Jump the queue or expand by hand - ↑ अ आ इ ई उ ऊ ए Tigchelaar H, Kannikeswaran N and Kamat D (दिसम्बर 1, 2008). "Stevens-Johnson Syndrome: An Intriguing Diagnosis". Consultant for Pediatricians.
- ↑ मेडसेफ डाटा शीट Archived 2007-09-28 at the वेबैक मशीन 8 मार्च 2005. 26 अप्रैल 2007 को अभिगामित.
- ↑ "अमेरिकी एफडीए (FDA) 2007 सेफ्टी अलर्ट्स फॉर ड्रग्स, बायोलॉजिक, मेडिकल डिवाइसेस, एंड डायेट्री सप्लिमेंट्स". मूल से 29 मार्च 2007 को पुरालेखित. अभिगमन तिथि 21 जनवरी 2011.
- ↑ Raksha MP, Marfatia YS (2008). "Clinical study of cutaneous drug eruptions in 200 patients". Indian J Dermatol Venereol Leprol. 74 (1): 80. PMID 18193504. डीओआइ:10.4103/0378-6323.38431.
- ↑ Fagot J, Mockenhaupt M, Bouwes-Bavinck J, Naldi L, Viboud C, Roujeau J (2001). "Nevirapine and the risk of Stevens–Johnson syndrome or toxic epidermal necrolysis". AIDS. 15 (14): 1843–8. PMID 11579247. डीओआइ:10.1097/00002030-200109280-00014.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ Devi K, George S, Criton S, Suja V, Sridevi P (1 सितंबर 2005). "Carbamazepine--the commonest cause of toxic epidermal necrolysis and Stevens–Johnson syndrome: a study of 7 years". Indian J Dermatol Venereol Leprol. 71 (5): 325–8. PMID 16394456. डीओआइ:10.4103/0378-6323.16782. मूल से 28 अक्तूबर 2006 को पुरालेखित. अभिगमन तिथि 21 जनवरी 2011.सीएस1 रखरखाव: एक से अधिक नाम: authors list (link)
- ↑ अ आ स्टीवेंस-जॉनसन सिंड्रोम - emerg/555 at eMedicine
- ↑ Chung WH, Hung SI, Hong HS; एवं अन्य (2004). "Medical genetics: a marker for Stevens–Johnson syndrome". Nature. 428 (6982): 486. PMID 15057820. डीओआइ:10.1038/428486a. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Locharernkul C, Loplumlert J, Limotai C; एवं अन्य (2008). "Carbamazepine and phenytoin induced Stevens–Johnson syndrome is associated with HLA-B*1502 allele in Thai population". Epilepsia. 49 (12): 2087. PMID 18637831. डीओआइ:10.1111/j.1528-1167.2008.01719.x. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Man CB, Kwan P, Baum L; एवं अन्य (2007). "Association between HLA-B*1502 allele and antiepileptic drug-induced cutaneous reactions in Han Chinese". Epilepsia. 48 (5): 1015–8. PMID 17509004. डीओआइ:10.1111/j.1528-1167.2007.01022.x. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Alfirevic A, Jorgensen AL, Williamson PR, Chadwick DW, Park BK, Pirmohamed M (2006). "HLA-B locus in Caucasian patients with carbamazepine hypersensitivity". Pharmacogenomics. 7 (6): 813–8. PMID 16981842. डीओआइ:10.2217/14622416.7.6.813. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Lonjou C, Thomas L, Borot N; एवं अन्य (2006). "A marker for Stevens–Johnson syndrome ...: ethnicity matters". Pharmacogenomics J. 6 (4): 265–8. PMID 16415921. डीओआइ:10.1038/sj.tpj.6500356. Explicit use of et al. in:
|author=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Lonjou C, Borot N, Sekula P; एवं अन्य (2008). "A European study of HLA-B in Stevens–Johnson syndrome and toxic epidermal necrolysis related to five high-risk drugs". Pharmacogenet. Genomics. 18 (2): 99–107. PMID 18192896. डीओआइ:10.1097/FPC.0b013e3282f3ef9c. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद); Explicit use of et al. in:|author=(मदद)सीएस1 रखरखाव: एक से अधिक नाम: authors list (link) - ↑ Stevens–Johnson syndrome at Who Named It?
- ↑ ए.एम स्टीवेंस, एफ.सी. जॉनसन. अ न्यू इरप्टिव फीवर एसोशिएटेड विद स्टोमैटिस एंड औफ्थैल्मिया; रिपोर्ट ऑफ़ टू केसेज़ इन चिड्रेन. बच्चों के रोगों के अमेरिकी जर्नल, शिकागो, 1922, 24: 526-533.
- ↑ "स्टीवेंस-जॉनसन सिंड्रोम - Dictionary.com से परिभाषाएं". मूल से 7 जनवरी 2012 को पुरालेखित. अभिगमन तिथि 21 जनवरी 2011.
- ↑ American Medical Association (1922). American journal of diseases of children. American Medical Association. पपृ॰ 526–. मूल से 21 जून 2013 को पुरालेखित. अभिगमन तिथि 5 जून 2010.
- ↑ जेस कार्टनर-मॉर्ले, 1748147,00.html "सुंदर औरअभिशंसित"[मृत कड़ियाँ], द गार्जियन, 8 अप्रैल 2006
- ↑ स्रोत: डेली, मेलिस्सा. "मेरे दोस्त ने मुझे धोखा दिया!" सेवेंटीन पत्रिका दिसंबर 2006: 102
- ↑ "जूरी फाइंड्स फॉर जेएंडजे इन मोट्रिन सूट". मूल से 23 मई 2010 को पुरालेखित. अभिगमन तिथि 21 जनवरी 2011.
- ↑ FanHouse Staff (19). "Manute Bol Dies at Age 47". Fanhouse. मूल से 21 जून 2010 को पुरालेखित. अभिगमन तिथि 20 जून 2010. नामालूम प्राचल
|month=की उपेक्षा की गयी (मदद);|date=, |year= / |date= mismatchमें तिथि प्राचल का मान जाँचें (मदद) - ↑ "जूली की कहानी". मूल से 8 अक्तूबर 2010 को पुरालेखित. अभिगमन तिथि 21 जनवरी 2011.
संलक्षण
